规律产前检查子痫前期患者早期临床发病特点及应用分析
沈涟 卞义华
[摘要]目的:探讨规律产前检查子痫前期患者早期临床发病特点及应用价值。方法:回顾性选择2018年2月至2019年2月期间本院接受规律产前检查发生确诊子痫前期患者100例作为资料,分析轻度与重度子痫前期患者的风险因素及临床特征,其中29例接受强化产检,并评价强化产前检查的应用价值。结果:重度子痫前期患者高血压前期、低蛋白血症、血小板下降趋势,10%占比59.32%、6.78%、47.46%显著低于轻度患者292.68%、29.27%、78.05%,P<0.05;重度患者首发症状、血压升高、尿蛋白增加、达子痫前期标准、终止妊娠等时间均显著短于轻度患者,P<0.05;强化产前检查患者预警至症状、预警至诊断、症状至确诊及期待治疗等时间均长于常规产检患者,P<0.05。结论:子痫前期患者早期临床发病特征表现出孕早期超重、高血压前期等,且可作为鉴别轻度与重度子痫前期的依据,通过强化产检可控制子痫前期发展情况,保证安全,应用价值较高。
[关键词]规律产前检查,子痫前期,临床发病特点
[中图分类号]R714.244 [文献标识码]A [文章编号]2096-5249(2019)22-0210-02
如今[缶床對妊娠期孕妇管理越来越重视,落实多种孕期管理方案确保孕妇维持良好的状态,顺利分娩,保证母婴健康。规律产前检查应用在孕期管理中可及时发现异常情况,通过分析孕妇在综合信息评估子痫前期发病风险预警信息,然而由于该并发症复杂性,及时发现异常部分孕妇仍能难以有效防范,发生并加重危害。了解风险因素后针对性展开预防处理,是否可进一步降低危险性值得深入研究。为此,本次研究对规律产前检查子痫前期患者早期临床发病特点及应用价值进行了探讨,如下。
1 资料与方法
1.1一般资料回顾性选择2018年2月至2019年2月期间本院接受规律产前检查发生确诊子痫前期患者100例作为资料,均具备完全的临床观察资料,接受规律产前检查,精神状态良好,符合相关诊断标准,表现出视力模糊、上腹部不适等症状。经血压、24h尿蛋白、血清转氨酶检查、血小板检查等出现异常。患者年龄22岁至38岁,平均年龄(29.48±2.25)岁,轻度患者59例,重度患者41例,合并慢性高血压21例,单胎妊娠81例,双胎妊娠19例,其中29例接受强化产检。
1.2产检方法100例患者均接受常规规律产前检查,即妊娠28周内定期4周检查1次,28周至36周定期2周检查1次,36周以上定期1周检查1次,40周及以上定期d检查一次。29例患者接受强化产前检查,即预警信息后,严密监测并实施干预处理,制定个体化产检时间表。
1.3调查方法 综合患者病历及病史分析风险指标,并比较轻度与重度患者的诊断前预警信息,临床发病特点。
1.4统计学处理将数据输入到SPSSl7.0统计学软件中处理分析,计量资料采用t检验,以(x±s)表示,计数资料采用卡方检验,以(%)表示,P<0.05为差异有统计学意义。
2 结果
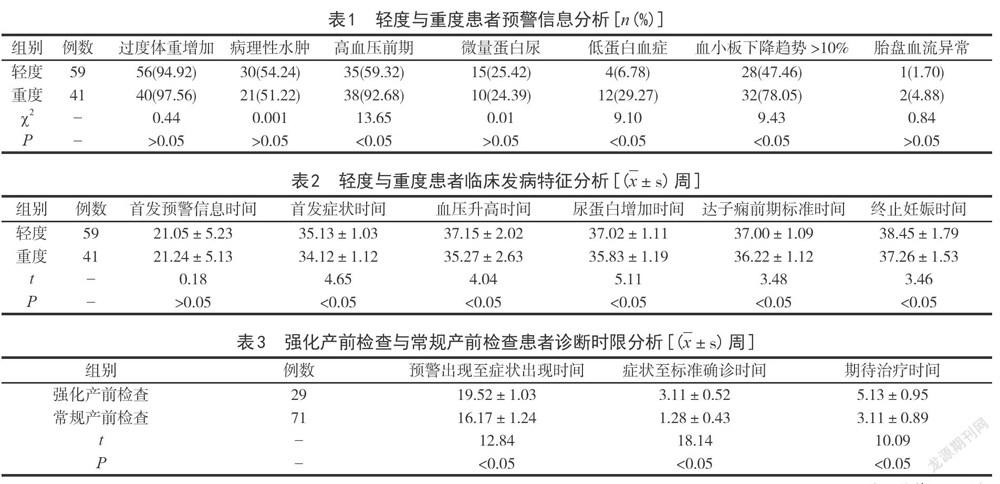
2.1轻度与重度患者预警信息分析 100例患者中过度体重增加、高血压前期、血小板下降趋势>10%分别占比96.00%、73.00%、60.00%,属于常见风险因素,其中重度子痫前期患者高血压前期、低蛋白血症、血小板下降趋势>10%占比59.32%、6.78%、47.46%显著低于轻度患者292.68%、29.27%、78.05%,P<0.05。详见表1。
2.2轻度与重度患者临床发病特征分析重度患者首发症状、血压升高、尿蛋白增加、达子痫前期标准、终止妊娠等时间均显著短于轻度患者,P<0.05。详见表2。
2.3强化产前检查与常规产前检查患者诊断时限分析 强化产前检查患者预警至症状、症状至确诊及期待治疗等时间均长于常规产检患者,P<0.05。详见表3。
4讨论
虽然如今临床加强孕期管理,然而孕妇易受到各种因素影响出现并发症,防范效果有限,其中子痫前期属于常见且严重的并发症,对孕妇及胎儿健康造成较大危害,也是导致母婴死亡的常见原因,因此需重视尽早检出及处理。根据临床研究可知,子痫前期病理基础为全身小血管痉挛,肾小球滤过受损,因此若出现微量尿蛋白提示风险度较高。为明确患者危险程度,需观察患者临床发病特征,如首发预警信息时间、首发症状时间、血压升高时间、尿蛋白增加时间等,时间越早提示病情越严重,需引起重视,落实个体化产前检查模式,针对性明确风险因素,制定可靠治疗措施,延长子痫前期发生时间,保证母婴健康。其中高血压前期、低蛋白血症、血小板下降可作为疾病发现及发展的可靠评估因素,尤其风险发现时间越早,风险程度越严重,而通过落实强化产检模式可控制病情进展,延缓发病。
综上所述,规律产前检查子痫前期患者早期临床发病特点以高血压前期、尿蛋白增加位置,落实强化产检应用价值较高,值得推广。

