中西医结合疗法治疗后循环缺血性眩晕30例临床观察
1.湖北省中西医结合医院,湖北 武汉 430000;2.江西省中西医结合医院,江西 南昌 330000
眩晕是一种以头晕眼花为主要临床表现的病症,眩是指眼花或眼前发黑,晕是指头晕甚或感觉自身或外界景物旋转。两者常同时并见,故统称为“眩晕”[1]。它是一种自我或外在物体运动的幻觉,是自身平衡和空间意象的自我体验错误。大多数眩晕患者以风、火、痰、虚、瘀为主要病因,本科室多年研究发现其中痰浊上扰清窍型眩晕最为常见。因此,积极研究中医药在风痰上扰型眩晕患者治疗中的临床疗效以及作用机制具有重要的临床意义。后循环缺血(Posterior Circulation Ischemia,PCI)引起的单发性眩晕,在老年患者中及其普遍。后循环由椎动脉、基底动脉及大脑后动脉组成,并为脑干、小脑、丘脑、枕叶、颞叶和上段脊髓的一部分供血。PCI可以影响前庭神经系统的供血,造成前庭神经内侧核缺血,从而出现眩晕[2]。血管痉挛和血液动力学变化也可导致椎基底动脉的血液供应不足,降低脑干血流功能阈值。临床症状为间歇性和阵发性神经功能障碍,主要表现为脑干,小脑和枕叶症状[3]。在早期阶段,仅表现为反复短暂发作的眩晕症状。治疗的关键是调节基底动脉的血液供应,以改善脑干,小脑和枕叶的缺血和缺氧,并消除眩晕和其他并发症[4]。
西医对眩晕的认识、治疗进展及其疗效不佳,中医药在这方面具有优势。本研究针对我院收治的后循环缺血痰浊上扰清窍型眩晕患者采用中西医结合治疗的方法,取得较好疗效。
1 资料与方法
1.1 一般资料 选取湖北省中西医结合医院2017年1月12日至2018年10月12日神经内科就诊的后循环缺血痰浊上扰清窍型眩晕患者60例。随机数分成对照组和观察组,每组30例。对照组男16例,女14例;年龄42~80岁,平均(57.6±11.8) 岁;病程4个月至7.5年,平均(3.3±2.1)年。观察组男18例,女12例;年龄40~82岁,平均(58.2±11.2) 岁;病程6个月至8年,平均( 3.6±1.9)年。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准 西医诊断参照《实用神经病学》中的诊断标准[5]:①年龄40岁以上;②慢性起病,逐渐恶化,或急性起病,或反复发作;③有动脉硬化或颈椎病史;④阵发性,位置性眩晕伴随恶心呕吐,耳鸣,听力减退,视力模糊,复视;或眼震,共济失调,构音障碍,病变一侧的肢体及面部疼痛减轻,甚至消失;⑤颈部X线或CT显示颈椎椎体肥大或椎间孔狭窄,经颅彩色多普勒(TCD)显示椎-基底动脉供血不足;⑥中医诊断则参照《中医内科学》[1]痰浊上扰清窍型眩晕的中医诊断标准。
1.3 纳入标准 符合上述中西医诊断标准者,并通过经询问病史、临床表现及TCD确诊为眩晕者;临床资料数据完整并且自愿加入本研究者并签署知情同意书者。
1.4 排除标准 排除其他疾病引起的眩晕,如颅内占位,眼部疾病等;通过头颅CT排除症状性脑梗塞或脑出血;严重肝肾功能衰竭;对药物严重过敏;哺乳及妊娠期。
1.5 方法
1.5.1 对照组 盐酸倍他司汀片氯化钠注射液(武汉久安药业有限公司,国药准字H42022300,500 mL:盐酸倍他司汀0.02 g,氯化钠4.5 g)500 mL,静滴,1次/d,疗程为14 d。
1.5.2 治疗组 在对照组基础上加用半夏白术天麻汤加减:半夏10 g,白术20 g,天麻15 g,茯苓20 g,陈皮20 g,生姜10 g,大枣10 g,炙甘草5 g。气虚血瘀者加党参20 g,黄芪15 g,桃仁12 g,红花12 g;肾精亏虚,加肉苁蓉15 g,枸杞15 g,熟地12 g;有明显头痛的加川芎12 g,牛膝15 g。在服用中药方的同时配合中医外治法,针刺治疗:选择脊旁肌加头维,中脘,内关,丰隆,阴陵泉,并采用泻法;灸:百会、足三里。1 次/d,疗程14 d。
1.6 观察指标 观察治疗后2组患者的眩晕程度,发作频率和伴随症状的改善情况;通过TCD监测颅内动脉,采用Delikai 2MHZ探头,患者取坐位,低头,从枕旁窗监测患者基底动脉(BA)、椎动脉(AV)的收缩期血流速度(Vs),舒张末期血流速度(Vd)和搏动指数(PI)。
1.7 疗效判定 综合疗效参照文献[6],痊愈:眩晕及其他伴随症状消失,TCD 检查正常;显效:眩晕程度和发作次数减少60%,症状明显改善,TCD检查基本;有效:眩晕程度和频率均小于60%,症状明显改善,TCD检查有所改善;无效:眩晕及伴随症状无改善或恶化。总有效率%=(显效+有效)例数/患者例数×100%。
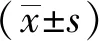
2 结果
2.1 两组临床疗效比较 治疗14 d后,观察组临床总有效率为93.3%,对照组的临床总有效率为73.3%,差异有统计学意义(P<0.05)。见表1。

表1 两组临床疗效比较 (例)
注:与对照组比较,*P<0.05。
2.3 两组椎基底动脉搏动指数(PI值)比较 治疗后,观察组椎基底动脉搏动指数各指标均优于对照组,差异具有统计学意义(P<0.05)。见表3。
表2两组椎基底动脉Vs比较
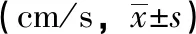

组别例数时间(L) VA(R) VABA观察组30治疗前39.3±9.7038.46±9.5046.59±9.530治疗后49.56±9.48∗#48.98±8.33∗#55.69±10.22∗#对照组30治疗前37.89±9.2138.33±9.0646.67±9.460治疗后44.13±9.61∗43.16±8.31∗50.67±10.30∗
注:与同组治疗前比较,*P<0.05;与对照组治疗后比较,*P<0.05。
表3两组椎基底动脉搏动指数(PI值)比较


组别例数时间(L) VA(R) VABA观察组30治疗前1.31±0.441.29±0.431.26±0.43治疗后1.11±0.35∗#1.10±0.34∗#1.07±0.33∗#对照组30治疗前1.29±0.431.30±0.471.25±0.47治疗后1.18±0.36∗1.19±0.42∗1.15±0.38∗
注:与同组治疗前比较,*P<0.05;与对照组治疗后比较,*P<0.05。
3 讨论
后循环缺血痰浊上扰清窍型眩晕患者在中老年患者中较为普遍,此类患者多体型偏胖,为痰湿体质。倍他司汀能扩张血管且不增加微血管的通透性,对心血管和外周血管都能起到明显的扩张作用,特别是对椎-基底动脉系统扩张最为显著,能很好改善前庭系统的供血[7]。因此临床常使用盐酸倍他司汀片氯化钠注射治疗眩晕,但仍存在一些患者疗效不佳,而中医药在治疗眩晕有明显的优势[8]。中医认为眩晕是由多种致病因素引起的,各地医家在临床的分型较多,本研究对痰浊上扰清窍型眩晕进行研究,《丹溪心法·头晕》记载:“无痰则不作眩,痰因火动”。中老年人脾气渐虚加之饮食不节,嗜食肥甘厚腻之品,易滋腻碍胃,使脾失健运,聚湿生痰。清阳不升,浊阴不降,加之外受风邪或肝风内动,则会挟痰上扰清窍,痰浊蒙蔽清阳,导致眩晕[1]。 此类患者常多伴高脂血、动脉硬化、代谢综合征,血液黏稠度高等疾病;治疗当以燥湿化痰、平肝息风、健脾益气和胃为主,故本研究拟用中药方半夏白术天麻汤加减。半夏燥湿化痰、降逆止呕,且化痰中药能调节脂肪的代谢[9];天麻,为治肝风眩晕头痛之要药,既可息肝风又能平肝潜阳;研究证明祛风类中药可以明显改善脑血管的反应性,使其扩张性增强,促进侧支循环,增加血流灌注[10];两者共有君药。白术、茯苓健脾利湿,共为臣药,可治疗生痰之源。 陈皮则为佐剂,理气化痰,气顺痰可消。甘草可调和诸药,煎加姜枣,和胃健脾。诸药合用,可使风熄痰消,消除眩晕。国医大师王琦的中医体质辨识中,痰湿体质者多脾虚失司,水谷精微运化障碍,痰湿黏滞,阻遏气机,常致血瘀,易形成痰瘀互夹[11]。故在半夏白术天麻汤的基础上加用党参、黄芪、桃仁、红花益气活血。活血化瘀功效中药能降低血液黏稠度,降低血管内膜通透性,改善微循环,抗自由基的损伤,拮抗钙离子,提高脑组织对缺氧的耐受力,对脑组织有保护作用[12]。老年人脏腑功能趋于衰退,阴阳气血不足,尤其是肾精亏虚,为老年人体质的基本特点[11],可在半夏白术天麻汤的基础上则加用肉苁蓉、枸杞、熟地补肾益精。川穹治疗头风头痛,牛膝引药下行,两者合用调畅气机,活血化瘀治疗头痛,头痛明显者加用。
同时配合针法与艾法治疗。有研究[13-15]表明,针灸疗法能有效改善眩晕患者的症状,减少不良反应而且不易复发。夹脊穴有调节督脉及足太阳膀胱经经气的作用,可改善微循环,调节交感神经功能,改善血管阻塞,改善脑部血液供应。头维为足阳明和少阳经交会穴,是治疗头晕的要穴;丰隆降逆祛痰;阴陵泉利湿降浊;中脘,内关宽胸、理气、和中,能消除胸中痞闷;针用泻法,疏泻病邪,恢复功能,使阴阳平衡。百会作为诸阳之汇,与大脑密切相关,灸百会能调节脑功能。足三里,为强壮穴、灸其可治疗气血虚弱。本研究选用针灸疗法治疗风痰上扰型眩晕患者,能有效改善患者眩晕的症状,其具体作用机制可能与针灸能有效改善患者脑血流动力学改变,扩张脑血管,增加脑部供血情况,改善脑局部缺血缺氧的状态有关[16-17]。
TCD能用现代手段帮助识别缺血有关的眩晕,后循环缺血性患者基本表现为血管的顺应性降低。其TCD主要表现为:椎基底动脉血管的流速异常,主要是血流速度降低、血管的PI值升高[3]。通过中西医结合疗法治疗一段时间,复查TCD,患者椎基底动脉的血流速度提高、PI值降低。中药方剂结合针灸、西药,能内外兼治,更好的治疗眩晕。综上所述,中药方剂、针灸结合西药治疗与单纯的西医治疗相比,其疗效更加显著。可缩短治疗疗程、节省费用,安全性高,值得临床推广应用。

