社区老年糖尿病人群中非酒精性脂肪肝的患病情况及影响因素研究
张丽云 秦卫

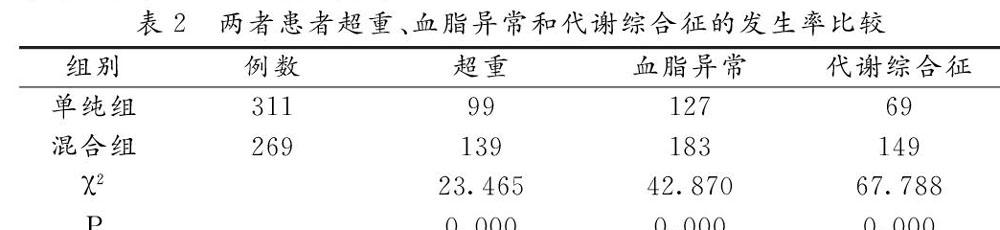
【摘要】目的: 调查社区老年人糖尿病人群中非酒精性脂肪肝的患病情况,探讨其发病的影响因素。方法:选取2016年6月~2018年6月在我社区卫生服务中心管理的老年2型糖尿病(T2DM)患者580例。根据是否合并非酒精性脂肪肝将其分为单纯组311例和混合组269例,比较两组老年患者血脂指标、超重及代谢综合症发生率等临床资料。结果:580例老年糖尿病患者平均年龄为(73.58±8.15)岁,男性344例,女性236例。其中非酒精性脂肪肝患者269例,患病率为46.38%;混合组DBP 、BMI、FINS、AST、ALT、GGT和TG较单纯组比较明显升高,HDL-C水平显著降低,差异均有统计学意义(均P<0.05);混合组患者于单纯组比较,超重、血脂异常和代谢综合征的发生率显著增加,差异有统计学意义(均P<0.05);Logistic回归分析结果显示BMI、血脂异常和代谢综合征是老年糖尿病合并非酒精性脂肪肝的独立危险因素。结论:BMI超标、血脂异常和代谢综合征可能是社区老年糖尿病人群中非酒精性脂肪肝的影响因素。
【关键词】糖尿病;非酒精性脂肪肝;患病率;影响因素
[Abstract]Objective: To investigate the prevalence rate of nonalcoholic fatty live disease in elderly patients with type 2 diabetes and to analyze its risk factors. Methods: 580 elderly patients with type 2 diabetes were enrolled into this study and had screened by ultrasonography for fatty liver. The enrolled elderly patients were divided into simple group (n=311) and mixed group (n=269). There clinical data including serum lipid profile, body mass index (BMI) excessive and metabolic syndrome (MS) were analyzed and compared. Results: Among 580 enrolled patients, 46.387% (269/580) had fatty liver by ultrasonography; Compared with simple group, the level of DBP BMI, FINS, AST, ALT, GGT and TG were significantly higher than those in mixed group (P<0.05), and HDL-C was significantly lower than that in mixed group (P<0.05); The incidence of dyslipidemia, overweight, and MS in mixed group were more obviously increased in T mixed group compared with simple group (P<0.05); Logistic regression showed that BMI, dyslipidemia and MS were the risk factor in the elderly patients with type 2 diabetes complicated NAFLD. Conclusion :The overweight, dyslipidema and MS may the risk factor in the elderly patients with type 2 diabetes complicated NAFLD.
[Key words]Diabetes; Nonalcoholic fatty liver; Prevalence; Influencing factor
【中图分类号】R174+.6【文献标识码】A 【文章编号】2095-6851(2019)06-039-01
随着社区居民不良生活方式和饮食结构的增加,脂肪肝的患病率患病率的随之增长,已成为我国常见的慢性疾病之一[1]。非酒精性脂肪肝(NAFLD)是指除酒精和其他明确的损伤因素所致、以大泡性弥漫性肝细胞脂肪病变为主要特征的临床综合症[2]。大量的脂肪堆积影响肝细胞的代谢功能,从而发展为肝纤维化和肝硬化,增加肝细胞癌变的几率。本研究旨在探讨社区老年糖尿病人群中非酒精性脂肪肝的患病情况及影响因素研究,为社区老年脂肪肝的防治提供参考依据。
1 对象与方法
1.1 研究对象
选取2016年6月~2018年6月在我社区卫生服务中心管理的老年2型糖尿病(T2DM)患者580例,所有老年患者糖尿病诊断均参照1997年美国糖尿病协会提出的糖尿病诊断标准[],根据我中心健康体检腹部超声结果分为来筛查非酒精性脂肪肝。纳入标准:①年齡≥60岁;②档案完整;③实验室检测资料完整;④自愿参加本次调查研究。排除标准:①1型糖尿病患者;②自身免疫性、病毒性、药物性肝炎及肝硬化;③其他类型的糖尿病;④近期有感染、创伤、手术患者;⑤严重心脑血管、恶性肿瘤、肝肾功能严重障碍者。
1.2 方法
1.2.1 基础资料:通过查找档案系统收集社区老年患者的性别、年龄、身高(cm)、体重(Kg),计算体重指数(BMI)=体重(Kg)/身高(m2),根据BMI亚洲人标准: 18.5~23.9为正常,24.0~27.9为超重,≥28.0 为肥胖,收集老年人近半年收缩压(SBP,mmHg)、舒张压(DBP,mmHg)平均值。
1.2.2 超声检查:应用日本日立HITACHI-Aviusl彩色多普勒诊断仪行肝脏超声检查,频率1~5MHZ,中心频率3MHZ,探头C715,诊断标准参考中华肝脏学会脂肪肝及酒精肝病学组制定NAFLDB超诊断标准[4]。
1.2.3 生化指标检测 禁食10小时,次日清晨抽取静脉血,检测血清总胆固醇(TC)、甘油三酯(TG)、低密度脂蛋白胆固醇(LDL-C)、高密度脂蛋白胆固醇(HDL-C)、空腹血糖(FBG)、空腹胰岛素(FINS)、糖化血红蛋白(HbAlc)、血尿酸(SUA)、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、γ-谷氨酰胺转移酶(GGT)。根据《2007年中国血脂异常防治指南》的血脂异常诊断标准规定:当一下指标中TG≥2.26 mmol/L、TC≥6.22 mmol/L、LDL-C≥4.14 mmol/L和HDL-C<1.04 mmol/L,出现一项则判断为血脂异常。
1.2.4 代谢综合征(MS)诊断标准: 参照2013年中华医学会糖尿病学分会(2013 Chinese diabetes society,CDS2013)建议的MS诊断标准:①BMI大于25.0 Kg/m2;②餐后2 h血糖大于7.8 mmol/L及(或) FBG大于6.1 mmol/L及(或)已患有糖尿病者;③SBP/DBP大于140/90 mmHg,及(或)已患有高血压者;④空腹血三酰甘油大于1.7 mmol/L,或空腹HDL-C小于0.9 mmol/L(男)或小于1.0 mmol/L(女)。符合3项或以上为代谢综合征。
1.3 统计学处理
采用SPSS22.0统计软件包进行数据分析,定性资料采用百分数(%)表示,定量资料采用(x±s)表示,采用χ2检验、 t检验进行单因素检验,非条件Logistic回归分析进行多因素分析采用。
2 结果
2.1 社区老年糖尿病人群中非酒精性脂肪肝的患病情况
本次研究入选的580例老年糖尿病患者平均年龄为(73.58±8.15)岁,男性344例,女性236例。其中非酒精性脂肪肝患者269例,患病率为46.38%。将所有老年人分为两组:单纯患有糖尿病组(单纯组),共计311例,男性190例,女性121例,年龄为60~84岁,平均年龄为(72.59±7.95)岁;糖尿病合并非酒精性脂肪肝组269例(混合组),男性154例,女性115例,平均年龄为(74.20±8.79)岁。两组患者经t检验及χ2检验年龄和性别之间差异无统计学意义(P>0.05)。
2.2 两组患者各项实验室指标比较由表1可见,混合组DBP 、BMI、FINS、AST、ALT、GGT和TG较单纯组比较明显升高,HDL-C水平显著降低,差异均有统计学意义(均P<0.05)。
2.3 两组患者超重、血脂异常和代谢综合征的发生率比较混合组患者于单纯组比较,超重、血脂异常和代谢综合征的发生率显著增加,差异有统计学意义(均P<0.05),见表2。
2.4 老年糖尿病合并非酒精性脂肪肝的相关影响因素分析
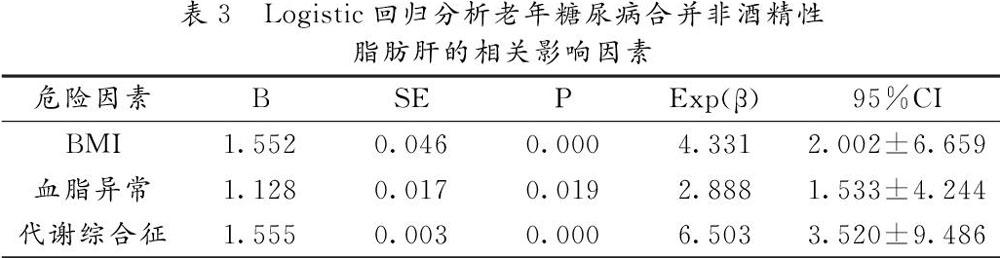
Logistic回归分析是将是否合并非酒精性脂肪肝为因变量,将DBP、MI、FINS、AST、ALT、GGT、TG、HDL-C、超重、血脂异常、代谢综合征作为自变量,结果显示BMI、血脂异常和代谢综合征是老年糖尿病合并非酒精性脂肪肝的独立危险因素,见表3。
3 讨论
研究发现,日益增加的社区脂肪肝主要为非酒精性脂肪肝,与肥胖、高脂血症、糖尿病等代谢综合征休戚相关。本组研究老年糖尿病患者中,合并非酒精性脂肪肝患者占46.38%,显著高于未患非酒精性脂肪肝的患病率[5]。但关于非酒精性脂肪肝发病机制仍未阐明,普遍认为是胰岛素抵抗(RI)起关键作用,流行病学调查也显示,非酒精性脂肪肝与胰岛素抵抗为中心的多元代谢紊乱存在密切关联[6]。
本研究发现,混合组老年患者DBP 、BMI、FINS、AST、ALT、GGT和TG较单纯组比较明显升高,HDL-C水平显著降低,差异均有统计学意义(均P<0.05),可见代谢综合征每一项指标都与非酒精性脂肪肝有关,美国临床内分泌医师协会已将非酒精性脂肪肝作为诊断代谢综合征的必要内容[7]。由于胰岛素抵抗的存在,非酒精性脂肪肝患者体内胰岛素抑制脂肪酶活性降低,外周脂肪组织分解加剧,血清中游离脂肪酸水平上升,进而肝细胞中游离脂肪酸水平随之增加,但体内肝脏及其他器官无法消化过多的游离脂肪酸,游离脂肪酸酯化形成甘油三酯,甘油三酯不断在肝脏内沉积形成脂肪肝[8]。肝脏脂肪的堆积又导致胰岛素抵抗,肝糖原活化上升,进而引起体内糖代谢紊乱。
本组非条件Logistic回归分析发现BMI、血脂异常和代谢综合征是糖尿病合并非酒精性脂肪肝的相对影响因素。BMI计算公式相对简单,是世界卫生组织(WHO)用于评价成年人肥胖的指标,我国也经完成了健康成年人体质指数正常参考值的建成[9]。本研究结果显示老年体质指数异常与糖尿病合并非酒精性脂肪肝的密切相关。非酒精性脂肪肝是代谢综合征在体内肝脏中的临床病征,代谢综合征的出现也预示非酒精性脂肪肝进一步加剧。本研究结果提示,老年糖尿病合并非酒精性脂肪肝患者應注意代谢综合的的伴发。
综上所述,社区老年2型糖尿病合并非酒精性脂肪肝的患病率高于未合并酒精性脂肪肝,体质指数超标、血脂异常和代谢综合征可能是老年2型糖尿病合并非酒精性脂肪肝的影响因素。
参考文献:
[1]王缕,张志红,冯健, 等.泸州市某单位体检人群脂肪肝患病率及危险因素分析[J].现代预防医学,2018,45(6):1109-1113.
[2]钟燕,苏淑婷.非酒精性脂肪性肝病治疗研究进展[J].实用肝脏病杂志,2019,22(1):145-148.
[3]申双利.老年2型糖尿病患者甲状腺激素水平变化及临床意义研究[D].河南:郑州大学,2016.
[4]范建高.国内外非酒精性脂肪性肝病诊疗指南的异同[J].临床肝胆病杂志,2012,28(7):493-495.
[5]刘国旺,唐克诚.老年非酒精性脂肪肝研究进展[J].中国老年学杂志,2018,38(20):5117-5119.
[6]瞿玉兰,韩泽广.脂代谢紊乱在非酒精性脂肪肝发病中的作用[J].中国科学(生命科学),2017,47(5):496-507.
[7]Bloomgarden Z T. Definitions of the insulin resistance syndrome: the 1st World Congress on the Insulin Resistance Syndrome.[J]. Diabetes Care,2004,27(3):824-830.
[8]刘瑜,王星,代萌, 等.2型糖尿病合并非酒精性脂肪肝的危险因素研究[J].医学信息,2018,31(23):108-110.
[9]吴桂玲,陈爱莲,李勤英.高血压病与BMI及颈动脉粥样硬化斑块相关性分析[J].临床心身疾病杂志,2018,24(6):165-166,175.

