NLRP3炎症复合体与原发性青光眼视神经损伤程度相关性
牟 琳,李 来,李 妍
作者单位:(646000)中国四川省泸州市,西南医科大学附属中医医院眼科
0 引言
原发性开角型青光眼(primary open angle glaucoma,POAG)是最常见青光眼类型,约占青光眼60%~70%,因对患者的视觉功能造成严重影响,常显著降低患者生活质量。POAG的病理特征是慢性进行性前部视神经病变,热休克蛋白抗体升高为其特征之一,故有研究认为免疫因素在青光眼发生、发展中发挥重要作用,进而推测血清细胞因子所参与的免疫反应在青光眼进程中具有重要作用,且可能对疾病具有预测作用[1-2]。因此,本研究对POAG患者不同视神经损伤阶段的血液巨噬细胞NOD样受体蛋白3(nod-like receptor protein 3,NLRP3)炎症复合体的表达进行检测与比较,旨在进一步探究免疫反应在POAG中的作用,为临床POAG诊疗提供理论参考。
表1 两组患者IL-1β、IL-18浓度和NLRP3炎症复合体的变化

表1 两组患者IL-1β、IL-18浓度和NLRP3炎症复合体的变化
注:对照组:白内障患者。
组别 例数 IL-1β (pg/mL) IL-18(pg/mL) NLRP3(%) ASC(%) Caspase-1(%)POAG 组 65 45.87±6.20 116.53±11.84 45.67±9.33 34.98±9.02 42.74±8.25对照组 30 19.05±8.13 95.43±15.92 36.32±8.96 28.15±9.17 38.08±6.51 t 17.712 7.216 4.596 3.413 3.122 P<0.001 <0.001 <0.001 0.001 0.002
1 对象和方法
1.1 对象 选取2016-05/2017-05我院收治并确诊的POAG患者65例98眼,其中男35例51眼,女30例47眼,年龄45~70(54.15±6.32)岁;正常眼压性15例22眼,慢性单纯性50例76眼。同时纳入同期于本院诊治的30例49眼白内障患者设为对照组,其中男13例23眼,女17例26眼,年龄43~72(53.27±6.74)岁。两组患者的年龄、性别比例等资料比较,差异均无统计学意义(P>0.05),具有可比性。由经验较丰富的医师采用一体化全自动电脑视野仪对观察组65例98眼POAG患者的视野平均缺损(mean defect,MD)程度进行检测,根据MD值将观察组分为轻度损伤组(A组)35例、中度损伤组(B组)16例及重度损伤组(C组)14例,MD值分别为≤6dB、7~12dB、>12dB。三组患者的年龄、性别、眼压等资料比较,差异均无统计学意义(P>0.05)。纳入标准:(1)结合患者资料,经两位主治及以上医师依据2008年专家共识诊断为POAG[3];(2)有可供检测的血浆标本。排除标准:(1)既往眼部手术史,或有接受放疗、化疗和生物细胞免疫治疗病史的患者;(2)存在意识或精神障碍,不能配合的患者;(3)合并严重心、肝、肾等其他器官功能障碍或全身免疫性疾病患者;(4)合并血液性、感染性、免疫性疾病或其他恶性肿瘤疾病的患者。患者和家属对研究内容知情,自愿参与并签署知情同意书,研究经医院伦理委员会批准。
1.2 方法
1.2.1 血清IL-1、IL-18水平检测 对两组患者的白细胞介素-1β(interleukin-1β,IL-1β)、IL-18 血清细胞因子浓度进行检测。具体检测方法:抽取5mL外周静脉血液标本,高速离心分离血清后,保存于-80℃冰箱中待测。采用双抗体夹心酶联免疫测定法(ELISA)检测血清IL-1β、IL-18浓度,具体操作步骤严格按照说明书执行,ELISA检测试剂盒购买于联科生物有限公司。
1.2.2 血液巨噬细胞NLRP3炎症复合体检测 收集不同组别患者血液标本,分离提取白细胞,PBS洗涤细胞两次,5%多聚甲醛室温固定细胞30min,10%山羊血清室温封闭1h,然后兔抗人 NLRP3、凋亡相关微粒蛋白(apoptosisassociated speck-like protein containing CARD,ASC)、胱冬肽酶-1(Caspase-1)一抗4℃孵育过夜,次日TBST洗涤细胞3次,PE-texas Red A标记的抗兔二抗室温孵育30min,PBST洗涤细胞3次,双蒸水重悬细胞,转入流式管,BD LSR Fortessa流式细胞仪筛选出巨噬细胞亚群,进一步检测细胞表面NLRP3、ASC、Caspase-1荧光强度,软件分析并绘图。
统计学分析:采用SPSS20.0软件进行数据分析。计量资料以珋x±s表示,行正态性检验和方差齐性检验,符合正态分布且方差齐,组间比较应用单因素方差分析,若差异有统计学意义,进行两两比较时采用Dunnet-t检验;两组间比较采用独立样本t检验。若差异无统计学意义,则不进行两两比较。计数资料采用率(%)表示,应用χ2检验分析;对 IL-1、IL-18浓度和 NLRP3炎症复合体与POAG视野损伤程度的相关性采用Spearman相关分析。以P<0.05为差异有统计学意义。
2 结果
2.1 POAG组与对照组 IL-1β、IL-18浓度和 NLRP3炎症复合体比较 POAG组IL-1β、IL-18浓度显著高于对照组,差异有统计学意义(P<0.05)。进一步比较NLRP3炎性复合体阳性巨噬细胞比例,可见POAG组NLRP3、ASC、Caspase-1阳性细胞比例显著高于对照组,差异有统计学意义(P<0.05,表 1)。
2.2 POAG组不同视野损伤患者 IL-1β、IL-18浓度和NLRP3炎症复合体比较 A组、B组、C组之间的IL-1β、IL-18对比,差异均有统计学意义(P<0.05)。进行两两比较,B组及C组的血清中IL-1β、IL-18的水平高于A组,差异均有统计学意义(均P<0.05);C组血清中的IL-1β、IL-18水平高于 B组,差异均有统计学意义(均 P<0.05)。A 组、B 组、C 组之间的 NLRP3、ASC、Caspase-1对比,差异有统计学意义(P<0.05)。进行两两比较,B组及C组血液中NLRP3、ASC、Caspase-1阳性细胞比例均高于A组,差异均有统计学意义(均P<0.05);C组血液中的NLRP3、ASC、Caspase-1阳性细胞比例的水平高于B组,差异有统计学意义(P<0.05),见表2。
2.3 IL-1β、IL-18浓度及 NLRP3炎症复合体与 POAG视野损伤相关性分析 POAG患者血清中IL-1β、IL-18的浓度水平与视野损伤程度呈正相关(r=0.432、0.765,均 P<0.05)。POAG 患者 NLRP3、ASC、Caspase-1的阳性细胞比例与视野损伤程度呈正相关(r=0.517、0.481、0.340,均 P<0.05)。
3 讨论
NLRP3炎性复合体是由 NLRP3、ASC、Caspase-1 组成的高分子蛋白复合物,在多种免疫细胞中均有表达,在血液循环中NLRP3炎性复合体在巨噬细胞、中性粒细胞、内皮细胞中均有表达[4]。目前认为,Toll样受体 4(toll-like receptor 4,TLR4)等受体激活促进NLRP3炎症复合体的表达,是启动细胞炎症性死亡的第一信号途径。NLRP3炎症复合体形成后,经K+内流、ROS产生等第二信号途径激活,使 Caspase-1裂解成活性形式,最终促进 IL-1β、IL-18的成熟[5]。
表2 不同视野损伤患者IL-1β、IL-18浓度和NLRP3炎症复合体的变化
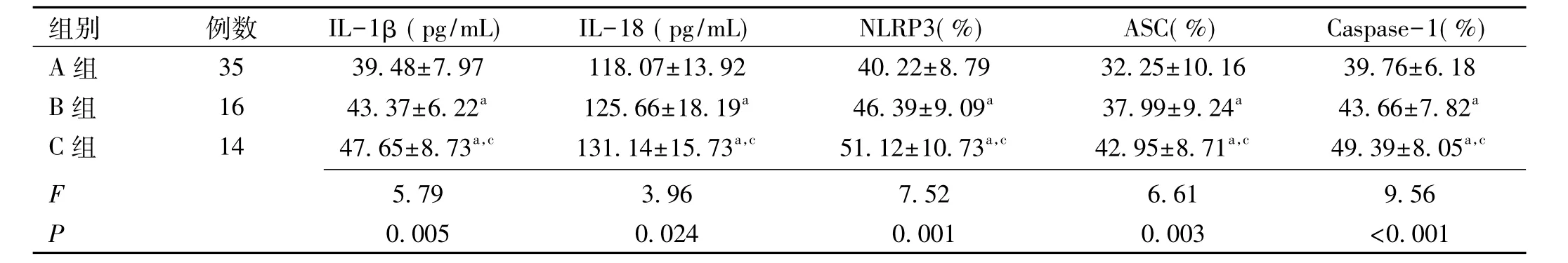
表2 不同视野损伤患者IL-1β、IL-18浓度和NLRP3炎症复合体的变化
注:A组:轻度损伤组;B组:中度损伤组;C组:重度损伤组。aP<0.05 vs A组;cP<0.05 vs B组。
组别 例数 IL-1β (pg/mL) IL-18(pg/mL) NLRP3(%) ASC(%) Caspase-1(%)A 组 35 39.48±7.97 118.07±13.92 40.22±8.79 32.25±10.16 39.76±6.18 B 组 16 43.37±6.22a 125.66±18.19a 46.39±9.09a 37.99±9.24a 43.66±7.82a C 组 14 47.65±8.73a,c 131.14±15.73a,c 51.12±10.73a,c 42.95±8.71a,c 49.39±8.05a,c F 5.79 3.96 7.52 6.61 9.56 P 0.005 0.024 0.001 0.003 <0.001
目前关于POAG的视神经损害机制仍有争议,多种机制可能均与POAG导致的视神经损害密切相关,其可能的机制包括机械损伤、神经毒性作用和免疫反应等多种复合作用的结果。无论何种机制导致的视神经损伤,视网膜神经节细胞(retinal ganglion cells,RGCs)的凋亡是引起损伤的共同最终途径。动物实验模型研究发现,如IL-2R、IL-6、IL-10等多种炎症抑制细胞因子对RGCs具有保护或者损伤作用,而IL-1β、IL-18炎症因子对RGCs的作用以及在POAG中导致的视神经损害的关系仍缺乏相关报道[6-7]。因此,我们推测促进 IL-1β、IL-18 成熟的 NLRP3炎性复合体可能与POAG导致的视神经损害密切相关,对RGCs的凋亡起到一定的促进作用。
在血液循环中,IL-1β、IL-18的表达情况和 NLRP3炎症复合体的形成与激活密切相关[8]。由于免疫因素在POAG中的作用,因此探究NLRP3炎症复合体各个组分表达的第一信号途径亦具有重要意义。研究表明,NLRP3炎症复合体与急性肺损伤、阿尔茨海默病、缺血性脑梗塞等多种疾病的发生发展密切相关[9]。但是,目前NLRP3炎症复合体在POAG中的作用仍缺乏相关报道。Wang等报道,IL-1β表达增加是POAG的重要危险因素,与视神经损伤密切相关[10]。但是,NLRP3炎症复合体以及 IL-18在POAG中的作用仍不明确。通过我们的研究发现,POAG患者中IL-1β、IL-18显著高于对照组,推测POAG可能存在NLRP3炎性复合体的过度激活。因此,我们进一步检测了血液中NLRP3炎性复合体激活的比例,发现POAG患者中NLRP3、ASC、Caspase-1阳性细胞比例明显高于对照组。
进一步研究POAG患者血清IL-1β、IL-18与视野损伤的相关性,发现青光眼患者血清中IL-1β、IL-18水平与视野损伤呈正相关,同时青光眼患者 NLRP3、ASC、Caspase-1阳性巨噬细胞比例与视野损伤亦呈正相关。
综上,本研究表明POAG患者不同视神经损伤阶段的血液巨噬细胞NLRP3炎症复合体的表达差异明显,视神经损伤越重,血清 IL-1β、IL-18 浓度越高,NLRP3、ASC、Caspase-1 阳性巨噬细胞比例越大,NLRP3、ASC、Caspase-1阳性巨噬细胞比例与视野损伤呈正相关。

