妊娠高血压患者剖宫产中使用瑞芬太尼麻醉的安全性及影响
李新洪
(广西武鸣区妇幼保健院,广西 南宁 530199)
妊娠期高血压疾病是一种常见的妊娠特征性疾病,孕产妇死亡的第二大原因,也是围产儿预后不良和死亡的主要原因。这种疾病的基本病理生理变化是全身性小动脉痉挛,伴有高血压,水肿,蛋白尿,惊厥,昏迷,心脏和肾脏衰竭,即使产妇和儿童死亡的临床特征是妊娠高血压,先兆子痫,子痫,慢性高血压(任何原因)以及伴有先兆子痫的慢性高血压[1]。这种疾病的原因尚未完全阐明,但一致认为这是环境和遗传因素,年龄,肥胖,多胎妊娠,高血压疾病或妊娠家族史,被动吸烟和糖尿病都是危险因素。瑞芬太尼起效快,镇痛效果好,在产科麻醉中起重要作用。现就妊娠高血压患者剖宫产中使用瑞芬太尼麻醉的安全性及影响进行分析探讨,总结如下。
1 资料与方法
1.1 一般资料
选择2016年1月~2018年1月我院收治的40例剖宫产需妊娠高血压综合症患者。患者年龄均小于45岁,40例患者随机分为观察组(n=20)和对照组(n=20)。两组间总体数据差异无统计学意义(P>0.05),具有可比性。
1.2 方法
两组均未使用术前药物。休息10分钟后,测量收缩压,舒张压,平均动脉压,心率呼吸频率和脉搏血氧饱和度两次。将平均值作为循环和呼吸参数的基线值。两组病人取腰2~3间隙进行硬膜外穿刺,导管头部3 cm。局部麻醉试验的剂量是0.75%的罗哌卡因0.7%,然后再注射0.75%罗哌卡因0.75%。进行椎管内麻醉后,观察组进行靶控输注瑞芬太尼,目标血浆浓度为1.5 ng/ml。对照组患者根据血浆靶控制模式和瑞芬太尼靶浓度给予生理盐水,当瑞芬太尼血浆浓度达到设定的目标浓度时开始手术。手术后两组患者均停止输液。
2 结 果
观察组麻醉效果明显优于对照组,差异有统计学意义(P<0.05)。两组在低血压,窦性心动过缓,呼吸抑制以及需要使用血管活性药物方面没有显着差异(P>0.05)。具体结果见表1。
3 讨 论
妊娠期高血压疾病的病因机制较为复杂,并且对产妇及胎儿均有严重危害,此外,妊娠期高血压还可引起身体器官病变,因此,及早发现并采取有效的控制措施是必要的。妇女怀孕时属于一个特定的危险期,有许多疾病尤其是遗传类疾病会在怀孕时有所显现,妊娠期高血压只是其中一种。妊娠期高血压疾病的治疗原则是休息,镇静,痉挛,血压升高,利尿,及时终止妊娠。终止妊娠是治疗妊娠期高血压疾病的有效措施。指示终止妊娠在先兆子痫;1积极治疗24~48小时的先兆子痫患者仍无明显改善;2个先兆子痫患者已经怀孕超过34周;3先兆子痫患者胎龄小于34周,胎盘功能下降,胎儿成熟。4子痫前期患者胎龄小于34周,胎盘功能障碍,胎儿未成熟,可用地塞米松促进肺成熟后终止妊娠;子痫控制后2 h可考虑终止妊娠[2]。终止妊娠的方法包括引产和避孕。
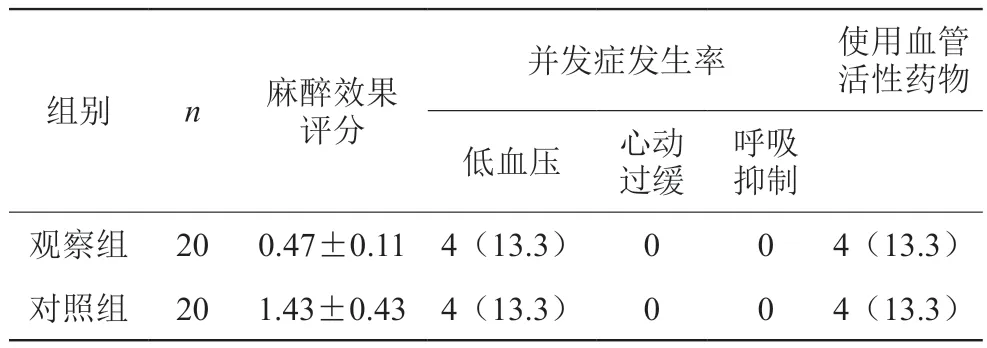
表1 两组患者麻醉效果对比[n(%)]
妊娠高血压综合征麻醉剖宫产,尤其是对于子痫麻醉,需要麻醉改善,镇痛效果良好,预防引起产妇惊厥的疼痛和手术刺激。麻醉应该安全,合理,及时,有效,可控。
硬膜外麻醉可分为几次注射。首先,将3 ml 2%利多卡因注射到硬膜外腔5分钟。没有脊髓征象注射2%利多卡因8~10毫升或利丁混合物(2%利多卡因10毫升+0.5%布比卡因)10 mL)8~10 mL或0.5%丁哌卡因6~8 ml或0.75%罗哌卡因10 mL,分步诱导[3]。直至调节麻醉平向至胸。开始手术。局麻药中加入50~100 μg芬太尼或20 μg舒芬太尼或2 mg吗啡可加速阻滞;提高麻醉质量;减少由外部子宫,子宫清除,腹膜牵拉和子宫收缩引起的内脏不适;延长阻滞时间,对胎儿无明显不良反应;增强术后镇痛的效果。
镇痛药理想的选择为瑞芬太尼,瑞芬太尼是一种新的类阿片药物,容易透过胎盘,与舒芬太尼、芬太尼相似。瑞芬太尼的UV/MA为0.88±0.78,但瑞芬太尼在胎儿和新生儿中迅速代谢。脐动脉血浆浓度/脐静脉血浆浓度(UA/UV)仅为0.29±0.07。而芬太尼的UV/MA为0.85±0.18,UA/UV为0.81±0.18[4]。瑞芬太尼是速效、短效的麻醉性镇痛药,且其在胎儿、新生儿体内可快速代谢,更适用于剖宫产全麻。去极化和非去极化的肌肉松弛剂都不容易以常规剂量穿透胎盘,但对于硫酸镁患者,去极化琥珀酰胆碱优于非去极化肌肉松弛剂。
研究结果显示观察组麻醉效果评分明显优于对照组,差异有统计学意义(P<0.05)。两组在低血压,窦性心动过缓,呼吸抑制以及需要使用血管活性药物方面没有显着差异(P>0.05)。由此可见,两种麻醉方法均适用于产科镇痛,并发症发生率无较大差异,但相对而言,瑞芬太尼复合硬膜外麻醉具有更好的麻醉效果。
总之,瑞芬太尼联合硬膜外麻醉在妊娠高血压综合征患者的剖宫产中具有良好的麻醉效果。安全性更高,不良反应少,能够待产妇带来更加安全可靠的麻醉效果,值得临床推广。

