高频超声在腮腺腺淋巴瘤和腮腺混合瘤的鉴别诊断研究
宋 晶 刘 丽 王 蕾
腮腺混合瘤是发生率较高的一种疾病,在35~55岁男女群体中均有一定的发生率[1]。其中,良性肿瘤通常无明显疼痛、瘙痒等症状,具有病程极长、生长缓慢的特点,但若不能及时给予针对性治疗,发生恶性病变率可达10.8%,并与病程长度成正比关系。而腮腺腺淋巴瘤的发生与腮腺组织解剖结构有一定内在联系,据国内统计数据显示,38~68岁的年龄为该病高发期,发病率男性略高于女性,一般无明显特征症状,具有清晰边界,触感光滑、软柔,其大小在4~6 cm,属于腮腺肿瘤中的良性肿瘤[2-4]。目前,临床上检测腮腺混合瘤与腮腺腺淋巴瘤的主要手段是超声检查和病理检查。本研究通过对腮腺混合瘤和腮腺腺淋巴瘤患者进行高频超声检查,并结合二维分析图像处理软件分析其对腮腺混合瘤与腮腺腺淋巴瘤的鉴别诊断的价值。
1 资料与方法
1.1 一般资料
回顾性选取2014-2016年苏州高新区人民医院经病理活检确诊的40例腮腺混合瘤患者和30例腮腺腺淋巴瘤患者资料,分别将其分为腮腺混合瘤组(40例)和腮腺腺淋巴瘤组(30例)。腮腺混合瘤组中男性20例,女性20例;腮腺腺淋巴瘤组中男性15例,女性15例;两组患者年龄36.2~68.4岁,平均年龄(52.5±13.6)岁。两组患者的性别、年龄、身体质量指数(body mass index,BMI)、肿块大小、病情轻重程度等临床基线资料比较差异无统计学意义,具有可比性。
1.2 纳入与排除标准
(1)纳入标准:①无心血管疾病;②无肝肾功能障碍;③无哮喘和过敏史;④有明确完整的病理检查结果;⑤有完整的临床资料。
(2)排除标准:①患者心脏装有起搏器、心脏瓣膜或体内有金属;②无法配合;③有支气管哮喘史;④术后结果不明确;⑤已怀孕及在哺乳期。
1.3 仪器与方法
采用Aplio 500型高频彩超扫描仪(日本东芝公司)为主要检查设备,探头频率7~14 MHz;Philips HD-7型超声扫描仪(荷兰Philips公司),探头频率8~15 MHz。
对所有腮腺混合瘤与腮腺腺淋巴瘤患者进行高频彩超探测,并收集统计扫描的结果(包括病灶的范围、数目、具体位置及预诊断),扫描时嘱患者取仰卧位、颈部过伸、头转向健侧、正常呼吸及吞咽使被检部位充分暴露,首先使用二维超声HD-7超声扫描仪行横纵、斜位扫描。
1.4 观察与评价指标
观察分析其扫描的结果,包括病灶的范围、数目、具体位置、边界以及形态等,并以健侧为标准作为比较;使用彩色高频超声仪显示肿块病灶的血流情况,并测量计算出对应的血流速度和阻力指数。
根据《血流信号评估指标》[5]进行分级:①0级,肿块病灶范围内未见任何血流信号(肿块病灶内无血流信号);②Ⅰ级,肿块病灶范围内极少可见少许血流信号或病灶内有1条血管造影(肿块病灶内有少量血流信号);③Ⅱ级,肿块病灶范围内可见4点血流信号或2条血管通过(肿块病灶内有比较丰富的血流信号);④Ⅲ级,肿块病灶范围内可见7点以上血流信号(肿块病灶内有相当丰富的血流信号);⑤IV级,肿块病灶范围内可极易见到≥7点的血流信号或≥4点的血管造影(肿块病灶内有极其丰富的血流信号)。
2 结果
2.1 腮腺混合瘤和腮腺腺淋巴瘤超声检测结果比较
经超声检查后,40例腮腺混合瘤患者有38例被诊为腮腺混合瘤,1例被诊为腮腺腮裂囊肿,1例被诊为腮腺恶性肿瘤,肿块检出率为100.0%,确诊率为95.0%;30例腮腺腺淋巴瘤有29例被诊为腮腺腺淋巴瘤,1例被诊为腮腺混合瘤,肿块检出率为100.0%,确诊率为96.7%。
2.2 腮腺肿块大小及血流特点
腮腺混合瘤组的40例患者均为单发,腮腺混合瘤大小为(13 mm×21 mm)~(38 mm×58 mm),平均为18 mm×36 mm,血流比较丰富的肿块最大为37 mm×54 mm,分支型分布率为15.0%,周边或星点状分布率为85.0%。30例腮腺腺淋巴瘤有27例为单发,3例为多发,腮腺腺淋巴瘤大小为(14 mm×19 mm)~(40 mm×59 mm),平均为17 mm×34 mm,肿块病灶内没有血流信号的最大肿块为21 mm×32 mm,分支型分布率43.3%,周边或星点状分布率56.7%,见表1。
2.3 血流信号的表现
(1)在腮腺混合瘤组40例患者中,血流信号显示为Ⅱ级以下(包括Ⅱ级在内)为38例;Ⅲ级为2例,血流检出率为78.8%(图1)。

图1 腮腺混合瘤的血流情况
(2)在腮腺腺淋巴瘤组30例患者中,血流信号显示为Ⅰ级4例;Ⅱ级2例;Ⅲ级12例;IV级12例,血流检出率为100.0%(图2)。

图2 腮腺腺淋巴瘤分支状血流情况
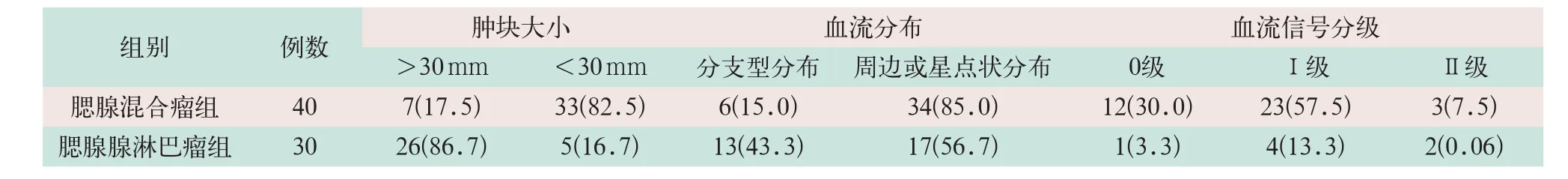
表1 腮腺肿块的大小及血流特点[例(%)]
3 讨论
高频超声诊断疾病是根据影像学反映出的肿块形态、大小、质地、数量、前后方的回声为内外部的回声,从而做出准确的判断[10]。本研究显示,40例腮腺混合瘤患者有38例被诊为腮腺混合瘤,1例被诊为腮腺腮裂囊肿,1例被诊为腮腺恶性肿瘤,肿块检出率为100.0%,确诊率为95.0%;30例腮腺腺淋巴瘤有29例被诊为腮腺腺淋巴瘤,1例被诊为腮腺混合瘤,肿块检出率为100.0%,确诊率为96.7%,由此可以得出超声对腮腺肿块的检出率为100.0%,但是仍有3例被误诊。本研究显示,仅有3例腮腺腺淋巴瘤患者为多发,其他均为单发,多发的腮腺肿块有可能与对腮腺肿块的误诊有密切的联系。Yaprak等[11]的研究表明,腮腺混合瘤与腮腺腺淋巴瘤在非典型图像以及回声上会有雷同的现象,因为超声的诊断必须要与病灶的病理结构有关联。
叶辉英[12]和李莉[13]的研究表明,腮腺混合瘤典型的影像学显示的是分布均匀的低回声,以及部分组织会显示小分隔的蜂窝状或网状结构;腮腺腺淋巴瘤典型的影像学显示的是分布欠均匀或不均匀的内部回声,且相对腮腺混合瘤的回声更低,同时其边界及包膜也不如腮腺混合瘤清晰,造成这样的原因是因为腮腺混合瘤是由各种不同形态的上皮细胞组成,呈腺管样,或含有软骨样组织,同时还有可能伴有透明样的胶冻样黏液组织[14];而超声显示腮腺腺淋巴瘤的组织内也含有同样的黏液或胶冻样物质,但是其对超声波的吸收较腮腺混合瘤少,从而导致腮腺混合瘤和腮腺腺淋巴瘤在影像学上有着本质上的区别[15]。本研究发现,腮腺腺淋巴瘤周围组织的血流情况较腮腺混合瘤丰富,且腮腺腺淋巴瘤的病灶范围也较腮腺混合瘤大,这些也是利用高频彩超来区分腮腺混合瘤和腮腺腺淋巴瘤的重要依据。
超声有着超高的腮腺肿块检出率,对发现腮腺良恶性肿块有着重要的意义,且高频超声有着安全、经济及方便等优点。因此,高频超声在腮腺腺淋巴瘤与腮腺混合瘤的鉴别诊断研究中极具应用价值。临床中应认真分析腮腺病变的声像图特点,并与临床资料相结合,提高诊断率,使患者得到有效治疗。

