益肾活血汤联合西医治疗难治性肾病综合征的临床效果观察
龚章荣
浦北县中医医院肾病科,广西钦州 535300
肾病综合征诱发因素较多,可见肾小球基膜通透性增加,出现高度水肿、低蛋白血症、高脂血症等。难治性肾病综合征即为使用激素治疗超过2个月,但肾病综合征病情并未得到缓解,或有所缓解但经常复发,随着病情发展,可发展为急性肾功能衰竭、感染等严重后果[1]。在疾病治疗方面,西医以激素、细胞毒类药物等为主,在一定程度上可控制病情,但复发率高,部分疗效并不确切,且长期用药患者依从性不佳,也会对身体造成严重损害,如肾毒性、肝损伤等,故而寻找更为可靠的治疗方法极为重要。中医以其独特理论广泛应用于疾病治疗中,治疗效果得到临床普遍认可。为此,该文选取2016年10月—2018年11月该院收治的难治性肾病综合征患者40例,探究益肾活血汤联合西医治疗的临床价值,具体内容报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的难治性肾病综合征患者40例,所有患者均符合难治性肾病综合征的西医诊断标准,该研究经医院伦理委员会审批通过,所有患者均签署知情同意书。按照随机数字表法将其分为观察组和对照组两组,各20例。观察组男15例,女5例;年龄20~64岁,平均年龄(42.58±3.45)岁;病程 10 个月~5 年,平均病程(2.05±0.33)年。对照组男13例,女7例;年龄21~62岁,平均年龄(42.71±3.68)岁;病程 6 个月~4 年,平均病程(2.06±0.22)年。两组一般资料对比差异无统计学意义(P>0.05),证明研究可行。
纳入标准:①年龄≥18岁;②经检查明确为难治性肾病综合征,且为肾络瘀阻型,四肢、颜面浮肿,面色暗淡,神疲乏力,病程缠绵日久,大便不爽,腰痛,舌苔黄腻;③积极配合研究,知情同意者。
排除标准:①哺乳期或妊娠期妇女;②合并精神系统疾病者或交流障碍者;③激素、免疫抑制剂等药物过敏者;④狼疮性肾炎等因素诱发继发性肾病综合征者。
1.2 方法
对照组采用常规西医治疗,保证低盐低脂饮食,适当增加优质蛋白等摄入,根据实际病情,予以对症治疗措施,如纠正贫血、降压、纠正水电解质紊乱等,口服强的松(国药准字 H33021207),1 mg/(kg·d), 清晨服用,8 周后,每周减量5 mg,病情好转后,维持剂量10 mg/d,隔日口服一次,4周后若治疗不敏感,联合静脉滴注环磷酰胺(国药准字 H32020857),每次 12 mg/kg,将其置于 100 mL生理盐水中,连用2 d,每2周一次,治疗时间为2个月。
观察组在对照组的基础上联合益肾活血汤治疗,组方为 20 g山药、20 g熟地、30 g党参、30 g黄芪、10 g川芎、10 g熟附子、30 g丹参、10 g黄芩、10 g泽泻、10 g猪苓、10 g茯苓、10 g怀牛膝、10 g山茱萸、10 g赤芍、10 g砂仁、30 g车前子。根据实际病情加减药物,如气虚自汗者加用10 g白术、10 g防风;上呼吸道感染且存在重度蛋白尿者,加用15 g连翘、10 g石韦、30 g败酱草,去党参、黄芪;肾阴虚者加用15 g旱莲草、15 g女贞子;肾阳虚者加用10 g仙茅、6 g肉桂;脾虚者加用10 g木香、15 g白术、30 g薏苡仁;胃热恶呕者加用20 g竹茹、10 g半夏;血尿者加用10 g小蓟、30 g白茅根;高血压者加用30 g桑寄生、30 g钩藤;血胆固醇高者加用20 g生山楂、20 g葛根;肌酐、非蛋白氮明显增高者加用10 g牡丹皮、10 g生大黄。1剂/d,以水煎服,分早晚2次服用,连续使用2个月。
1.3 观察指标
观察两组患者临床治疗效果、中医症状积分、血肌酐和尿素氮等肾功能指标。临床效果标准[2]如下:①显效:治疗后,相关症状、体征基本消除,生化检查基本正常,尿蛋白测定转阴,肾功能正常。②有效:部分症状、体征消失,尿蛋白等检查有明显好转。③无效:上述标准均未达到,甚至病情加重。总有效率=(显效+有效)/总例数×100.00%。中医症状积分采用四级评分法评估,主要包含神疲乏力、头晕头痛、腰膝酸软、面浮肢肿、纳呆呕恶,每项最高3分,得分越高症状越严重。
1.4 统计方法
文中数据采用SPSS 20.0统计学软件分析,计量资料采用均数±标准差(±s)形式表示,行t检验,计数资料采用[n(%)]表示,行 χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 临床效果
观察组患者治疗总有效率(95.00%)明显高于对照组(70.00%),差异有统计学意义(χ2=4.329,P<0.05)。 见表 1。
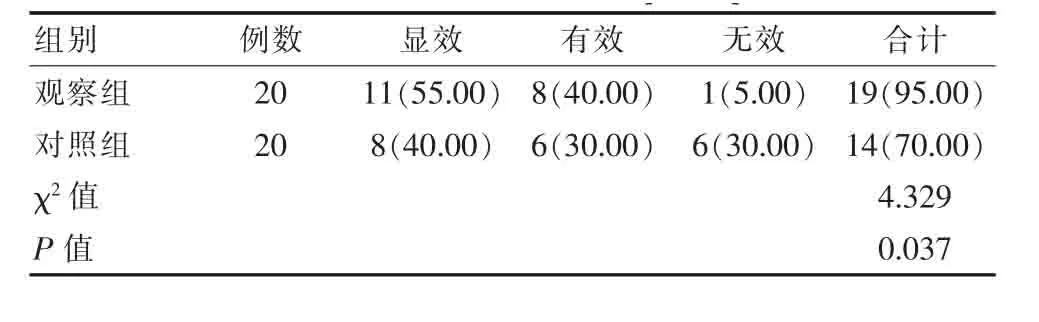
表1 两组临床效果对比[n(%)]
2.2 中医症状积分
治疗前,两组患者中医症状积分对比差异无统计学意义(t=0.492,P>0.05);治疗后,观察组患者中医症状积分(5.71±0.84)分明显低于对照组(t=9.864,P<0.05)。 见表 2。
表2 两组中医症状积分对比[(±s),分]
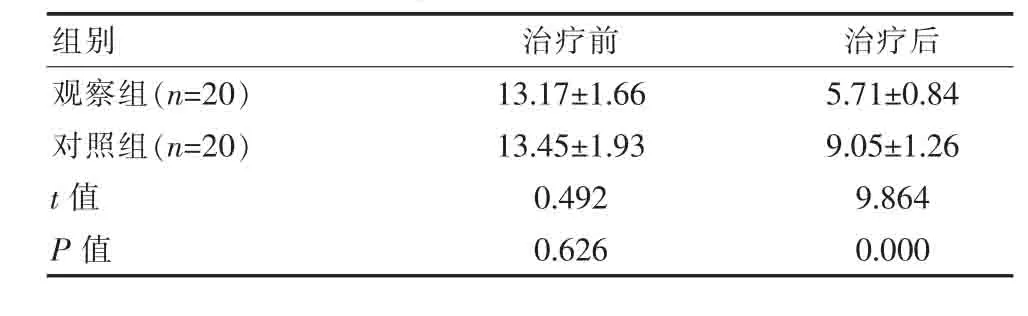
表2 两组中医症状积分对比[(±s),分]
组别 治疗前 治疗后观察组(n=20)对照组(n=20)t值P值13.17±1.66 13.45±1.93 5.71±0.84 9.05±1.26 0.492 0.626 9.864 0.000
2.3 血肌酐、尿素氮水平
治疗前,两组患者血肌酐、尿素氮水平比较差异无统计学意义(t=1.049,0.345,P>0.05);治疗后,观察组血肌酐(226.90±16.51)μmol/L、尿素氮(7.03±0.95)mmol/L 明显低于对照组(t=11.878,12.748,P<0.05)。 见表 3。
表3 两组血肌酐、尿素氮水平对比(±s)
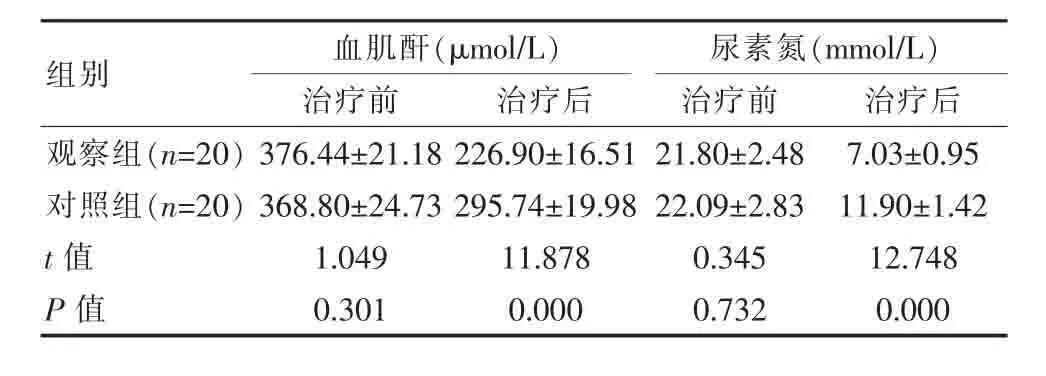
表3 两组血肌酐、尿素氮水平对比(±s)
组别 血肌酐(μmol/L)治疗前 治疗后images/BZ_99_826_1191_850_1218.png尿素氮(mmol/L)治疗前 治疗后观察组(n=20)对照组(n=20)t值P值376.44±21.18 368.80±24.73 226.90±16.51 295.74±19.98 21.80±2.48 22.09±2.83 7.03±0.95 11.90±1.42 1.049 0.301 11.878 0.000 0.345 0.732 12.748 0.000
3 讨论
中医认为,肾病综合征即为虚劳、水肿等,此疾病与脾、肺、肾有关,表现为正虚邪实,此疾病病程较长,迁延不愈,在疾病治疗方面,湿热是其难治因素之一,与此同时,长期大量使用激素治疗会耗伤津液,进而出现阴虚阳亢,患者体质下降,出现诸多兼症[3]。西药治疗以激素、细胞毒类药物为主,激素可稳定溶酶体、抗炎、抑制免疫反应,对于肾小球通透性具有显著改善作用;细胞毒类药物则能够杀伤免疫细胞,达到抑制免疫的目的[4]。临床发现[5],难治性肾病综合征采用中西医结合治疗效果较佳,可有效改善相关症状,减少尿白蛋白含量,利于肾功能恢复。
该文观察组在常规西医治疗基础上,加用益肾活血汤治疗,黄芪能够健脾益肺,党参可补中益气,两者合用,可进一步增强补益脾肺的效果,能够增强造血功能,减少肾小球损害;赤芍、川芎、丹参具有活血化瘀的效果,同时还可保护肾脏、促使组织修复;山药、熟地、山茱萸则可填精益髓、滋阴补肾;附子具有温中补阳的效果;怀牛膝既可引血下行,兼可逐瘀通经;猪苓、茯苓、泽泻利尿消肿、利水渗湿效果显著;车前子、黄芪合用则可清下焦湿热;砂仁可发挥和胃调脾的作用;诸药合用可以起到滋阴清热、活血化瘀,健脾益肾的作用[6-7]。研究结果显示,观察组患者治疗总有效率(95.00%)明显高于对照组(70.00%)(P<0.05),治疗后观察组患者中医症状积分(5.71±0.84)分、血肌酐(226.90±16.51)μmol/L,尿素氮(7.03±0.95)mmol/L均明显低于对照组(P<0.05)。表明中西医联合治疗难治性肾病综合征的效果更佳。李金刚等人[8]选取聊城市东昌府区中医院肾病科60例难治性肾病综合征患者,采用益肾活血汤治疗后显示临床总有效率96.67%明显高于对照组,治疗后疲倦乏力(1.42±0.54)分、面浮肢肿(0.81±0.41)分、头晕头痛(1.34±0.53)分、纳呆呕恶(1.21±0.75)分、腰膝酸软(1.35±0.63)分等中医症状积分低于对照组,尿素氮(7.26±6.89)mmol/L 和血肌酐 (237.49±87.43)μmol/L 均明显低于对照组,
综上所述,难治性肾病综合征采用益肾活血汤联合西医治疗效果显著,可有效患者肾功能情况,值得临床推广。

