鼻内镜手术治疗鼻腔鼻窦内翻性乳头状瘤的临床效果观察
鲍竟一 北京市顺义区医院耳鼻喉科 (北京 101300)
内容提要:目的:研究鼻内镜手术治疗鼻腔鼻窦内翻性乳头状瘤(SNIP)的效果。方法:抽取2009年5月~2017年5月在本院治疗的58例SNIP患者作为观察对象,根据手术方式分为两组,各29例,对照组实施单纯鼻内镜手术,观察组采取鼻内镜联合鼻外入路手术,对比两组患者手术相关情况与疼痛评分。结果:两组患者术后1h疼痛评分无明显差异,两组患者手术时间之间无明显差异,P>0.05,但术后8h、术后24h、术后48h观察组低于对照组,观察组术中出血量与住院时间少于对照组,观察组复发率11.76%明显低于对照组38.24%,差异显著,P<0.05。结论:对于SNIP患者可采取鼻内镜联合鼻外入路手术,术中出血量明显减少,且疼痛情况良好。
鼻窦内翻性乳头状瘤(Sinonasal Inverted Papilloma,SNIP)属于良性上皮源性肿瘤,具有较高的复发性、破坏性,一般发生于鼻腔与鼻窦黏膜上[1]。临床高发人群为老年男性,临床症状为鼻塞、血性涕,并伴随不同程度的耳鸣、头痛、嗅觉减退等症状,目前手术为首选治疗方案[2]。传统的鼻侧切开术等均属于开放手术,对患者损伤较大,出血较多,存在明显瘢痕。本文将鼻内镜手术与传统鼻侧切开术进行对比观察,报道如下。
1.资料与方法
1.1 临床资料
选择2009年5月~2017年5月在本院进行治疗的SNIP患者58例作为研究对象,根据手术方法分为两组,各29例。纳入标准:①均通过术后病理进行确诊;②出现鼻塞、头昏、嗅觉下降等症状;③未出现恶变;④均知晓本文研究且愿意参加。排除标准:①存在鼻部恶性肿瘤者;②相关资料不完善者;③存在SNIP手术史;④不具备手术指征。其中对照组女12例,男17例,年龄26~70岁,平均(51.47±5.25)岁;观察组女13例,男 16例,年龄26~70岁,平均(52.43±5.43)岁。两组患者一般资料比较无明显差异(P>0.05),可进行对比研究。
1.2 方法
术前均经过鼻内镜与影像学检查,明显病灶位置。对照组实施单纯鼻内镜手术:通过鼻内镜探查病灶位置,使用电刀对基底部进行烧灼,病灶体积较大,可使用电刀切割器将肿瘤组织切除,使用麻醉棉片收缩止血。切除钩突使用负压吸引切割器清理鼻道中的病灶。当病灶侵入蝶窦,需要打开蝶窦前壁再将肿瘤切除,注意应当将肿瘤基底部可疑黏膜完全刮除,保留正常的鼻腔鼻窦黏膜。局部增生的骨质使用电钻进行磨除,必要时进行电凝,避免组织残留。肿瘤切除后,使用海绵与凡士林纱条填充。术后使用抗生素预防感染,术后2d将鼻腔填充物取出,使用生理盐水冲洗,复查期间及时清理粘连、息肉。
观察组采取鼻内镜联合鼻外入路,在患者鼻外侧从鼻根旁到右眉弓部取倒“L”形切口,使用骨凿在额窦前壁位置凿孔,使用咬骨将其扩大,探查额窦边界,并彻底清除炎性液体,在患者侧额窦腔填充纱条,清理窦内残留组织。鼻内镜下清理手术黏膜,在额窦插入硅胶管到患者鼻腔内,将额窦做成开放性伞状,缝合眉弓切口,彻底切除病灶及其周围组织,电凝肿瘤基底,清除肿瘤基底部骨质,术后3d取出纱条。
1.3 观察指标与判定标准
记录两组患者手术相关情况,疼痛评分采用视觉模拟评分法(VAS):0分:无痛;1~3分:有疼痛,但程度较轻,可以承受;4~6分:疼痛处于中等程度;7~10分为疼痛难忍[3]。随访1年观察患者复发率。
1.4 统计学分析
本文所有数据均使用SPSS19.0统计软件进行计算,其中χ2用于检验计数资料,使用n、%进行表达,t用于检验计量资料,采取±s表达,P<0.05表示数据存在统计学差异。
2.结果
2.1 两组患者手术相关情况
两组患者手术时间之间无明显差异,P>0.05,观察组术中出血量与住院时间少于对照组,差异显著,P<0.05,见表 1。
2.2 两组患者治疗前后VAS评分
两组患者术后1h疼痛评分无明显差异,P>0.05,但术后8h、术后24h、术后48h观察组低于对照组,差异显著,P<0.05,见表2。
2.3 术后复发率
其中对照组1年复发率为13例(38.24%),观察组复发率为4例(11.76%),差异显著,χ2=18.698,P=0.000。
表1.两组患者手术相关情况(n=29,±s )
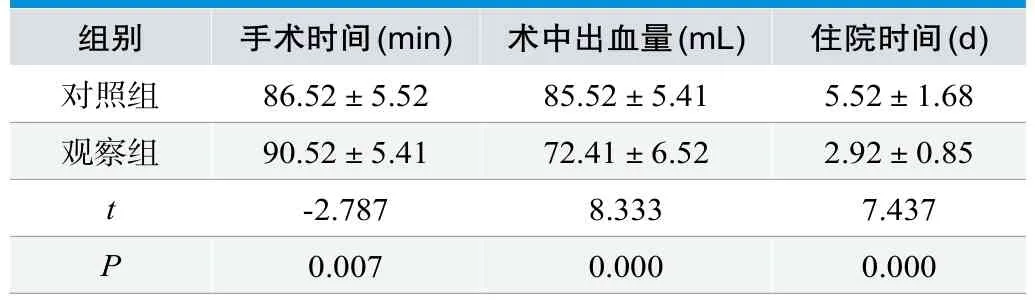
表1.两组患者手术相关情况(n=29,±s )
组别 手术时间(min) 术中出血量(mL) 住院时间(d)对照组 86.52±5.52 85.52±5.41 5.52±1.68观察组 90.52±5.41 72.41±6.52 2.92±0.85 t-2.787 8.333 7.437 P 0.007 0.000 0.000
3.讨论
SNIP属于较易复发的良性肿瘤,目前治疗仍以手术治疗为主,由于局部侵蚀性较强,恶变可能性较大,因此手术治疗的关键就在于将肿瘤彻底切除。传统手术创伤较大,术后出现并发症的概率较大,随着医疗技术的不断发展,近年来鼻内镜技术的不断发展,已经在临床中得到广泛应用[4]。使用鼻内镜进行手术,通过根据患者病灶分级,结合患者实际情况选择合适的入路进行手术。
本文对比鼻内镜手术和传统手术的治疗效果,结果显示两组患者术后1h疼痛评分无明显差异,两组患者手术时间之间无明显差异,P>0.05,但术后8h、术后24h、术后48h观察组低于对照组,观察组术中出血量与住院时间少于对照组,观察组复发率11.76%明显低于对照组38.24%。鼻内镜具有较高的分辨度,能够清楚地观察到病灶的生长部位,与鼻外进路手术相比,具有更加突出的优势,避免出现病灶残留。且鼻内镜辅助操作范围小,不会对鼻腔正常结构造成破坏,减少患者出血量,保留了完整的鼻腔功能。术后面部瘢痕较小,对患者康复影响较少,术后清理换药更加方便,复查较为方便[5]。但鼻内镜手术仍存在一定切除死角,单纯鼻内镜难以切除所有病变组织,使得术后残留瘤体出现复发,影响治疗效果。而鼻内镜联合鼻外入路,优势在于病灶组织清除彻底,但对患者创伤较大,该入路能够及时发现清除病灶[6]。便于术中观察与操作,视野更加清楚,能够避免清除不彻底的缺点,降低手术复发;从而避免损伤患者鼻腔结构,减少出血。
综上所述,对于SNIP患者可采取鼻内镜联合鼻外入路手术,术中出血明显减少,且患者疼痛改善,住院时间有效缩短,疗效显著。
表2.比较两组患者疼痛情况(n=29,±s,分)
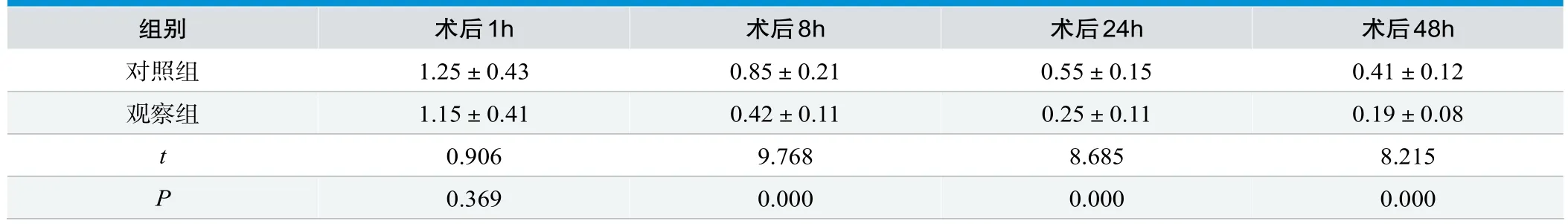
表2.比较两组患者疼痛情况(n=29,±s,分)
组别 术后1h 术后8h 术后24h 术后48h对照组 1.25±0.43 0.85±0.21 0.55±0.15 0.41±0.12观察组 1.15±0.41 0.42±0.11 0.25±0.11 0.19±0.08 t 0.906 9.768 8.685 8.215 P 0.369 0.000 0.000 0.000

