两种钢板治疗Danis-Weber /AO B型外踝骨折的疗效比较
刘 勇,陈国川,张富宁,俞 玮
Danis-Weber /AO B型外踝骨折是最常见的踝关节骨折类型,主要是旋后外旋受伤机制(SER),以短斜形或螺旋形、远端骨折块向后外和近侧移位为特征[1]。其治疗要求必须解剖恢复外踝的长度和旋转畸形,治疗方法通常包括拉力螺钉、外侧中和钢板或后外侧抗滑钢板内固定等。后外侧抗滑钢板最早是由Brunner和Weber1982年提出,目的是当有轴向应力时预防远端斜形骨折向近端滑动,理论上后外侧抗滑钢板治疗Danis-Weber B型骨折可避免其他治疗方法引起的缺点,且更有生物力学稳定性[2]。本研究旨在比较外侧中和钢板和后外侧抗滑钢板内固定治疗Danis-Weber/AO B型闭合性外踝骨折的疗效。
1 对象与方法
1.1 对象 选择2012-03到2015-06 Danis-Weber/AO B型外踝骨折患者44例,其中2度(单纯的外踝骨折)27例(61.4%),3度(外踝和胫骨远端后外侧骨折)2例(4.5%),4度(外踝、胫骨远端后外侧及内踝骨折)15例(34.1%)。致伤原因:高处跌落损伤19例,低速机动车碰撞损伤4例,运动损伤16例,石块或煤块等重物砸伤5例。根据患者意愿分为中和组(24例)和抗滑组(20例)。 中和组:男13例(54.2%),女11例(45.8%);年龄20~72岁,平均(42.6±15.8)岁。抗滑组:男12例(60.0%),女8例(40.0%);年龄29~74岁,平均(47.9±13.2)岁。两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。入选标准:患者受伤机制为旋后外旋(通过病史及影像学资料综合判断)损伤引起的Danis-Weber/AO B型外踝骨折;闭合性骨折;单侧肢体骨折。排除标准:患肢合并多处骨折;患肢受伤前合并先天畸形或者基础疾病;术前经历过手术;患肢受伤时合并神经血管损伤;入院时皮肤软组织肿胀破溃者;18岁以下、复合伤、合并下肢其他伤、老人和病理性骨折;无法配合进行后期随访管理。
1.2 手术方法 两组患者均取仰卧位,均为硬膜外麻醉,常规下肢消毒,驱血带驱血,大腿根部气压止血带止血,手术均由踝关节骨折手术经验丰富的同一组骨科医师进行。(1)中和组:沿腓骨外侧骨折处作一直切口,保护腓浅神经逐层分离,暴露骨折端后清除骨折断端的血凝块和软组织,解剖复位骨折块复位钳临时固定,拉力螺钉(3.5 mm)垂直于骨折线置入,然后腓骨外侧解剖钢板固定于外踝外侧。术中C形臂X线机证实骨折复位良好,内固定物未进入关节腔。14例(58.3%)使用6孔钢板,7例(29.2%)使用7孔钢板,3例(12.5%)使用5孔钢板。(2)抗滑组:沿外踝后缘与跟腱外侧缘中点作一纵行切口,注意保护腓肠神经和小隐静脉,暴露并清理骨折断端,保护腓骨肌腱腱膜,初步通过钩牵引复位远端骨折块,钢板提前折弯放置于腓骨后外侧表面,首先置入骨折近端靠近骨折线的钢板上的第一个螺钉,通过钢板进一步复位远端骨折,选择合适的拉力螺钉(3.5 mm)自前向后或者自后向前(通过钢板)垂直于骨折线置入固定。远端螺钉置入适用于骨折断端有活动的情况。术中C形臂X线机证实骨折复位良好。胫骨远端后外侧骨折块和内踝骨折常规治疗。所有患者应用负压引流,逐层缝合皮肤。8例(40.0%)使用5孔钢板,8例(40.0%)6孔钢板,4例(20.0%)7孔钢板。远端骨折块螺钉,10例(50.0%)没有固定,1枚螺钉8例(40.0%),2枚螺钉2例(10.0%)。1例胫骨远端后外侧骨折应用前后松质骨螺钉固定;对于内踝骨折,10例应用单根3.0 mm空心螺钉或2根克氏针内固定,4例张力带8字环扎内固定。
1.3 术后处理 术后72 h内局部冷敷,抬高患肢,使用脱水剂至肿胀明显消退,合并后踝骨折者踝关节支具固定时间最长3周,术后拔管后行踝关节被动活动,术后3周踝关节主动活动。抗滑组术后3周部分负重,术后8周完全负重;中和组术后8周开始部分负重。放射学评估分别在术后6周,3、6、12个月。
1.4 疗效评价 踝关节骨折复位满意的标准[3]:恢复踝穴正常的解剖关系;关节的外形轮廓光滑;内踝间隙≤4 mm;正位上胫骨远端与腓骨重叠10 mm,腓骨内侧和胫骨外侧的间隙<5 mm。对患者术后1年疗效随访获得随访末期疼痛、行动能力、日常生活能力等资料,根据AOFAS踝-后足评分系统对踝关节功能进行评分、分级,然后进行对比、分析。记录所有的并发症。直接触诊腓骨肌腱和背伸内翻踝关节引起腓骨肌腱疼痛可以诊断为腓骨肌腱病。如果患者没有疼痛只有钢板表面的敏感,可以诊断为内置物激惹征。术后1年建议患者去除内固定。
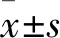
2 结 果
所有踝关节骨折均复位满意,恢复正常踝穴解剖关系。中和组手术时间、骨折愈合时间与抗滑组比较,差异无统计学意义;术后1年,中和组和抗滑组AOFAS评分比较,差异无统计学意义(表1)。中和组7例(29.3%)发生并发症,抗滑组3例(15.0%)发生并发症,其中1例腓骨肌腱病,两组并发症发生率比较,差异无统计学意义(P=0.31,表2)。抗滑组和中和组患者均去除内固定。1例伤口表浅裂开换药后愈合。
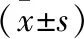
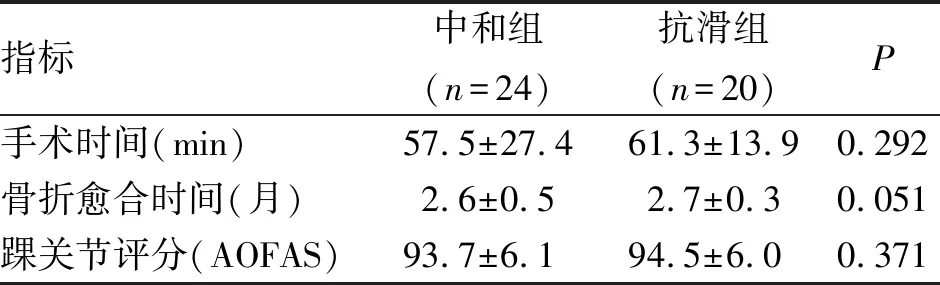
指标中和组(n=24)抗滑组(n=20)P手术时间(min)57.5±27.461.3±13.90.292骨折愈合时间(月)2.6±0.52.7±0.30.051踝关节评分(AOFAS)93.7±6.194.5±6.00.371

表2 Danis-Weber/AO B型闭合性外踝骨折两组并发症比较 (n;%)
注:两组均未发现伤口感染、深静脉血栓及骨折不愈合
2 讨 论
踝关节稳定由胫骨远端、腓骨远端、距骨和韧带维持,人体直立时外踝承受约1/6负荷[4],Ramsey等[5]证明距骨向外移位1 mm,胫距关节接触面积将减少42%,移位2~4 mm,胫距接触面积下降达65%,容易导致创伤性关节炎,因此移位的踝关节骨折必须解剖复位。踝关节骨折中旋后外旋损伤机制引起的Danis-Weber/AO B型是最常见的类型[6],主要依据骨折移位及粉碎的程度决定手术方法,包括螺钉、克氏针张力带、髓内钉,以及最广泛使用的钢板,外固定架很少应用。
自Brunner、Weber等学者1982年首次描述抗滑钢板技术以来,这种固定技术应用日益增多[7-9]。后外侧抗滑钢板优势包括内固定物不突出、固定更少,与外侧中和钢板比较骨质疏松患者固定更坚强[7,9]。Weber B型旋后外旋型骨折中,腓骨远端骨折块是经典的后外侧脱位,伴有轻度短缩,钢板放置到抗滑位置拧入骨折近端钢板上的螺钉,骨折远端会自动复位[8]。本研究发现,这种复位不仅对骨质疏松非常有效,而且对于更复杂的外踝骨折中骨折远端前内侧撕脱Le-Fort 骨块也同样有效。后外侧抗滑固定既能满足踝关节的强度、刚度和稳定性的要求,又克服了外侧固定抗外旋应力差等弊端,是一种符合人体生物力学特点的理想的内固定术式[10]。但本组研究术后早期不允许轴向负重,因此抗滑结构的优势无法体现出来。另外一个优势是与外侧中和钢板比较,钢板更短所以软组织剥离更轻。Ostrum[11]进行的一项研究中常使用6孔钢板(56.3%)。Lamontagne等[12]报道,钢板平均长度是5孔,79%的患者只用螺钉固定近端骨折。本研究中,最常使用的是5和6孔钢板(80.0%),50%的腓骨远端骨折块没有固定。
腓骨骨折外侧钢板有一些公认的缺点。如远端骨折块上的螺钉把持力较弱,可能会松动,甚至固定失效[11];螺钉可能穿透下胫腓关节和腓距关节[8],因此推荐单皮质固定[13];远端螺钉太短可能会导致固定不可靠[4]。本研究中,中和组有1例观察到松动,是最低限度的,没有影响到骨折愈合。
后外侧入路置入抗滑钢板最大的优点是可以同时进行后踝的复位及固定[7,8,14]。在本研究中,抗滑组的7例患者需要固定后踝,我们通过前后方向的松质骨螺钉进行固定1例,其余6例通过后外侧同一个切口自后向前固定后踝。本研究中,两组手术时间比较,差异无统计学意义,这与其他研究相似[11-13]。与后外侧钢板相关联的并发症为腓骨肌腱病,也被称为腓骨肌腱激惹征,与腓骨肌腱损伤、突出的或者钢板最远端螺钉头有关[14,15]。本研究中抗滑组有1例患者抱怨外踝后侧不适,但无法确诊腓骨肌腱病。外侧钢板组伤口裂开率更高。Lamontagne等[12]报道外侧钢板组4例(3.7%),抗滑组1例(1.2%)。本研究中感染率也很低,与外侧钢板组伤口裂开有关。腓浅神经损伤是外侧入路的另一个并发症[16]。本研究中两组均未出现神经损伤的并发症。
综上所述,对旋后外旋型损伤的Danis-Weber/AO B型外踝骨折进行手术治疗,与传统的外侧钢板固定技术比较,抗滑组手术效果与之相当,并发症发生率无差异,我们认为这两种技术均安全有效,值得推广。

