短期运动干预方案对外科2型糖尿病住院患者术前血糖影响的初步研究
高雪艳,高宏凯,高艳红
随着糖尿病患者的日益增多,伴糖尿病手术患者呈上升趋势。研究表明,术前血糖控制较差与术后感染、电解质失衡、伤口愈合受损等并发症的发生及存活率的降低有显著关系[1]。短期内综合提高2型糖尿病(type 2 diabetes mellitus,T2DM)术前血糖达标率是外科护理亟待解决的问题。目前,围术期血糖管理方案[2,3]中对T2DM患者术前血糖管理的重点均聚焦于药物治疗和病情监测等方面,而对患者的生活方式管理较少涉及。以往研究已证实,生活方式干预不仅是血糖管理的重要基石还应贯穿T2DM治疗的全程[4]。通过数周至数月不等的长期运动疗法可提高T2DM胰岛素敏感性和骨骼肌功能,从而达到改善糖脂代谢和预防并治疗糖尿病的效果[5]。近年来,随着国内外对于运动治疗糖尿病研究的不断深入,已发现通过仅3~7 d的短期结构化运动亦可对患者血糖水平产生影响[6,7]。其中,间歇运动凭借其短时内迅速改善血糖水平、减脂减重作用明显、患者适应性强等特点已逐渐成为更适合T2DM患者的新型运动方式[8]。但由于缺乏短期全面的血糖监测数据,还未在临床领域得到有力证实。本研究基于运动控糖的机制与疗效,利用24 h动态血糖监测系统(continuous glucose monitoring system,CGMS)全面捕捉运动干预期间外科T2DM住院患者的血糖变化,以初步探讨短期运动干预方案对拟实施手术的T2DM术前血糖调控是否有效,从而提高T2DM患者术前血糖管控的有效性和时效性,以优化围术期内T2DM住院患者血糖护理方案。
1 对象与方法
1.1 对象 选择2017-08至2018-06解放军总医院第三医学中心普外科收治的合并T2DM拟实施手术患者。根据PASS软件计算每组样本量n=14例,考虑中途退出等情况,将每组样本量定为n=17例。其中,参与研究的51例中有6例由于转院、手术日期调整而退出研究,其余患者无不良事件发生,均完成相应干预项目,因此研究最终确定患者为45例。纳入标准:(1)符合1999年WHO糖尿病诊断标准的患者[9];(2)术前住院日≥5 d的限期或择期手术者[2];(3)入院血糖未达到术前标准[2],需要进行血糖调控者;(4)能够进行中等强度活动的患者(40%~60%VO2max)[10];(5)本人同意配合并签署知情同意书。排除标准:(1)心脏功能较差;(2)合并糖尿病急重性并发症;(3)血糖水平<3.9 mmol/L或>16.7 mmol/L;(4)怀孕(包括意外怀孕)、哺乳期及月经期的妇女;(5)患有严重心血管疾病或严重高血压;(6)患有慢性肾功能不全或眼病;(7)摄入量不足及营养不良;(8)近期有低血糖或在运动后出现低血糖症状;(9)患有精神疾病或有不同程度的认知、情感、意志和行为等精神障碍表现;(10)贫血、凝血功能异常及近期服用活血类药物。本研究获得医院伦理委员会的批准。
1.2 方法
1.2.1 实验分组与设计 采取随机数字表法将45例随机分为对照组、中强度间歇运动组和低强度持续运动组,各15例。所有入组患者均进行为期5 d的血糖监控,并对干预后3、5 d时间点的血糖指标进行评估,以分析运动干预效果产生的最佳时间段。对于运动组患者研究者将以运动方式、运动频率、运动时间、运动强度为主的标准化运动处方形式[11]对患者每天两次餐后的1~2 h进行一对一运动指导,而对照组患者将不做特殊指导与监督,所有方案的实施均在不影响患者常规治疗基础之上进行。
1.2.1.1 中等强度间歇运动组 运动期间患者有严格的休息或缓解时间,以使机体在未完全恢复正常状态下反复运动的形式称为间歇性运动,由于间歇运动多为两组运动交替进行,因此以中高强度运动为主。运动方式:快慢交替跑、爬楼梯、间歇性跳绳等。运动频率:每天进行两次有效运动,运动期间有平均3~4次间歇时间,间歇期间可选择原地休息也可选择运动强度较低的运动进行缓冲,间歇时间≤5 min。每次有效运动时间≥40 min(注:有效运动时间为运动中保持对应强度心率的时间);运动强度为40%~60%VO2max且RPE评分10~17分。
1.2.1.2 低强度持续运动组 运动期间患者在较低强度下持续进行的结构化运动称为低强度持续运动。运动方式:持续性快走、打桌球、健康操等。运动频率:每天进行两次有效运动,运动时患者不能停歇需一次完成运动项目。每次有效运动时间≥40 min。运动强度为20%~40%VO2max且RPE评分10~13分。
1.2.1.3 对照组 对照组患者从入院后护士即对其进行健康宣教,随即3~5 d内在基础护理措施之上需对自己日常活动情况进行记录,除此之外不对患者进行任何运动方案的训练。
1.2.2 指标评估及方法
1.2.2.1 血糖指标测评 3组患者在入院后的24 h内,干预后3、5 d采集空腹12 h以上的静脉血,以测其空腹血糖(fasting plasma glucose, FPG)、餐后血糖(postprandial plasma glucose, PPG)、空腹胰岛素(fasting insulin, Fins);并计算稳态模型胰岛素抵抗指数(homeostatic model assessment of insulin resistance, HOMA-IR)=FPG×Fins/22.5,以及稳态模型胰岛素敏感指数(homeostatic model assessment of insulin sensitivity,HOMA-IS)=1/FPG×Fins,并取其自然对数lnIS以观察3组患者血糖控制情况。患者在确定参与研究开始即佩戴由美敦力(上海)管理有限公司代理生产的实时动态葡萄糖监测系统(iProTM2),以记录3组患者在研究期间的全天血糖变化。
1.2.2.2 运动强度指标测评 运动组患者利用目标心率法计算运动中不同强度最大耗氧量所对应的脉率:VO2max(%) =(运动中最大心率-静息心率)×TI%+静息心率(运动中最大心率=220-年龄;TI%:最大耗氧量百分等级)[11]。通过脉率的大小可监测患者运动时是否达到对应强度。运动组患者在运动时均需佩戴由迪脉(上海)企业管理有限公司进口生产的蓝牙心率传感器并结合主观疲劳程度表(rate of perceived exertion,RPE),以监测是否达到规定运动强度时所对应的心率。RPE是通过与心率、VO2,以及乳酸和通气有关的指标而制定的测评工具,可测量个体的运动强度。该表通过对运动强度的监测可控制运动与机体健康水平之间的稳定性,以降低由运动所带来的风险。该量表已作为运动处方和自我调节的有效测评方式,且已被广泛应用[12]。
1.2.2.3 血糖达标率测评 根据美国糖尿病协会T2DM手术患者术前血糖控制目标[1]判定患者血糖达标率情况。
1.2.3 混杂因素的排除 3组患者入院后均需遵医嘱对症用药,研究期间内患者血糖药物治疗方案保持不变,以保证术前由降糖药物对患者血糖所产生的影响一致。入组患者需统一定制院内规范标准的糖尿病饮食餐,以保证每位患者三餐的饮食热量、碳水化合物、糖分等摄入量的合理与均衡。在研究前后均对患者进行焦虑、抑郁量表调查,以排除短期内情绪变化对患者血糖的影响。住院期间所有患者均严格按照院内住院标准化管理,保证基础生活作息时间规律,以最大限度降低其他因素对研究结果的影响。
1.2.4 质量控制 纳入患者住院后按照护理入院流程对患者进行体格检查和健康评估,及时排除运动禁忌,随即建立个人档案。档案包括患者的基本信息、研究期间的饮食、运动、药物、血糖监测、疾病治疗方案、日常生活等个体化记录。实施干预前研究者已接受过规范的运动指导培训,并邀请运动专家做指导。专家分别从研究技术路线和运动处方等相关方面作指导。患者接受运动干预期间研究者需全程监督与记录,运动前与患者讲述该组运动方案并监督其按相关标准执行,以保证运动干预的有效性。此外,运动场地选择院内较为空旷的走廊、小操场或人员稀疏的楼道内。运动前由研究者检查患者是否穿戴运动衣及运动鞋,严禁胰岛素注射后立即进行运动。运动前后均需做5~10 min准备及整理活动,以防止突然运动和休息对身体造成不适。课题组成员需跟随并及时记录患者每次有效运动并密切观察患者是否出现胸闷、心慌、面色苍白、头晕目眩、关节疼痛等不适,若出现上诉不适症状应立即停止运动并及时进行处理,还需根据不良情况的等级判断是否终止研究。干预结束后研究组成员以双人录入形式及时将相关结果和检查报告登记备案并由另外一名成员对数据进行核对,以保证数据的准确性。
2 结 果
2.1 一般资料 入组45例中,男24例,女21例;年龄34~65岁,平均(53.58±8.27)岁;高中及以上学历占66.7%;病程1~20年,平均(7.78±4.10)年;HbA1c为6.8%~12.6%,平均(7.95±0.99)%。干预前3组患者在药物、手术情况及基础疾病等方面比较,差异均无统计学意义(P>0.05,表1),具有可比性。

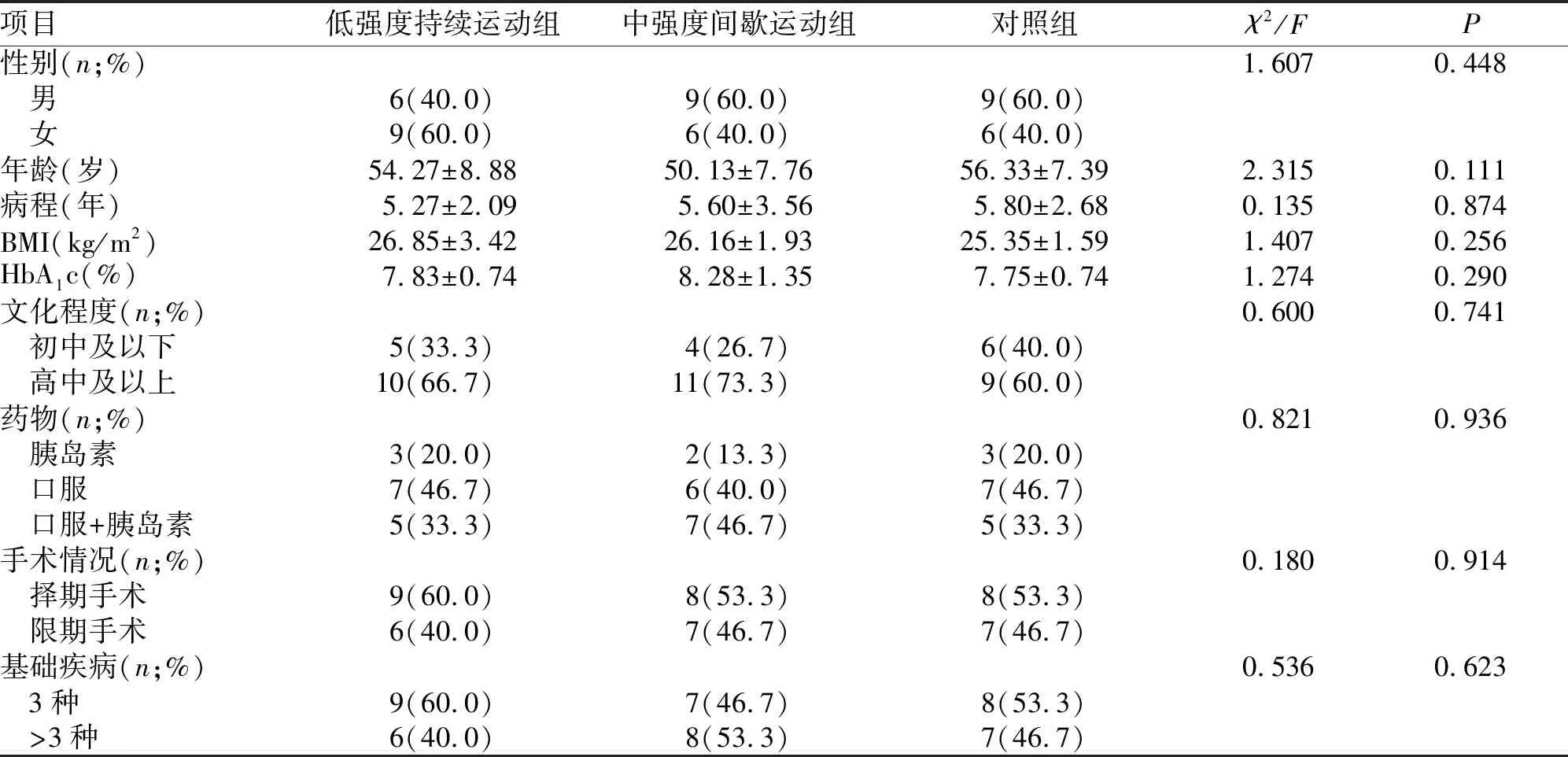
项目低强度持续运动组中强度间歇运动组对照组χ2/FP性别(n;%)1.6070.448 男6(40.0)9(60.0)9(60.0) 女9(60.0)6(40.0)6(40.0)年龄(岁)54.27±8.8850.13±7.7656.33±7.392.3150.111病程(年)5.27±2.095.60±3.565.80±2.680.1350.874BMI(kg/m2)26.85±3.4226.16±1.9325.35±1.591.4070.256HbA1c(%)7.83±0.748.28±1.357.75±0.741.2740.290文化程度(n;%)0.6000.741 初中及以下5(33.3)4(26.7)6(40.0) 高中及以上10(66.7)11(73.3)9(60.0)药物(n;%)0.8210.936 胰岛素3(20.0)2(13.3)3(20.0) 口服7(46.7)6(40.0)7(46.7) 口服+胰岛素5(33.3)7(46.7)5(33.3)手术情况(n;%)0.1800.914 择期手术9(60.0)8(53.3)8(53.3) 限期手术6(40.0)7(46.7)7(46.7)基础疾病(n;%)0.5360.623 3种9(60.0)7(46.7)8(53.3) >3种6(40.0)8(53.3)7(46.7)
注:T2DM.2型糖尿病患者;BMI.身体质量指数;HbA1c.糖化血红蛋白
2.2 干预前后血糖控制指标比较 干预前各组患者FPG、PPG、Fins、lnIS、HOMA-IR血糖指标均未达到T2DM术前标准,3组血糖指标比较,差异均无统计学意义。干预后3、5 d,运动组患者血糖各项指标均低于本组干预前血糖水平,差异具有统计学意义(P<0.05)。不同时间点内对血糖指标比较差异有统计学意义(P<0.05)。其中,当运动方案实施3 d后,运动组患者除FPG外,其余各项血糖指标较对照组明显改善,差异有统计学意义(P<0.05);中强度间歇运动较低强度持续运动在患者PPG改善方面效果更为显著(P<0.05)。干预后5 d运动组患者PPG较对照组有统计学差异(P<0.05),其中中强度间歇运动组较对照组在Fins、lnIS、HOMA-IR三项指标改善效果更为突出,差异均有统计学意义(P<0.01),但与低强度持续运动组相比血糖指标无统计学差异(表2)。

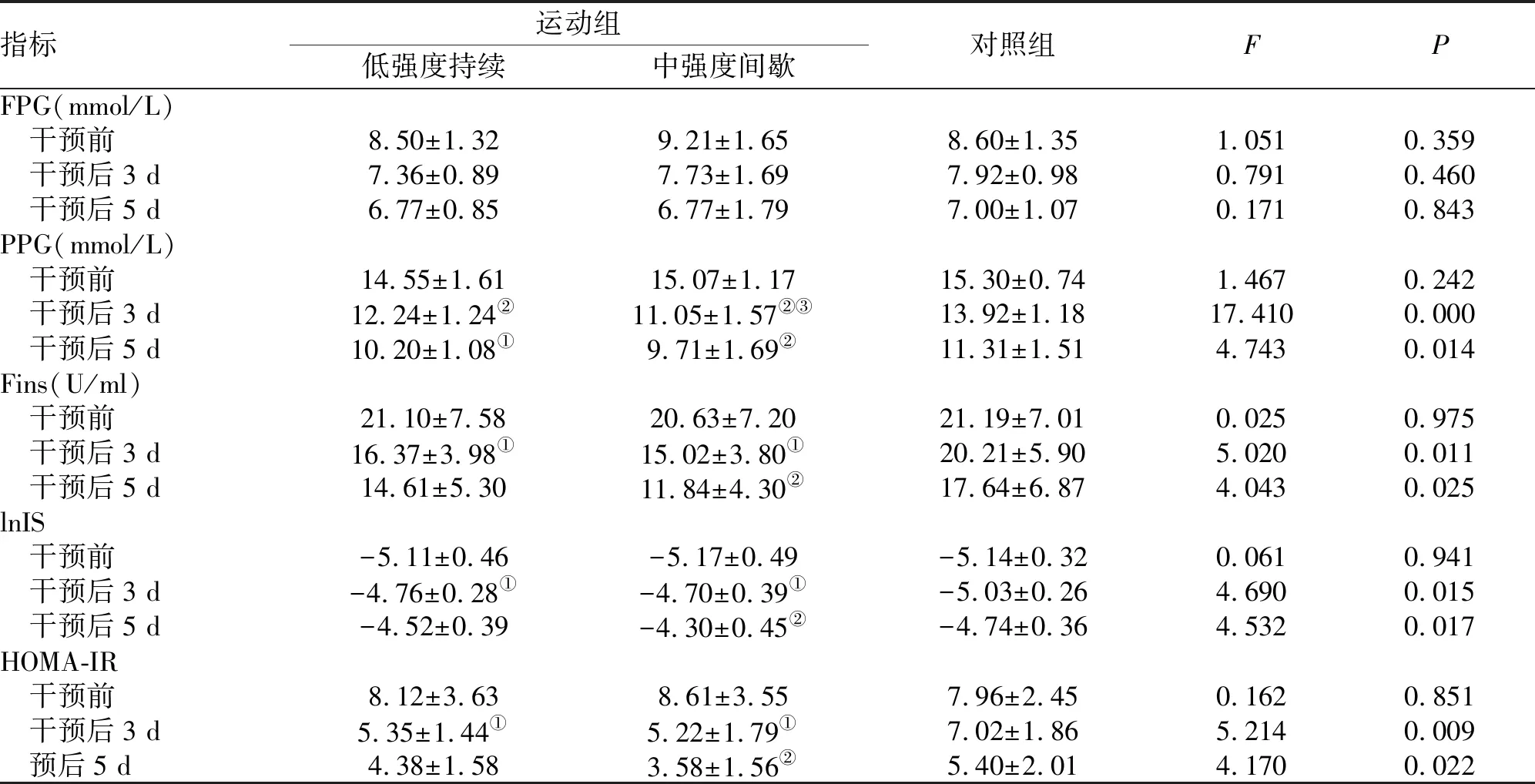
指标运动组低强度持续中强度间歇对照组FPFPG(mmol/L) 干预前8.50±1.329.21±1.658.60±1.351.0510.359 干预后3 d7.36±0.897.73±1.697.92±0.980.7910.460 干预后5 d6.77±0.856.77±1.797.00±1.070.1710.843PPG(mmol/L) 干预前14.55±1.6115.07±1.1715.30±0.741.4670.242 干预后3 d12.24±1.24②11.05±1.57②③13.92±1.1817.4100.000 干预后5 d10.20±1.08①9.71±1.69②11.31±1.514.7430.014Fins(U/ml) 干预前21.10±7.5820.63±7.2021.19±7.010.0250.975 干预后3 d16.37±3.98①15.02±3.80①20.21±5.905.0200.011 干预后5 d14.61±5.3011.84±4.30②17.64±6.874.0430.025lnIS 干预前-5.11±0.46-5.17±0.49-5.14±0.320.0610.941 干预后3 d-4.76±0.28①-4.70±0.39①-5.03±0.264.6900.015 干预后5 d-4.52±0.39-4.30±0.45②-4.74±0.364.5320.017HOMA-IR 干预前8.12±3.638.61±3.557.96±2.450.1620.851 干预后3 d5.35±1.44①5.22±1.79①7.02±1.865.2140.009 预后5 d4.38±1.583.58±1.56②5.40±2.014.1700.022
注:与对照组比较,①P<0.05,②P<0.01;与低强度持续运动组比较,③P<0.05
2.3 干预后血糖达标率比较 干预后3 d中强度运动组血糖整体达标率高于对照组,差异有统计学意义(P<0.05)。运动干预实施后5 d,3组患者血糖达标率均有所增高,但低强度运动组较对照组患者在两次时间节点血糖总体达标率差异无统计学意义(表3) 。

表3 3组T2DM拟实施手术住院患者干预后3 d和5 d血糖达标率比较 (n;%)
注:与对照组比较,①P<0.05;美国糖尿病协会围术期血糖管控目标:7.7~10 mmol/L
3 讨 论
本研究显示,术前3~5 d运动干预可改善T2DM住院患者的血糖水平并提高血糖整体达标率。值得强调的是,通过CGMS分析显示,本次运动干预对降低患者PPG和日内最大血糖意义更加显著,且极短期内(≤3 d)低强度持续运动对于患者的血糖水平总体影响效果不大,还推荐临床医护人员短期内指导T2DM拟实施手术患者应采用中强度的间歇型运动方式进行术前锻炼。
众所周知,与普通外科手术患者相比,糖尿病患者术后并发症发生风险及医疗卫生资源消耗均有所增加[13]。T2DM是因渐进的胰岛素抵抗和胰岛素分泌不足演变而来,合理有效的运动干预在减脂减重与调节血压的基础作用上还可增加T2DM心肺适应度和肌肉质量,并达到改善患者胰岛素抵抗和糖脂代谢的目的,从而全方面提高个体健康水平[14]。短期内的运动可快速增加骨骼肌内葡萄糖运载体中同型葡萄糖运载体4(glucose transporter 4,GLUT4)的转运,从而增加肌肉内葡萄糖的运输消耗[7]。当运动后此种效应逐渐消失时,继而通过胰岛素敏感性增加而继续保持糖原的消耗[15]。
本研究进行3 d的运动干预后,运动组相比对照组在lnIS改善方面有显著意义,而在5 d后仅只有间歇运动组的lnIS保持持续性的改善作用,说明在运动尚未达到有效标准时,胰岛素敏感的效应尚不能保持持续有效,从而降低因运动促使机体降糖的作用。这与Francois等[16]研究结果一致,即单次运动后肌肉增加胰岛素的敏感性可持续24~48 h,若T2DM在短期内保持持续有效的运动,基本可持续地提高并保持体内胰岛素的敏感性。而间歇运动由于可在短时内合成较多的肌肉纤维从而可达到快速消耗肌内糖原并促进胰岛素敏感性的发挥。对于T2DM拟实施手术患者在术前护理基础之上若能保持持续3 d的中高强度的间歇运动模式则可改善并控制术前血糖水平。
Nosso等[17]发现,血糖的持续性波动和低血糖的频繁发生或许比高血糖对T2DM的手术预后和并发症的发生有更大的危害。血糖管控的达标要求不仅包括血糖指标还应包括血糖下降的平稳性和整体波动是否稳定。病理生理学研究发现,糖尿病患者血糖紊乱和并发症的发生不仅与HbA1c有关,还与血糖变异性(glycemic variability,GV)有密切关系[18],高GV可通过激活机体内的炎性反应路径、增加氧化应激和内皮功能障碍而导致糖尿病并发症的发生。研究发现,日间血糖变异性较大程度上归因于早餐后的PPG,因此最小化T2DM餐后血糖的持续性升高是降低GV和血糖管理的另一重要手段[19]。本研究发现,运动干预可对合并T2DM择期手术患者PPG的降低有显著性意义,尤其在患者进行5 d中强度间歇运动干预后PPG降低较对照组和低强度运动组改善效果更好,这或许可为住院期间缓解GV提供了有效证据。
与院外患者相比,住院患者在院期间可得到医护人员的有效监督和结构化管理,因此对于临床护理相关干预措施的实施有较高的依从性。研究提示,T2DM患者对于有效运动的坚持性和依从性较低,是运动控糖效果不佳和失败的主要原因[20]。研究发现,提高T2DM患者运动的依从性除去住院期间医护人员的强化监督外,CGMS的佩戴与监测也是重要因素。Bailey等[21]对13例糖尿病前期和佩戴CGMS的T2DM患者同时进行为期8周的运动干预和血糖监测后发现:与对照组相比,佩戴CGMS组患者不仅在其生活质量和体重等方面改善效果显著,在其对运动训练的依从性、目标完成情况、自我效能及监测和参加额外运动计划等方面的改善与提高也均有显著效果。本研究发现,多数患者有较高的依从性,认为佩戴监测仪应按照医护人员要求做好每天的监测并完成所布置的“任务”,即使平时有贪嘴及懒惰的习惯但在短期的血糖监控过程中也能克制并改正,这就为加强住院期间血糖管理和改善日常生活行为方式提供了有力的契机。
出于伦理学考虑,本研究只针对T2DM拟实施手术住院患者术前5 d进行相关干预和CGMS监测,且在科室的区域范围和人群疾病种类的选择相对较窄,可能存在一定的选择性偏倚。其次,由于运动干预为全身性活动,为降低住院期间不良事件的发生率,在纳入和排除标准方面较为严格,因此样本量数目较低。今后研究还需进一步扩大样本量和相关科室范围,并加入跟踪及随访调查,以探讨运动干预对T2DM手术患者的相关影响,使围术期内血糖护理方案更加完善。
综上所述,术前短期的结构化运动干预方案对T2DM住院患者术前血糖调控有积极作用。本研究为运动疗法在外科T2DM住院患者围术期内血糖管理中的作用进行了初步探究,为进一步加强运动方案的规范性及合理性奠定了基础。

