CXCR7在甲状腺微小乳头状癌中的表达及临床意义
周元 陆宁 蒋红钢 陈治横 陆伯豪 李进
甲状腺微小乳头状癌是甲状腺乳头状癌的一种亚型,其最大直径<10mm,由于其体积小,发病隐蔽,预后良好,易被忽略,但临床上仍发现淋巴结转移甚至少数远处转移等情况,故早期诊断和早期治疗具有重要意义。近年来趋化因子的研究取得了较大进展,研究显示趋化因子可以趋化细胞的聚集和移动,其与靶细胞膜上的受体结合,从而参与人体的免疫反应、对炎症的应激反应及肿瘤的形成和转移。CXCR7是一种趋化因子受体,其可与趋化因子CXC配体12(CXCL12)结合形成CXCL12- CXCR7生物学轴从而参与多种肿瘤的粘附及转移,如在膀胱癌[1]、骨肉瘤[2]、乳腺癌[3]等组织中呈高表达,而在正常组织中表达较少[4]。CXCR7表达强度与恶性程度、淋巴结转移、远处转移及预后呈正相关。目前有关CXCR7在甲状腺微小乳头状癌中的研究报道较少,作者通过检测CXCR7在甲状腺微小乳头状癌中的表达情况,分析CXCR7与甲状腺微小乳头状癌临床特征之间的关系,旨在探讨CXCR7在甲状腺微小乳头状癌的发生、侵袭和转移中的重要作用。
1 临床资料
1.1 一般资料 收集本院2012年1月至2014年12月甲状腺微小乳头状癌手术石蜡标本共80例,其中男10例,女70例;年龄24~76岁,平均45.8岁。所有病例均行患侧甲状腺腺叶切除+VI区淋巴结清扫术,其中VI淋巴结转移者23例。同时选择同期甲状腺良性病变手术石蜡标本30例用于对照,其中男5例,女25例;年龄25~64岁,平均50.7岁;结节性甲状腺肿17例,甲状腺腺瘤7例,桥本氏甲状腺炎6例。
1.2 方法 所有标本均经福尔马林溶液固定,常规组织处理,石蜡包埋,连续切片,切片厚度4μm,HE染色。采用免疫组化EnVision二步法,严格按试剂盒说明书进行操作。用诊断明确的阳性片作阳性对照,以磷酸盐缓冲液代替一抗体作阴性对照。
1.3 结果判定 CXCR7阳性信号定位于细胞浆或细胞膜,相应区域呈现棕黄色颗粒代表阳性。按阳性细胞数所占细胞总数的百分率计分:<5%为0分,5%~25%为1分,26%~50%为2分,56%~100%为3分;着色根据Beesley[5]分级方法,根据染色强度评分:无染色为0分,浅染色为1分,中等染色为2分,深染色为3分。阳性细胞百分数评分与颜色强度评分之和作为判定结果:≤2分为不表达(-),3分(+),4分(++),>5分(+++)。标本切片病理结果及免疫组化结果采用双人双盲法进行判定。
1.4 随访 对所有患者进行随访。形式主要有门诊、电话、微信及信函等,截至日期为2018年6月30日。观察其复发、转移及生存情况。
1.5 统计学方法 采用SPSS17.0统计软件。计数资料组间比较采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 CXCR7在甲状腺微小乳头状癌与甲状腺良性病变中的表达情况 CXCR7在甲状腺微小乳头状癌中阳性率明显高于良性病变(P<0.01)(见表1、图1)。

表1 甲状腺微小乳头状癌与良性病变CXCR7的表达情况
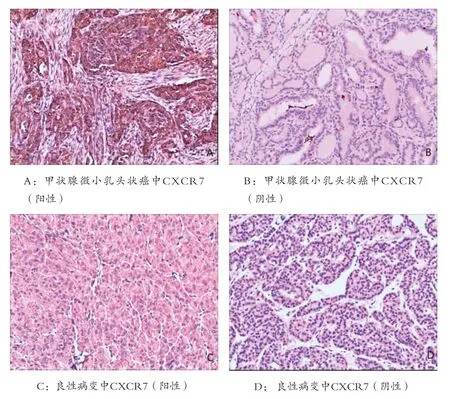
图1 CXCR7在甲状腺微小乳头状癌与良性病变中的表达
2.2 甲状腺微小乳头状癌中CXCR7的表达与临床特征之间的关系 甲状腺微小乳头状癌中CXCR7的阳性表达与淋巴结转移有关,在有淋巴结转移的癌组织中CXCR7的阳性率明显高于无淋巴结转移的癌组织(P<0.05)。CXCR7的阳性率与患者性别、年龄、肿瘤位置、术前TSH水平、肿瘤大小、是否侵犯被膜无关。见表2。
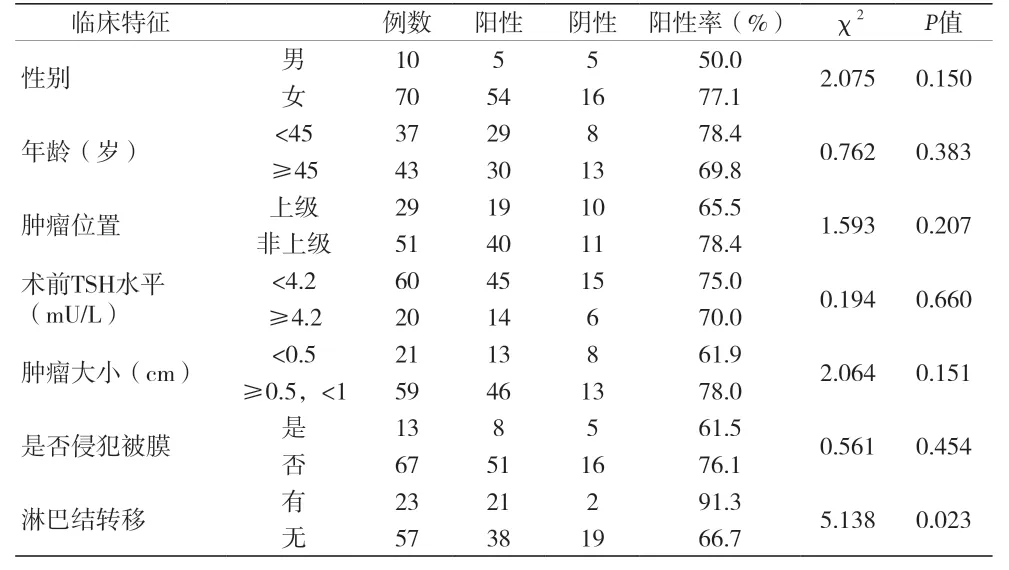
表2 甲状腺微小乳头状癌中CXCR7的表达与临床特征的关系
2.3 随访结果随访时间41~75个月。所有甲状腺微小乳头状癌共存活79例,1例死于其他疾病,其中2例分别于初治后31个月和35个月发生颈部淋巴结转移,且CXCR7均表达阳性,行患侧颈部淋巴结清扫术后存活至今。
2.4 CXCR7对甲状腺微小乳头状癌复发及生存相关性 CXCR7阳性者复发率为3.4%,CXCR7阴性者复发率为0%,两者比较差异无统计学意义(P>0.05)。CXCR7阳性者生存率为98.3%,CXCR7阴性者生存率为100%,两者比较差异无统计学意义(P>0.05)。
3 讨论
趋化因子是一群具有化学趋化作用的细胞因子,可分为 CC、CXC、C、CX3C 四大类,介导细胞的迁移及趋化,参与恶性肿瘤细胞的生长、增殖和侵袭、转移。CXCL12即SDF-1,是CXC家族中的一个成员,与其受体CXCR4结合形成 CXCL12-CXCR4 轴在多种肿瘤的生长、浸润和转移中起重要作用[6]。长期以来,CXCR4被认为是CXCL12的唯一受体,但近年来发现CXCR7也可以与CXCL12结合形成CXCL12-CXCR7 轴参与肿瘤的增殖、浸润和转移[7]。现有研究表明[8],CXCR7在恶性组织中高表达,其与肿瘤恶性程度、远处转移、淋巴结转移、TNM分期及生存预后密切相关。
本研究采用免疫组化法,研究结果表明在甲状腺微小乳头状癌中CXCR7的阳性率显著高于甲状腺良性疾病,这和李坤等[9]与刘臻等[10]在甲状腺乳头状癌中的报道基本一致。故提示CXCR7的表达与肿瘤恶性表象相关,CXCR7可能在甲状腺微小乳头状癌形成及发展中发挥作用。本研究中,CXCR7在甲状腺微小乳头状癌中有表达阳性,其表达与年龄、性别、肿瘤位置、术前TSH水平、肿瘤大小、是否侵犯被膜无关,而与淋巴结的转移相关。故提示CXCR7的表达与肿瘤浸润转移密切相关,CXCR7阳性的甲状腺微小乳头状癌可能具有更强的侵袭能力,更容易发生转移。作者认为对于该部分患者,手术范围可适当扩大,积极地进行VI区淋巴结清扫,同时结合其他检查结果,必要时行全甲状腺切除术和颈部淋巴结清扫术,并且告知患者应长期密切随访观察,注意有无局部复发及淋巴结转移,及早处理。本研究随访中CXCR7阳性表达患者术后颈部淋巴结发生转移,阴性患者未见复发及转移,提示CXCR7阳性患者术后可能更易发生复发、转移等情况,是一组高危患者。本组资料比较差异均无统计学意义,可能与入组数量及随访时间等因素相关,有待进一步通过增大样本及长期随访进行探讨证实。
甲状腺微小乳头状癌的发生发展、侵袭转移是一个多阶段的,涉及多基因、多信号通路的复杂过程。本研究中CXCR7的表达与甲状腺微小乳头状癌颈部淋巴结转移密切相关,可能为甲状腺微小乳头状癌患者转移提供重要参考指标。进一步对CXCR7与甲状腺微小乳头状癌生物学特征之间的关系进行深入研究,可能对肿瘤的发生、发展有更深入的认识,为甲状腺微小乳头状癌的治疗方法及病情判断提供新的思路。尽管大多数的甲状腺微小乳头状癌患者术后预后较好,但是对于CXCR7表达阳性者,需要进行长期密切随诊观察,使患者得到更合理、及时、有效的治疗。

