前置血管18例临床特点分析
陈建斌 陈惠华(通讯作者)
352100宁德人民医院超声科1
352100福建医科大学附属宁德市医院妇科2
前置血管为脐带走行于胎膜之间,无脐带保护及胎盘组织保护,胎膜血管位于胎儿先露前方跨越宫颈内口或接近宫颈内口,是绒毛的异常发育所致,前置血管较为罕见,发生率1/10 000~8/10 000[1],当胎儿经阴道分娩,前置血管被先露部压迫时,胎儿循环受阻,或分娩启动前置血管破裂出血,可致新生儿短期内窒息死亡。前置血管是造成围产儿死亡的凶险因素。收治前置血管患者18 例,对其发生率、产前彩超检查胎盘情况及是否为前置血管、产前诊断、高危因素、妊娠结局进行回顾性分析,目的在于对前置血管提高产前彩超诊断率,正确处理,改善妊娠结局。
资料与方法
2016年1月-2018年4月收治分娩产妇13 020 例,发生前置血管18 例,发生率1.38‰(18/13 020)。其中初产妇10 例,经产妇8 例,初产妇中IVF-ET 2 例,其余均为自然受孕,产妇年龄22~40 岁,平均28.2 岁;分娩孕周30+5~39+1周,平均35.4周;孕次1~5次,平均2.4次。
诊断标准:二维彩超图像:宫颈内口上方或周边扫查到走行平直管条状血管回声,脐带螺旋稀疏,血管壁薄、纤细,位置固定不变,最终汇集到胎盘内。彩超多普勒(CDFI)可以清晰显示血流信号,脉冲多普勒(PW)可以显示胎儿脐血管血流频谱[2]。
结 果
彩超诊断:18 例中,在孕中期、孕晚期彩超检查中发现前置血管14 例。孕中期彩超提示脐带边缘入口,未见血管前置2例。未行彩超检查1例,彩超未提示异常1例。孕中期21~27+6周彩超首次诊断9例。孕晚期28~36+3周彩超首次诊断5 例。合并帆状胎盘11 例,前置或低置胎盘7例,双叶胎盘1例。产前彩超诊断率达78%(14/18)。
妊娠结局:本文中,孕中、晚期产前诊断为前置血管的14 例中,因胎膜早破急诊入院行剖宫产术7 例,新生儿Apgar 评分10 分,1 例孕30+5周产前出血伴中央型前置胎盘剖宫产,新生儿Apgar评分6-7-7 分,转新生儿科预后好,其余6 例入院待产,均在孕35 周以后择期剖宫产,新生儿Apgar 评分10 分。产后诊断的4 例中,产前未行彩超1 例,孕39+1周因胎膜早破、血性羊水、胎心监护出现胎心基线下降、胎心率基线无变异,急诊行剖宫产,新生儿Apgar 评分0分,死产;产前彩超诊断脐带边缘入口2例,因胎儿窘迫行剖宫产,新生儿预后好;产前彩超未提示异常1 例,因重度妊娠期胆汁酸淤积症行剖宫产,新生儿预后好。
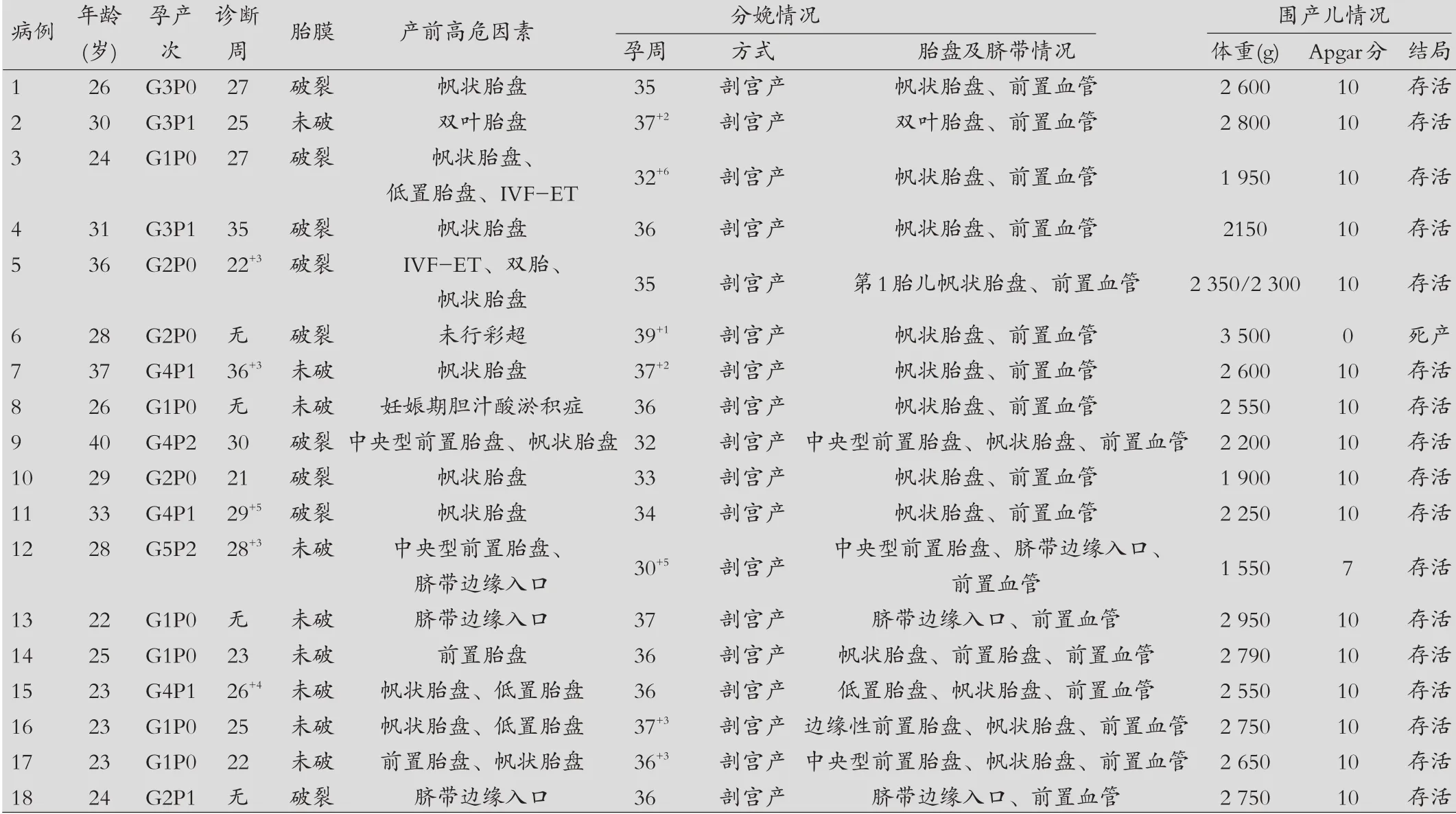
表1 前置血管18例产妇的基本情况及围产儿结局
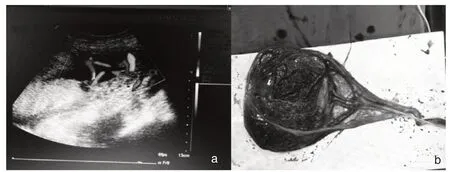
图1 病例7前置血管超声诊断图像(a)及胎盘情况(b)
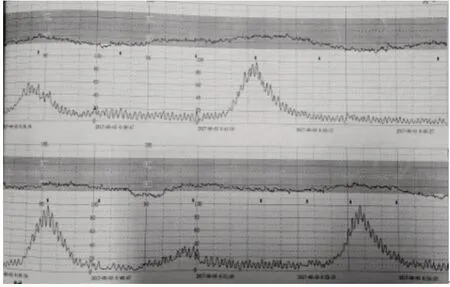
图2 病例6胎心监测
前置血管18 例产妇的基本情况及围产儿结局,见表1。
血管及胎盘情况,见图1。
胎心监测情况,见图2。
讨 论
前置血管高危因素:前置血管较罕见,发生率0.1‰~0.8‰,本文研究前置血管发生率1.38‰,高于文献报道,可能与近几年彩超对前置血管认识及诊断率提高,特别是在孕中期彩超检查常规检查胎盘情况及脐带入口,检出率增高,以及我院为市级三甲综合性医院,高危孕妇转诊增加有关。分析本文造成前置血管的高危因素有帆状胎盘11 例,低置或前置胎盘7例,双叶胎盘1例,双胎1 例,IVF-ET2 例,脐带边缘入口3例,以帆状胎盘和低置或前置胎盘发生率最高,与郑静等报道相似[3],因此建议在中晚期妊娠时,对有上述高危因素,特别是帆状胎盘、低置或前置胎盘、双叶胎盘、双胎、IVF-ET、脐带边缘入口者,仔细检查脐带情况。
前置血管分型:有研究前置血管分为4 型[4]:Ⅰ型为帆状胎盘合并前置血管,Ⅱ型为副胎盘合并前置血管,Ⅲ型为分叶胎盘合并前置血管,Ⅳ型为脐带边缘入口合并前置血管。本文前置血管18 例中,Ⅰ型14 例,Ⅲ型分叶胎盘1 例,Ⅳ型3例。
前置血管的彩超诊断时机:大多数研究认为孕中期是诊断前置血管的最佳阶段,王铭、粟河舟、刘云等研究观察孕20~28 周胎儿1 876 例[5],总结孕中期是彩超检查胎儿脐带胎盘插入口最佳时期,特别是帆状胎盘合并前置血管。陈秀兰、李胜利等回顾分析了妊娠合并前置血管的孕期产前超声图像38 例的表现并追踪妊娠结局[6],也得出孕中期是超声诊断前置血管的最佳时期。本文18 例在孕中期诊断前置血管9 例,在孕晚期彩超首次诊断5 例,因此孕中期至少对每一例孕妇进行1 次胎盘及脐带插入口位置的检查是必要的,特别是帆状胎盘和低置或前置胎盘,了解是否存在前置血管。孕中期发现的帆状胎盘、脐带插入口位于胎盘下缘者,仍应追踪至孕晚期。孕晚期对有前置血管高危因素者也要详细检查胎盘位置形态、数目、是否有分叶、位置及脐带插入口位置,提高前置血管诊断率。
临床特征及预后:前置血管在妊娠晚期发生的典型临床症状是无痛性阴道出血及胎膜早破、胎心变化或血性羊水,前置血管的脐血管横跨子宫下段,因为不受脐带华通胶保护及胎盘组织支持,对创伤极为敏感,前置血管一旦发生破裂,胎儿会迅速发生失血,甚至休克、死亡,是围产儿死亡的原因之一。据统计,前置血管未得到产前诊断的新生儿死亡率接近60%,本文孕39+1周1例,产前未得到诊断,出现胎膜早破、血性羊水,胎心监护出现胎心基线下降、胎心率基线无变异,急诊行剖宫产,也未能挽救新生儿。前置血管在妊娠晚期宫缩发动,多因胎膜早破引起前置血管受到胎儿先露部压迫,造成胎儿宫内缺氧、死胎或造成严重后遗症。本文中发生胎膜早破9 例,产前已诊断为前置血管7 例,急诊剖宫产,围产儿预后好。无胎膜早破9 例,产前已诊断为前置血管7 例,有早产可能者,在孕34 周前促胎肺成熟,其余孕35 周后在宫缩发动前剖宫产终止妊娠,新生儿预后好。有早产儿救治条件者,前置血管产前能诊断,新生儿存活率接近100%,这比Ioannou C 等报道的甚至更高[7]。
前置血管是易引起围产儿死亡和严重后遗症的凶险因素,如果能在产前得到诊断,孕中晚期彩超检查胎盘位置形态、数目及脐带插入口位置,对于帆状胎盘、低置或前置胎盘、分叶胎盘、IVF-ET、脐带边缘入口必须加强彩超脐入口位置检查并检查与宫颈内口的关系,提高前置血管产前诊断率,提前住院加强监护,入住有新生儿救治能力医院,适时终止妊娠,能够改善妊娠结局。

