肩峰下撞击综合征MRI评分与肩关节功能的关系
张丽华,郭龙军,米立新*,马全胜,马玉宝,刘洪锐
1.首都医科大学附属北京康复医院肌骨康复中心,北京 100144;2.首都医科大学附属北京康复医院影像科,北京 100144;*通讯作者 米立新 tianmetian@sina.com
肩痛是肌肉骨骼系统引起患者功能障碍和疼痛的常见问题,给患者和社会均造成很大的经济负担[1],最常见的原因是肩峰下撞击综合征(subacromial impingement syndrome,SIS)。SIS是肩袖、肱二头肌长头腱等结构在病理状态下受到摩擦、挤压、撞击,引起炎症、损伤等的一种病理改变,以慢性肩关节疼痛和活动障碍为主要临床表现。典型疼痛常可由患肢举起过头而激发,因此临床医师往往通过特殊的检查方法判断是否存在撞击,但形成撞击的原因和产生的损伤程度则依赖影像学检查方法。MRI是评估肩关节结构异常的常用诊断工具,尽管以往已有关于肩关节MRI和临床症状以及预后关系的研究,但肩关节MRI和临床的确切关系尚无定论。因此,本研究拟通过SIS的 MRI与症状、功能的相关性研究,确立有效的诊断方法,为诊断和选择治疗方法提供思路,进而最大限度地提高诊疗效果。
1 资料与方法
1.1 研究对象 收集2017年1月—2018年2月就诊于首都医科大学附属北京康复医院门诊的 39例 SIS患者做前瞻性研究,所有患者均签署知情同意书,并经医院伦理委员会批准(2016bkky001)。纳入标准:肩部疼痛,以肩峰周围为主,Neer撞击征阳性,疼痛弧试验阳性,Hawkins-kennedy撞击征阳性,被动关节活动范围正常。排除标准:患侧肩部既往接受过手术治疗,肩关节不稳定,类风湿性关节炎,肩袖全撕裂,神经根型颈椎病,感染,患者无法填写调查表或接受治疗,有冲击波治疗禁忌证(使用抗凝药物、出血性疾病、癫痫,妊娠或起搏器),以往接受过冲击波治疗,6周内患侧肩部注射过可的松,肩关节疼痛与功能障碍指数(shoulder pain and disability index,SPADI)[2]评分低于20分。
1.2 治疗方法 所有患者均在完成初次评估后进行4周的系统康复治疗,包括关节活动度训练、关节松动术、肌力训练、物理因子治疗等,根据患者情况确定具体的康复处方。
1.3 临床检查和评估 SPADI评分分为2个问卷共13个问题,包括:①肩痛及相关症状问卷(疼痛程度、体位、够物、触觉、牵拉);②日常生活情况问卷(洗头、清洁背部、穿套头衫、扣纽扣、穿短裤、举高物体、提起重物、从裤子后口袋取物),由患者根据自己的情况填写。每个项目最低分为0分,代表完全无痛(无任何困难);最高分为10分,代表非常疼痛,难以忍受(非常困难,需要帮助),总计130分。分数越高表示疼痛、功能障碍程度越重。
患者经由康复医师诊断明确后,转介给接受过系统培训的2名治疗师。由治疗师向患者解释评定目的和内容,患者充分理解后,自行完成问卷。所有参与研究的患者均要求在同一测试地点和测试条件下完成评价内容。首次就诊不进行任何治疗,评估完成后接受系统康复治疗4周,治疗结束24~48 h后进行第2次SPADI问卷调查。
1.4 MRI检查 采用GE MR360 1.5T超导型MR扫描仪,患者取仰卧位(拇指向上或轻度外旋),将肩关节专用线圈的中心置于肱骨头下3 cm处,两端以束带牢固固定,线圈中心与扫描中心对齐。肩关节MRI扫描方式取横轴位、斜冠状位、斜矢状位3个位置采集。所有影像资料均由2名有经验的MRI诊断医师共同阅片,诊断结果不一致时协商解决,并达成一致。
1.5 MRI诊断标准 ①肩锁关节骨关节炎(图1):关节间隙变窄、关节周围硬化或骨髓水肿、软骨下囊肿形成、边缘骨赘形成、关节积液和囊扩张的存在定义为肩锁关节的退行性改变[3]。②肩峰下三角肌下滑囊炎(图2):SASD滑囊炎的定义为滑囊增厚或扩张。T1WI可呈低信号,在T2WI、质子密度加权像或 PDFS加权序列中呈高信号[4]。③肌腱钙化:指钙沉积在肩袖肌腱内或周围,在所有脉冲序列上具有低信号。④钙化性腱炎(图3):指钙沉积在肩袖肌腱内或周围,在所有脉冲序列上具有低信号,并且通常在肌腱内有水肿。⑤肩袖部分撕裂(图4):部分肩袖撕裂仅涉及肌腱的一部分。部分撕裂被视为肌腱内的局部异常信号,未从滑囊完全延伸到关节表面。⑥肩峰分型:Ⅰ型为扁平型,肩峰平直,下缘光滑;Ⅱ型为弯曲型,肩峰下缘呈凸面向上的弧形,肩峰尖端光滑、圆钝;Ⅲ型为钩型,肩峰末端呈钩状突起,下缘不光整。⑦肩肱间距(acromio-humeral distance,AHD):指肩峰下缘(骨皮质表现为条状低信号)到肱骨头软骨下皮质的最短距离。
1.6 计算MRI评分 以下每个MRI表现得1分,包括:1个或多个肌腱发现肌腱炎,1个或多个肩袖肌腱的部分撕裂(是/否)、肩袖的1个或多个肌腱的钙化(是/否)、滑囊炎(是/否)和肩锁关节骨关节炎。因此,MRI评分为0~5分[4]。
1.7 统计学方法 使用SPSS 23.0软件,康复治疗前后MRI评分和SPADI评分的变化均采用配对t检验;采用多元线性回归分析治疗前 MRI评分与治疗后SPADI评分的相关性,P<0.05表示差异有统计学意义。

图1 肩锁关节骨关节炎。MRI示肩锁关节间隙变窄、关节周围骨髓水肿(高信号,箭)

图2 滑囊炎。MRI示滑囊扩张、积液(高信号,箭)

图3 钙化性腱炎。MRI示冈上肌腱钙化(低信号,箭),冈上肌腱内水肿(高信号,箭头)
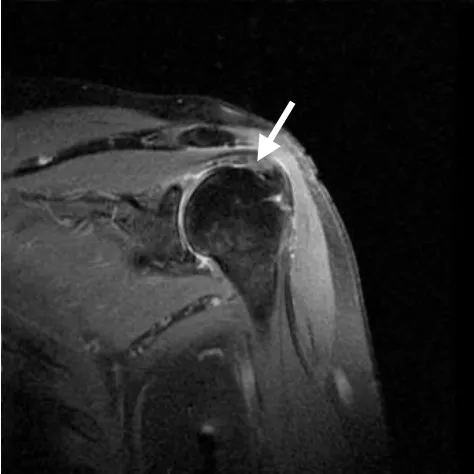
图4 肩袖部分撕裂。MRI示冈上肌腱部分损伤(高信号,箭)
2 结果
2.1 SIS患者治疗前后MRI评分和SPADI评分比较39例患者经过4周的康复治疗,治疗后MRI总分与治疗前比较,差异无统计学意义(2.46±0.60比2.33±0.58),其中10例患者滑囊积液消除,治疗前后MRI评分分布见表1。治疗后SPADI评分低于治疗前,差异有统计学意义(47.05±14.68比65.10±9.87,t=16.416,P<0.01)。

表1 39例SIS患者治疗前后的MRI评分分布(例)
2.2 肩峰分型 39例 SIS患者中,Ⅰ型肩峰 9例(23.1%),Ⅱ型肩峰28例(71.8%),Ⅲ型肩峰2例(5.1%)。8例(20.5%)肩袖钙化,28例(71.8%)肌腱炎,14例(35.9%)肩袖部分撕裂,23例(59.0%)肩峰下滑囊积液,25例(64.1%)肩锁关节骨关节炎。AHD>7 mm 35例(89.7%),AHD≤7 mm 4例(10.3%)。
2.3 相关性分析 治疗前 MRI总分与治疗前后SPADI的差异呈负相关(β=-0.924,95%CI-12.286~-9.310,P<0.01,R2=0.854)。
3 讨论
SIS是由多种因素引起的疾病,肩袖的内在和外在发病机制是2个主要的SIS病因学理论基础。内在因素主要受遗传易感性、年龄相关的变化、不良血管等因素影响,随着时间的推移影响肌腱形态和性能的因素;外在因素包括解剖结构(肩峰形态、肩峰下和肩锁关节骨性关节炎)和(或)生物力学改变,生物力学改变指肱骨头上移和由于对抗向上移位和姿势性功能异常的肩袖肌群和(或)肌腱力弱和不平衡所致[5]。MRI的多方位、多参数、多序列组合及良好的软组织分辨率是其他检查无法比拟的。MRI对于肩部撞击的诊断主要通过观察肩峰形态、肩峰下间隙、肩袖、肱二头肌长头腱、肩峰下滑囊、肩锁关节等结构实现。
尽管肩峰的位置和形态在SIS的发生过程中具有重要作用,但是其临床意义尚有争议[6]。本研究中,患者的肩峰解剖结构异常(Ⅲ型肩峰和AHD异常)比例较小,临床主要表现为肩部疼痛和功能性活动受限。手臂中立位时,AHD有很大的可变性,正常人为6~14 mm,AHD≤7 mm为异常,同时也反映了肩峰下空间狭窄[7],故本研究设定7 mm为界限值。既往研究表明,运动疗法可缓解和改善SIS相关的疼痛和功能缺损[8-9]。物理治疗师制订康复治疗计划以纠正运动缺陷、姿势性功能障碍或肌群力弱/不平衡,以改善肩峰下间隙的特征[10],具体治疗方案包括肩胛骨稳定性训练、肩袖肌群耐力训练、关节活动度和牵伸训练。本研究根据综合评估结果确定康复治疗方案,以SPADI评分为肩关节功能改善的评估手段,采用物理因子治疗(主要为高频电疗和光疗)改善局部血液循环、消炎镇痛、缓解积液,分析肩部运动学障碍的原因,采用关节松动、稳定性训练、姿势调整等方法进行功能训练。SPADI是Roach等[11]于1991年设计出来的调查问卷,主要用于评估肩关节恢复情况,近年广泛应用于评估肩关节功能。SPADI在国外多个国家得到广泛验证,并已翻译成多种语言版本[12],吴伟等[13]进行了SPADI中文版在肩痛患者中的信度和效度分析,发现 SPADI中文版在肩痛患者中有良好的效度,可用于肩痛患者的评价。本研究结果显示,SPADI总分明显低于治疗前,差异有统计学意义,提示肩部疼痛和功能性活动均有明显改善,这与上述研究结果一致。
治疗后 MRI总分与治疗前比较,差异无统计学意义,其中10例患者滑囊积液消除。MRI是确定肌肉萎缩和脂肪变性程度的唯一方法,而肌肉萎缩和脂肪变性程度是决定采取何种治疗手段的重要参数。与关节镜检查相比,3.0T MRI在检查冈上肌腱全层和部分撕裂方面具有更高的敏感性和特异性。与1.5T MRI相比,3.0T MRI在鉴别撞击的结构和动态原因方面,如盂肱关节不稳定,有更高的准确性[14]。本研究结果可能与以下因素有关:①患者多为非解剖结构异常所致撞击综合征,肩周组织的损伤和退行性改变的修复需要更长时间的治疗才可能发生 MRI可见的改变,甚至部分改变是不可修复的;②与研究中所选择的MRI评分方法有关;③本研究样本量较小,因此未对不同的 MRI表现进行分组讨论,且治疗后未进行长期随访以观察MRI的动态变化。
本研究根据Kvalvaag等[2]的研究以MRI总分为肩部MRI表现的评估标准,发现治疗前MRI总分与治疗前后SPADI分数变化呈负相关,MRI总分越高,治疗后肩关节疼痛和功能变化越小。目前关于肩部MRI表现与临床相关性的结论尚无定论。既往研究表明肩袖或滑囊异常与症状呈弱相关,类似的发现也见于无症状人群。Miniaci等[15]研究发现,在80%冈上肌腱改变(Ⅰ级)的无症状棒球投手中,投掷侧和非投掷侧无明显差异。Reuter等[16]研究发现,铁人三项运动员有症状者和无症状者肩袖部分撕裂、AC关节退变或肌腱病变的发生率无显著差异。与有肩痛者相比,无症状志愿者的肩袖厚撕裂更常见[17]。2项关于有症状和无症状肩袖损伤患者的研究发现,肩峰下/三角肌下滑囊的改善与肩关节症状无任何关系[18-19]。但Ardic等[20]研究发现,肩峰下滑囊水肿与SIS患者肩关节运动障碍的严重程度存在相关性。Kvalvaag等[2]对143例肩峰下疼痛患者进行前瞻性研究,发现基线水平SPADI评分与MRI总分呈弱负相关,基线水平肩袖的肌腱炎和滑囊炎预后结局较差,1年后随访MRI发现,肩峰下结构有更多退行性改变的患者(特别是肌腱炎和滑囊炎)临床结局更差。本研究中的受试对象多数为肩胛动力障碍、胸椎后凸增加、肩胛姿势异常等,而上述异常可以导致肩峰下撞击,进而在结构上引起软组织损伤、关节退行性改变,在功能上导致肩关节功能性活动受限,同时随着时间的推移,两者可以相互影响,互为因果,形成恶性循环。因此,MRI总分越高,表示肩周损伤程度越重,其功能性活动影响越大。
本研究的局限性为:①样本量较小,未按照发生撞击的机制进行分类讨论;②未设立健康对照组,有报道发现肩部无症状人群退行性变的发病率也很高;③未进行治疗后随访,缺乏治疗后长期效果的观察。在后续研究中应该进一步扩大样本量,并纳入无症状健康人群进行对比分析两组人群 MRI发生改变的发生率,增加肩部影像评估的手段,同时治疗后进行长期随访,为临床诊断和治疗提供更有利的依据。

