血清PHT联合NT-proBNP检测对急性心衰患者的诊断效果分析
姚国库,王书强,张志方
(平煤神马医疗集团总医院 急诊科,河南 平顶山467000)
急性心衰(AHF)是指短时间内心脏结构和功能异常,导致心室充盈或射血能力受损的一组复杂临床综合征,患者主要表现为呼吸困难、急性肺水肿、心源性晕厥甚至休克等症状,具有起病急、进展快、致死率高等特点,急诊环节中及时精确诊断对指导治疗显得尤为重要[1]。但AHF作为心血管疾病的终末阶段,症状表现复杂多样,结合病史、症状体征、心电图、X线胸片等辅助性检查结果,不仅检查程序繁琐、耗时,而且漏诊和误诊风险高,难以满足临床急诊救治的需要[2]。NT-proBNP作为1种心衰标记物,是临床诊断AHF的常用指标,但实际运用中发现对NYHA I-II级的预测诊断存在一定偏差[3]。随着心血管诊断学的完善和AHF研究深入,人们发现血清PHT积极参与AHF的整个病理生理过程[4]。但其含量表达和NT-proBNP有无内在关联,以及联合诊断AHF价值尚需进一步挖掘。据此本研究选取100例AHF患者为研究对象,并设置健康组对照,旨在探讨AHF患者血清PHT、NT-proBNP表达特点及联合诊断的效果,具体报告如下。
1 资料和方法
1.1 一般资料我院2016年1月-2017年12月急诊收治的100例AHF患者,记为AHF组。纳入患者均具有AHF的典型临床症状体征,且符合中国医师协会急诊医师分会制定的《中国急性心力衰竭急诊临床实践指南》(2017年)[5]诊断标准。排除患有严重肝、肾、肺等器质性病变或其他恶性肿瘤者,排除血液性疾病、免疫性疾病者。其中男62例,女38例;年龄56-81岁,平均(63.7±4.9)岁;基础疾病类型:冠心病54例,高血压性心脏病31例,扩张型心肌病10例,瓣膜性心脏病5例;心功能NYHA分级:Ⅰ级9例,Ⅱ级16例,Ⅲ级48例,Ⅳ级27例。选取同期来院体检的40例健康志愿者,男26例,女14例;年龄52-77岁,平均(62.9±5.1)岁。2组一般资料相比较差异无统计学意义(P>0.05),具有可比性。
1.2 方法AHF组患者急诊入院后即刻进行吸氧指导,常规使用吗啡、利尿剂、血管扩张剂、拮抗交感神经活性药物等。2组抽取肘静脉血3 ml,由我院中心试验室操作并收集标本,于-20℃冷存以备检测。严格按照美国GE公司生产试剂盒ELISA检测血清PTH、NT-proBNP表达,并逐一记录输入Excel表格,建立数据集。
1.3 观察指标(1)比较AHF组、对照组血清PTH、NT-proBNP表达差异;(2)将AHF组根据心功能NYHA分级分为4个亚组,观察血清PTH、NT-proBNP表达特点及相关性;(3)结合《2016年欧洲急慢性心力衰竭诊治指南》(ESC 2016年版)[6]推荐标准,以PTH≥56.05 ng/L、NT-proBNP≥1 500.00 ng/L为AHF诊断阈值点,观察血清PTH、NT-proBNP单独及其联合诊断AHF的灵敏度、特异度。

2 结果
2.1 AHF组和对照组血PHT、NT-proBNP表达比较2组均成功完成生化检测,无中途退出病例。AHF组血PHT、NT-proBNP表达分别较对照组高,差异具有统计学意义(P<0.05),见表1。
2.2 不同NHYA分级AHF患者血PHT、NT-proBNP表达分析不同NYHA分级AHF患者血清PHT表达差异有统计学意义(P<0.05);Ⅲ-Ⅳ级血NT-proBNP表达显著较Ⅰ-Ⅱ级AHF患者高,差异具有统计学意义(P<0.05),见表2。Pearson法分析显示AHF患者随NYHA分级升高,血PHT、NT-proBNP表达均逐渐提高,且2者呈显著正相关(r=0.648,P<0.05)。
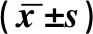
表1 AHF组和对照组血PHT、NT-proBNP检测 比较
2.3 血PHT、NT-proBNP诊断灵敏度、特异度比较本研究为了便于数据统计学处理分析,将Ⅰ-Ⅱ合并。以PTH≥56.05 ng/L、NT-proBNP≥1500.00 ng/L为诊断界值,2项指标并联检测显示:(1)灵敏度方面:Ⅲ、Ⅳ级AHF患者单独血PHT、NT-proBNP及联合检测灵敏度相较差异无统计学意义(P>0.05),但2者联合检测诊断Ⅰ-Ⅱ级的灵敏度较单独血NT-proBNP诊断高,差异具有统计学意义(P<0.05);(2)特异度方面:虽然联合检测诊断特异度有一定下降,但和单独PHT、NT-proBNP诊断相比,差异并无统计学意义(P>0.05),见表3。

表2 不同NYHA分级AHF患者血PHT、 NT-proBNP表达比较
注:不同NYHA分级AHF,①两两相较,均P<0.05;②与Ⅰ、Ⅱ级相较,P<0.05

表3 单独血PHT、NT-proBNP及其联合诊断结果比较
注:Ⅰ-Ⅱ级AHF,①与单独血NT-proBNP相较,χ2=4.500,P<0.05
3 讨论
AHF作为常见的心血管系统疾病,是导致老年人死亡的重要原因。《2017年中国心血管报告》[7]指出:尽管我国近10多年心血管疾病防治工作取得初步成效,但心血管疾病仍占居民疾病死亡率40%以上,患病人数方面冠心病约1100万,肺心病500万,心衰450万,风心病250万,先心病200万,加上随着我国社会老龄化进程,可预见我国心血管疾病防治形势十分严峻。AHF是临床危重急症,发病原因主要在于心排血量急骤下降、心脏前后负荷显著增加,随症状进展,可出现气道痉挛、中小支气管阻塞的Ⅱ型呼吸衰竭,患者预后往往不理想,必须快速诊断和紧急抢救治疗[8]。但由于缺少诊治规范,AHF成为我国心血管病急症防治的薄弱环节,如何快速准确做出诊断和评估心衰危险分级,是临床亟需解决的难题。
NT-proBNP主要来源于心肌细胞,其含量表达能直接反映心室压力和心功能的受损程度,因此常作为临床诊断AHF的参考指标。但NT-proBNP表达易受患者年龄、心率、肥胖、服用药物等因素影响,可能对NYHA I-II级的AHF早期诊断造成干扰,不排除误诊和漏诊可能[9]。PTH是由甲状旁腺主细胞分泌的碱性单链多肽类激素,具有升高血钙、降低血磷和调节代谢平衡的作用。目前普遍认为PTH代谢异常与心衰程度密切相关,当心室压力增加、心肌缺血时会刺激PTH释放,提高冠脉血流量和改变心肌自律性,进而加剧心功能损伤[10]。国外有报道指出心肌细胞存在PTH受体,与G-蛋白信号传导通路相偶联,可调节多系统的丝裂原活化蛋白酶(MAPK)信号传导通路和蛋白激酶C/蛋白激酶A-胞外信号调节激酶(PKC/PKA-ERK),进一步加剧心室压力和血流障碍,促进心肌纤维化病理改变[11]。
本研究显示AHF患者血PTH、NT-proBNP均呈异常偏高状态,且不同NYHA分级患者检测表达存在较大差异。随NYHA分级加重,血PTH、NT-proBNP均呈升高趋势,2者呈显著正相关表达。但Ⅰ-Ⅱ级AHF患者NT-proBNP变化并不显著,提示单纯血NT-proBNP检测对心功能Ⅰ-Ⅱ级不能做出准确急诊分级[12]。由于目前尚无AHF血PTH、NT-proBNP的诊断标准,因此本研究参照ESC 2016年版推荐标准和正常值界定范围,以PTH≥56.05 ng/L、NT-proBNP≥1500.00 ng/L为AHF诊断阈值点。结果显示单独血PTH、NT-proBNP及其联合检测对Ⅲ-Ⅳ级AHF患者的诊断灵敏度相接近,但对于Ⅰ-Ⅱ级AHF患者,联合检测的灵敏度高达92.00%(23/25),显著高于单独血NT-proBNP检测诊断,和文献报道[13]结论相吻合,说明单独NT-proBNP检测诊断AHF存在不可避免的局限性,联合检测可有效弥补上述不足。笔者分析认为PTH参与AHF发病进展的病理生理全过程,其表达水平和心功能受损严重程度密切相关,对心室结构和功能改变能做出高敏感性应答变化,且随NYHA分级增加而增加。此外有研究发现对部分无明显缺血性表现的心衰患者,心率、收缩压、舒张压、NT-proBNP改变可能并不显著,但血PTH可处于异常偏高或正常范围高值,说明血PTH对AHF具有较好的预测和诊断价值,且和心功能分级的相关性独立于其他已知危险因素[15]。
综上所述,快速准确诊断AHF是临床救治的重要环节,联合血PTH、NT-proBNP检测能高敏感反映AHF患者的心功能受损程度,为临床早期诊断、评估急诊分级等提供重要依据。

