早期糖尿病肾病的发生发展与尿KIM-1、NGAL相关性的随访研究
王姗姗 徐晓东 楼雪勇

[摘要] 目的 本研究通过随访方式探讨早期糖尿病肾病的发生发展与尿KIM-1、NGAL的相关性,为临床诊断及治疗提供参考。 方法 选取T2DM患者148例,根据尿白蛋白/肌酐比值(ACR)患者分为正常白蛋白尿组(NUA组,n=49)、微量白蛋白尿组(MUA组,n=53)和临床白蛋白尿组(CUA组,n=46),另选健康体检者60例为健康对照组。分析各组研究对象血糖、血脂、肾功能及KIM-1、NGAL水平,用Pearson法分析KIM-1、NGAL与尿ACR的相关性。糖尿病患者随访2年后再次测定尿ACR、KIM-1、NGAL。 结果 与对照组相比,糖尿病患者总胆固醇、甘油三酯、BUN、血肌酐水平无明显差异,而空腹血糖、HbA1c、NGAL和KIM-1水平明显升高(P<0.05),且随着尿蛋白的升高,水平逐步升高(P<0.05)。与随访前基线比较,NUA组和MUA组患者随访后尿ACR、NGAL、KIM-1明显下降(P<0.05),而CUA组随访前后,差异无统计学意义(P>0.05)。相关性分析提示无论随访前后尿NGAL和KIM-1水平均与尿ACR均明显相关。 结论 糖尿病早期肾病的发生发展与尿KIM-1、NGAL密切相关。
[关键词] 糖尿病肾病;肾损伤分子-1;中性粒细胞明胶酶相关载脂蛋白;相关性
[中图分类号] R587.2;R692 [文獻标识码] A [文章编号] 1673-9701(2019)05-0005-04
[Abstract] Objective To investigate the relationship between the occurrence and development of early diabetic neph-ropathy and urinary KIM-1 and NGAL by follow-up, and to provide reference for clinical diagnosis and treatment. Methods A total of 148 patients with T2DM were enrolled. According to the urinary albumin/creatinine ratio (ACR), the patients were divided into normal albuminuria group (NUA group, n=49), microalbuminuria group (MUA group, n=53), clinical proteinuria group (CUA group, n=46) and selected the health physical examation human as the healthy control group (n=60). Blood glucose, blood lipids, renal function and KIM-1, NGAL levels in each group were analyzed. Pearson method was used to analyze the correlation between KIM-1, NGAL and urinary ACR. Diabetes patients were again tested for urinary ACR, KIM-1, and NGAL after 2 years of follow-up. Results There were no significant differences in total cholesterol, triglyceride, BUN and serum creatinine levels between diabetic patients and the control group, while the fasting blood glucose, HbA1c, NGAL and KIM-1 levels were significantly higher than those in the control group(P<0.05), and with the urine protein increased, the level gradually increased(P<0.05). Compared with baseline before follow-up, urinary ACR, NGAL, and KIM-1 were significantly decreased in the NUA group and the MUA group(P<0.05). But there was no statistical significance in the CUA group before and after follow-up(P>0.05). Correlation analysis indicated that urinary NGAL and KIM-1 levels were significantly correlated with urinary ACR before and after follow-up. Conclusion The occurrence and development of early diabetic nephropathy is closely related to urinary KIM-1 and NGAL.
[Key words] Diabetic nephropathy; Kidney injury molecule-1; Neutrophil gelatinase-related apolipoprotein; Correlation
糖尿病肾病(diabetic nephropathy,DN)是糖尿病最常见的微血管并发症,是糖尿病患者的主要死亡原因之一[1]。已有研究表明早期糖尿病肾病肾小管损伤早于或伴随肾小球损伤[2-3]。肾损伤分子-1(KIM-1)、中性粒细胞明胶酶相关载脂蛋白(neutrophil gelatinase-related apolipoprotein,NGAL)均表达于近端小管上皮,且在多种急、慢性肾损伤中显著升高[4-5]。有研究显示糖尿病患者中尿NGAL、KIM-1水平升高,且其升高的幅度与糖尿病肾病的进展程度有关[6],但目前研究多局限于横断面研究,本研究主要通过随访方式深入探讨尿KIM-1、NGAL水平与早期糖尿病肾病发生发展的关系,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2015年1~6月在我科就诊的T2DM患者148例为研究对象,所有患者均符合1999年WHO制定的关于糖尿病诊断和分型标准[7]。根据尿白蛋白/肌酐比值(ACR)[8]患者分为正常白蛋白尿组(NUA组,n=49):ACR<30 mg/g;微量白蛋白尿组(MUA组,n=53):ACR 30~300 mg/g;临床白蛋白尿组(CUA组,n=46):ACR>300 mg/g。随机选取本院同期健康体检者60例作为对照组(Con组)。对照组无肾小球肾炎、糖尿病、良性肾动脉硬化、系统性疾病肾脏损害等。各组研究对象在性别组成、年齡分布、体重指数等方面比较,差异均无统计学意义(P>0.05),见表1。所有研究对象均知情同意,并符合医院伦理委员会要求。
1.2 研究方法
收集所有研究对象晨尿测定ACR,并留取清洁中段尿5 mL,置无致热源及内毒素的试管中,4 000 r/min离心5 min,取上清液置于Eppendrof管中,冻存予-80℃冰箱中,避免反复冻融。采用ELISA方法(试剂购自BIOSAMITE公司)测定尿KIM-1、NGAL。并于清晨采各组研究对象空腹血,采用全自动生化测定仪测定血糖、糖化血红蛋白、总胆固醇、甘油三酯、肌酐、尿素氮水平。
1.3 观察指标
所有糖尿病患者均按照糖尿病、高血压和高脂血症的标准策略进行治疗。给予常规糖尿病药物治疗,包括饮食治疗(CUA组控制蛋白质摄入)、口服药物治疗[格列齐特、格列美脲、二甲双胍或阿卡波糖等]及胰岛索治疗。同时常规进行血压、血脂控制(若无禁忌证,降压方案包括一种ACEI或ARB药物)。每3~4个月对病例进行随访,定期监测血压、血糖、血脂、肾功能等,并于随访2年结束时再次测定尿ACR、KIM-1、NGAL。
1.4 统计学方法
所有资料用SPSS20.0软件进行相应的统计分析。计量资料以均数±标准差(x±s)表示,多组间比较采用单因素方差分析,配对样本采用t检验,呈非正态分布的数据用非参数秩和检验。两变量的相关分析采用Pearson直线相关分析,P<0.05为差异有统计学意义。
2 结果
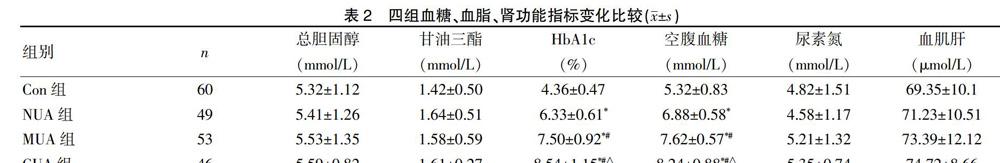
2.1 四组血糖、血脂、肾功能指标变化比较
与对照组相比,糖尿病患者总胆固醇、甘油三酯、血肌酐、尿素氮水平均无明显差异,而糖化血红蛋白(HbA1c)、空腹血糖水平明显升高(P<0.05),且随着尿蛋白的升高,HbA1c、空腹血糖水平逐步升高(P<0.05),见表2。
2.2四组尿NGAL及KIM-1水平变化比较
与对照组相比,糖尿病各组患者尿NGAL及KIM-1水平明显升高(P<0.05),且随着尿蛋白的升高,尿NGAL、KIM-1水平逐步升高(P<0.05),见表3。
2.3 糖尿病患者随访前后尿ACR、NGAL、KIM-1水平变化比较
随访结束时失访17例,无患者死亡。与随访前比较,NUA组和MUA组患者尿ACR、NGAL、KIM-1明显下降(P<0.05),而CUA组随访前后的尿ACR、NGAL、KIM-1比较,差异均无统计学意义(P>0.05),见表4。
2.4糖尿病患者尿NGAL、KIM-1与尿ACR的相关性分析
尿NGAL与尿ACR的相关系数:基线时r=0.891(P<0.05);随访后r=0.844(P<0.05)。尿KIM-1与尿ACR的相关系数:基线时r=0.801(P<0.05);随访后r=0.783(P<0.05)。Pearson相关分析提示无论随访前后尿NGAL和KIM-1水平与尿ACR均呈正相关。
3讨论
糖尿病肾病是糖尿病最常见的并发症之一,且已成为影响人类健康的一个重要问题。尿微量白蛋白是经典的诊断DN的指标,但从DN病程看,由于肾穿刺病理检查的局限性,其早期常规尿蛋白检查很难被发现。因此,在尿微量白蛋白出现之前,早期肾脏损害往往被忽略。对一些高危人群的随机流行病学调查发现,尿中白蛋白即使在“正常”范围,其肾脏病和心血管疾病的风险也大大增高[9]。因此,积极寻找能早期且有效诊断DN的生物学指标并进行干预治疗,具有十分重要的临床意义[10]。相对于肾小球标志物,反映肾小管损伤的标志物可能更有利于早期DN的诊断[11]。
KIM-1、NGAL主要在近端肾小管表达,正常肾脏中含量甚微,在肾脏遭受毒性或发生缺血再灌注损伤时表达急剧升高[12-13],是临床上诊断肾小管损伤的重要标志物[14-15]。在急性脓毒症肾损伤患者中尿KIM-1、NGAL水平在血肌酐水平上升前显著升高,并随着病情的进展逐渐升高,与传统肾功能损伤指标具有正相关性,可以预测早期急性肾损伤的发生[16]。同时过往研究发现KIM-1、NGAL水平与慢性肾损伤有一定的相关性。Satirapoj B等[17]的研究发现尿KIM-1随尿蛋白的增加而显著升高,进一步随访发现基线高KIM-1水平与肾小球滤过率的快速下降有关,是糖尿病肾病进展的独立预测因子。在对血清NGAL对糖尿病肾病早期诊断价值初步探讨时发现血NGAL的水平可能是临床诊断早期DN的敏感指标,与肾小球滤过率明显相关[18],而付文金等[19]认为尿NGAL的升高可先于尿微量白蛋白反映肾损伤,预示糖尿病早期肾病的发生,较血NGAL灵敏性更高。
本研究发现,与对照组相比,糖尿病各组患者总胆固醇、甘油三酯、血肌酐、尿素氮水平无明显差异,而尿KIM-1、NGAL水平明显升高(P<0.05),在NAU组尿ACR水平处于正常时,尿NGAL、KIM-1即已开始升高,且随着ACR的升高,尿NGAL、KIM-1水平逐步升高(P<0.05);提示与ACR相比,尿NGAL、KIM-1水平的升高可更早地判断DN的发生,并且与DN的发展及严重程度有关,与以往的研究结论一致[20]。
糖尿病肾病在最初的几年内不会明显进展,DN早期通过饮食、血糖、血压、血脂等综合干预,病情有望控制[21]。尿ACR是诊断DN的经典指标,尿微量蛋白好转,往往提示肾病改善。在我们的随访研究中发现正常尿蛋白组、微量白蛋白尿组的患者通过治疗随访2年后尿ACR下降,提示患者糖尿病肾病改善,同时尿NGAL和KIM-1也下降,进一步的相关性分析提示无论随访前、后尿NGAL和KIM-1水平与尿ACR均明显相关,提示尿NGAL和KIM-1的升降一定程度上可以反映糖尿病早期肾病的病情变化,但两者在诊断早期DN时哪种更有优势有待进一步研究。
综上,尿NGAL、KIM-1标本留取方便,操作简洁,是DN较好的诊断标志物,其水平的升降与DN的严重程度一致,一定程度上反映了DN的病理状态,检测尿NGAL、KIM-1水平有助于DN的早期诊断和早期干预治疗。
[參考文献]
[1] Afkarian M,Sachs MC,Kestenbaum B,et al. Kidney disease and increased mortality risk in type 2 diabetes[J]. Journal of the American Society of Nephrology,2013,24(2):302-308.
[2] Hills CE,Squires PE. The role of TGF-β and epithelial-to mesenchymal transition in diabetic nephropathy[J]. Cytokine & Growth Factor Reviews,2011,22(3):131-139.
[3] Satirapoj B,Nast CC,Adler SG. Novel insights into the relationship between glomerular pathology and progressive kidney disease[J]. Advances in Chronic Kidney Disease,2012,19(2):93-100.
[4] Zhang Q,Jiang C,Tang T,et al. Clinical Significance of Urinary Biomarkers in Patients With Primary Focal Segmental Glomerulosclerosis[J]. Am J Med Sci,2018,355(4):314-321.
[5] Bolignano D,Lacquaniti A,Coppolino G,et al. Neutrophil gelatinase-associated lipocalin(NGAL) and progression of chronic kidney disease[J]. Clinical Journal of the American Society of Nephrology,2009,4(2):337-344.
[6] Satirapoj B. Tubulointerstitial Biomarkers for Diabetic Nephropathy[J]. J Diabetes Res,2018,(3):1-6.
[7] 刘树馨. 糖化血红蛋白对糖尿病及糖尿病前期诊断价值的探讨[D]. 贵阳医学院,2013.
[8] 谢维当,喻陆,童俊容,等. 糖尿病肾病患者血清NGAL和APN的改变及其临床意义[J]. 浙江临床医学,2014, 16(5):673-675.
[9] 陈家伦,宁光,潘长玉,等. 临床内分泌学[M]. 上海:上海科学技术出版社,2011:1153-1154.
[10] Satirapoj B,Nast CC,Adler SG. Novel insights into the relationship between glomerular pathology and progressive kidney disease[J]. Advances in Chronic Kidney Disease,2012,19(2):93-100.
[11] Ahmadieh H,Azar sT,Lakkis N,et al.Hypovitaminosis D in patients with type 2 diabetes mellitus:A relation to disease control and complications[J].ISRN Endocrinol,2013,2013:641098-641114.
[12] 石健. 慢性肾脏病合并急性肾小管间质损伤患者血清NGAL和尿KIM-1水平变化及临床意义[J]. 国际检验医学杂志,2017,38(11):1565-1567.
[13] 王琳,郝明. β_2-MG、ET-1与KIM-1联合检测对子痫前期肾损伤的预测价值[J]. 内科急危重症杂志,2018, 24(1):69-71.
[14] 葛斌. NGAL在诊断肝硬化患者急性肾功能损伤中的研究进展[J].国际检验医学杂志,2017,38(4):508-510.
[15] 胡玉杰,孙蕾,沈云琳,等. 肾损伤分子-1在急性缺血缺氧再灌注大鼠肾组织中的表达及意义[J]. 中国小儿急救医学,2017,24(3):195-200.
[16] 许建宁,徐玉辉,蓝海兵. 尿NGAL、KIM-1、L-FABP水平在脓毒症急性肾损伤早期诊断中的临床意义[J]. 广东医学,2015,36(21):3365-3367.
[17] Satirapoj B,Aramsaowapak K,Tangwonglert T,et al. Novel tubular biomarkers predict renal progression in type 2 diabetes mellitus:a prospective cohort study[J]. Journal of Diabetes Research,2016,2016(4):9-14.
[18] 黃炎,黄伟,章爽,等. 血清NGAL、hs-CRP、CysC和U-mALB对糖尿病肾病早期诊断价值的初步探讨[J]. 实用预防医学,2017,24(10):1168-1171.
[19] 付文金,邓任堂,王少波,等. 糖尿病肾病血和尿NGAL水平观察[J]. 中华检验医学杂志,2011,34(12):1081-1083.
[20] Kaul A,Behera MR,Rai MK,et al. Neutrophil Gelatinase-associated Lipocalin:As a Predictor of Early Diabetic Nephropathy in Type 2 Diabetes Mellitus[J]. Indian J Nephrol,2018,28(1):53-60.
[21] Yang YH,He XJ,Chen SR,et al. Changes of serum and urine neutrophil gelatinase-associated lipocalin in type-2 diabetic patients with nephropathy:One year observational follow-up study[J]. Endocr,2009,36(1):45-51.
(收稿日期:2018-09-27)

