视网膜激光光凝相关眼心反射的临床观察与护理
汤秀容,叶祖科,尹小芳,卢彦,马海智,梁影影,邓婉莹,罗书科
(佛山市第二人民医院眼科,广东 佛山 528000)
在眼科手术、检查和治疗操作中,眼和眶组织受到压力或牵张时,如牵拉眼外肌或压迫眼球,引起迷走神经过度兴奋而导致心率减慢和各种心律失常称眼心反射[1],主要表现为头晕、胸闷、冷汗、面色苍白等。轻中度眼心反射,一般停止操作可自行恢复,严重者可导致心律紊乱、心脏停搏甚至死亡,应当引起眼科医护人员的高度重视。目前国内外暂无眼科视网膜激光治疗致眼心反射相关文献报道。本研究首次观察了眼底病患者在视网膜激光治疗过程中眼心反射的发生情况。
1 对象与方法
1.1 对象
本研究获得佛山市第二人民医院医学伦理委员会审核批准,患者均签署知情同意书。纳入2015年1月至2018年6月在佛山市第二人民医院激光治疗室表麻下行视网膜激光光凝治疗患者5 600例,其中男2 843例,女2 757例,年龄6~89岁。排除合并有严重心律失常、冠心病、心力衰竭患者,眼底病种类包括视网膜变性裂孔2 619例,糖尿病视网膜病变1 916例,视网膜静脉阻塞734例,其他331例。
1.2 方法
1.2.1 激光治疗前准备与护理
激光治疗前,安排患者签署激光治疗同意书,常规术眼散瞳,安慰患者以消除其紧张、焦虑情绪,备好抢救药物和物品,如阿托品、肾上腺素、氧气、心肺复苏物品等。激光治疗前访视患者,根据患者性别、年龄、文化程度、疾病类型等特点,用通俗易懂的语言说明激光目的、方法、术中配合、激光技术水平等。介绍激光治疗室环境和激光体位、步骤以及术中可能出现的各种不适反应。告知患者激光过程中如有不适要及时告知激光医师,以便对症处理,缓解患者紧张情绪,以良好的心态配合好治疗。
1.2.2 激光治疗方式
采用Zeiss多波长激光治疗仪,选择532 nm绿光或561 nm黄光行视网膜激光光凝治疗,患眼均使用复方托吡卡胺滴眼液(1 mL:托吡卡胺5 mg,去氧肾上腺素5 mg)点眼3次,10 min 1次进行散瞳,然后取坐位,0.5%爱尔凯因滴眼液作眼部表面麻醉后置入视网膜激光接触镜,由激光医师完成视网膜病变激光治疗。
1.3 眼心反射的评估与处理
观察患者激光过程有无全身不适症状,尤其注意有无眼心反射临床表现,如头晕、胸闷、额部冷汗、四肢湿冷、面色或唇色苍白、神志不清。一旦出现,立即暂停激光,患者就地取平卧位,持续呼叫患者,与之交流,立即测血压、脉搏、血糖、吸氧,备好阿托品、肾上腺素等抢救药物。当患者神志不清、收缩压<60 mmHg(1 mmHg=0.133 kPa)、脉搏<50 min-1时,或意识完全丧失、大动脉搏动消失,立即紧急抢救,包括胸外按压和人工呼吸,建立静脉通道,注射阿托品0.5~1 mg,肾上腺素皮下或肌肉注射0.5~1 mg[2-3],必要时3~5 min重复应用,紧急联系急诊科协助和进一步处理。当患者神志清、收缩压>60 mmHg、心率>50 min-1时,予平卧休息,密切观察患者反应,监测血压、脉搏。记录眼心反射发生时间、血压与脉搏变化、血糖值、现场抢救情况,以及患者基本情况,包括性别、年龄、病种、激光部位。现场恢复患者,加强心理护理,记录是否现场继续完成激光治疗,密切观察有无二次眼心反射。
2 结果
5600例视网膜激光治疗患者中,有21例(男9例,女12例)发生眼心反射症状(表1),发生率为0.38%,年龄18~60(32.5±14.8)岁;15例(71.4%)为18~40岁的年轻患者,其中9例(42.9%)为18~25岁年轻女性。激光病种:19例(90.5%)为视网膜变性裂孔,仅2例(9.5%)为糖尿病视网膜病变。激光部位:14例(66.7%)为颞下方视网膜激光时发生眼心反射,4例(19.0%)为颞上方,3例(14.3%)为鼻下方。患者发生眼心反射的时点距离下班时刻12:00(上午激光患者)或17:30(下午激光患者)平均为(38.5±27.2) min。
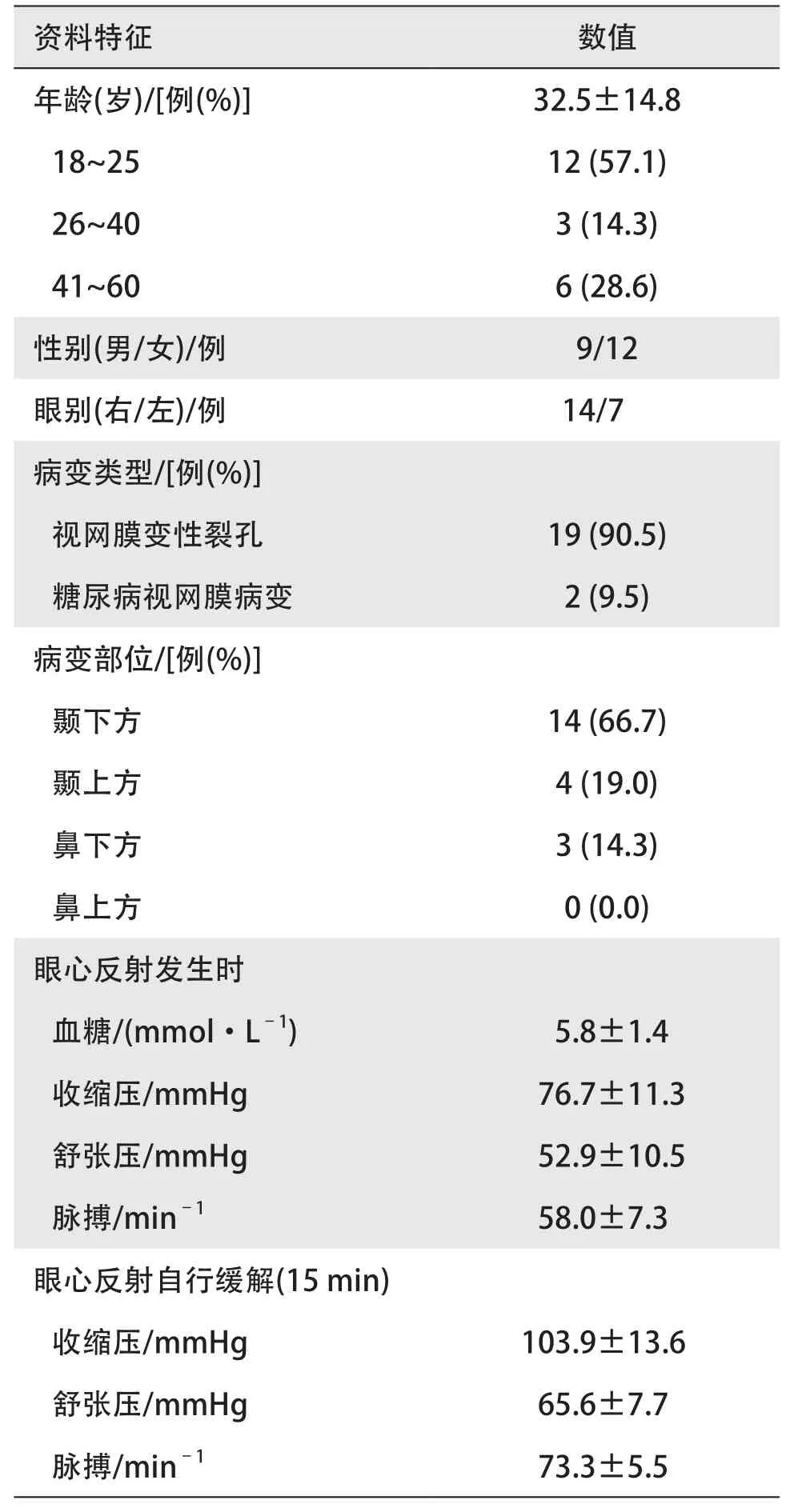
表1 21例眼心反射患者的基本资料Table 1 Baseline data of 21 patients with oculocardiac reflex
眼心反射发生时收缩压为(76.7±11.3) mmHg,舒张压为(52.9±10.5) mmHg,脉搏为(58.0±7.3) min-1,血糖值为(5.8±1.4) mmol/L,排除低血糖反应。患者均未出现心搏骤停及需要紧急抢救情况。暂停激光后所有患者眼心反射自行缓解,观察15 min后,收缩压为(103.9±13.6) mmHg,舒张压为(65.6±7.7) mmHg,脉搏为(73.3±5.5) min-1。所有患者现场均继续完成激光治疗,且均未发生二次眼心反射症状。
3 讨论
据文献[4-5]报道:眼心反射最早在眼肌手术中引起人们重视,且发生率最高。眼科激光治疗很少发生全身不良反应。已有研究[6]报道准分子激光治疗近视的患者发生眼心反射的情况,但目前国内暂未见有关眼科激光治疗致眼心反射的文献报道。本研究首次观察了眼底病患者在视网膜激光治疗过程中发生眼心反射的临床特征,发生率约为0.38%,即1 000例患者约有4个可能出现眼心发射症状。研究结果显示:视网膜激光时出现眼心发射的大部分为年轻患者,年龄(32.5±14.8)岁,42.9%的患者为18~25岁年轻女性;在21例眼心反射患者中,眼底病变绝大多数(90.5%)为视网膜变性裂孔,尤其是颞下方病变部位(66.7%)行视网膜激光时容易发生眼心反射。值得注意的是,21例患者眼心反射发生的时点均为临近下班时间(12:00或17:30),距离下班时间(38.5±27.2) min,排除了低血糖因素,其原因可能是患者等待治疗时间过长,长时间处于紧张、焦虑或恐惧状态。上述临床特征应当引起眼科激光医护人员的高度重视,激光治疗前,对于年轻患者(尤其是女性)、病变类型为视网膜变性裂孔、病变部位位于颞下方,应当重点关注和加强心理护理,提早安排激光治疗,并作好急救准备。
国外文献[1]描述了眼心反射的传导途径系由眼球及球后组织通过睫状神经和三叉神经眼支,传入到中枢延髓迷走神经核,再通过迷走神经传至心肌,引起心率减慢、心律失常,心搏输出减少,致血压下降、脉搏减慢,甚至发生休克,症状包括头晕、胸闷、乏力、面色苍白、四肢湿冷等。当意识丧失、脉搏消失时即刻判断为心搏骤停,需立即紧急抢救。在本研究中,21例患者眼心反射发生时立即暂停激光,取平卧位、吸氧,重点监测患者血压和脉搏变化,备好阿托品、肾上腺素等抢救药物。患者收缩压为(76.7±11.3) mmHg,舒张压为(52.9±10.5) mmHg,脉搏为(58.0±7.3) min-1,均未出现心搏骤停及需要紧急抢救情况。激光暂停后所有患者眼心反射症状自行缓解,观察短期内(15 min)血压脉搏逐渐恢复正常。经现场重新评估患者基础情况,有针对性加强心理护理,21例患者现场均继续完成了激光治疗,且均未发生二次眼心反射。
视网膜激光发生眼心反射的预防及护理对策包括以下几点:1)医护人员应当有眼心反射的概念和意识,治疗前熟悉每一位患者的基本情况,做好预判,注意重点护理对象;2)加强心理护理,尤其是年轻女性、患有视网膜变性裂孔、病变位于颞下方,当重点关注和加强心理护理,减缓患者紧张的情绪,最好能提前安排激光,激光前应给予戴上腕式的血压计随时监测患者血压及心率情况;3)做好治疗前宣教,患者首次接触激光治疗,对眼科激光存在明显陌生感,容易产生紧张、焦虑、恐惧的情绪,并常存在“激光是否损伤眼睛”“激光是否影响视力”“激光是否疼痛”“激光时间多长”“激光后注意什么”等疑问,医护人员应针对每个患者特点,做好解释工作,缓解不良情绪;4)激光室制定眼心反射、心搏骤停的紧急处理预案,常规测血压、脉搏,做好各项护理记录,激光过程密切观察患者反应,尤其注意有无头晕、面色苍白、冷汗,异常情况及时告知术者,暂停操作,做好应对措施。

