内镜窄带成像技术与染色内镜联合检查诊断早期食管癌的效果研究
侯建芸 刘一品(通讯作者)
(1滨州医学院 山东 烟台 264003)
(2滨州医学院烟台附属医院消化内科 山东 烟台 264003)
食管癌属于消化系统常见的恶性肿瘤,该病早期无明显的症状表现,患者就诊时往往已步入疾病的中晚期,常伴发转移,继而失去了根治性治疗的机会。据相关调查显示,中晚期手术患者术后5年生存率约为6%~15%,而早期食管癌手术患者的5年生存率超过90%[1]。可见,早发现、早诊断、早治疗的“三早”理念是决定食管癌患者预后与生存期的关键。近年来随着临床诊断设备与技术的不断完善,内镜窄带成像技术与染色内镜也在临床得到了广泛的应用[2]。本研究选择2015年6月—2018年6月我院102例食管黏膜可疑病变患者作为研究对象,对其应用内镜窄带成像技术与染色内镜联合检查,并与单纯染色内镜对比,现将结果报告如下。
1.资料与方法
1.1 一般资料
选择2015年6月—2018年6月我院收治的食管黏膜可疑病变患者102例。纳入标准:经白光胃镜检查发现食管黏膜可疑病变(小结节、充血、糜烂、黏膜粗糙、微隆起等);排除标准:食管静脉曲张、Barrett食管、进展期食管癌等;消化道穿孔或梗阻;碘过敏;内镜操作禁忌证;甲状腺功能亢进。102例患者以随机数表法将其分为研究组与对照组,各51例。对照组:男性31例,女性20例;年龄45~70岁,平均(58.6±2.3)岁。研究组:男性31例,女性20例;年龄45~70岁,平均(58.6±2.3)岁。两组一般资料比较无统计学差异(P>0.05)。
1.2 方法
两组行胃镜检查前均禁食水12h,检查前口服10ml的2%利多卡因胶浆。对照组应用常规染色内镜检查,首先聚焦检查黏膜,之后利用1.2%卢戈氏碘液进行食管黏膜染色,留取5块未染色与染色过浅的黏膜组织给予病理活检。研究组采用内镜窄带成像技术与染色内镜联合检查,首先聚焦检查黏膜,再利用内镜窄带成像模式观察食管黏膜,留取5块出现褐色的黏膜区域给予病理活检,冲洗后利用1.2%卢戈氏碘液染色进行食管黏膜染色,留取3块未染色与染色过浅,以及未出现重叠的阳性区黏膜组织给予病理活检。
1.3 观察指标
将病理学检查作为“金标准”,观察两组检查结果与病理结果,并比较两组诊断的敏感度、特异度与准确率[3]。敏感度=真阳性人数/(真阳性人数+假阴性人数)×100%。特异度=真阴性人数/(真阴性人数+假阳性人数)×100%。准确率=真阳性人数+真阴性人数/(真阳性人数+假阴性人数+真阴性人数+假阳性人数)×100%。
1.4 统计学方法
采用SPSS24.0软件处理数据,计数资料以(n,%)表示,χ2检验,P<0.05差异有统计学意义。
2.结果
2.1 两组检查结果与病理结果
研究组诊断早期食管癌12例,其中病理诊断早期食管癌11例,非癌1例;非早期食管癌39例,其中病理诊断为早期食管癌1例,非癌38例。对照组诊断早期食管癌11例,其中病理诊断早期食管癌4例,非癌7例;非早期食管癌40例,其中病理诊断为早期食管癌8例,非癌32例。见表1,表2。

表1 研究组早期食管癌检查结果与病理结果比较(例)
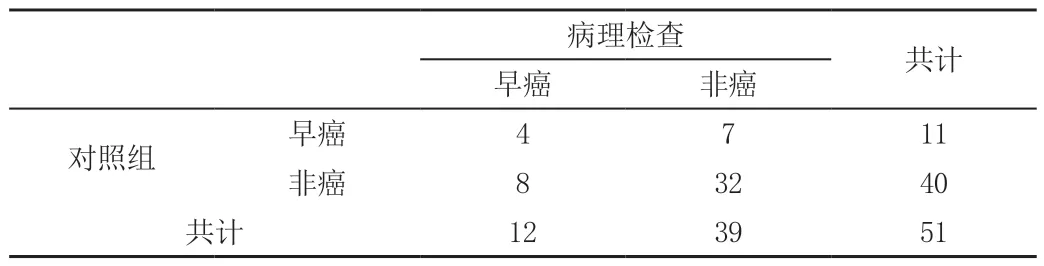
表2 对照组经常规染色内镜检查结果与病理结果比较(n)
2.2 两组诊断的敏感度、特异度与准确率比较
研究组诊断的敏感度、特异度与准确率均高于对照组(P<0.05)。见表3。
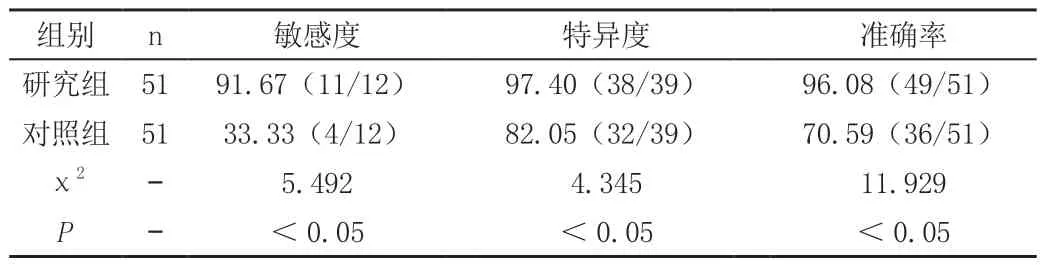
表3 两组诊断的敏感度、特异度与准确率比较[%(n/n)]
3.讨论
胃镜检查与病理组织活检术是诊断早期食管癌的主要手段,但早期食管癌与良性食管病变在普通内镜下不易区别,所以整体诊断效果不够理想[4-5]。有报道显示,内镜对于早期食管癌的漏诊率近40%[6]。目前,染色内镜在一定程度上提高了早期食管癌的检出率,但在内镜下喷洒染料存在差异性,导致染色不够均匀,继而造成部分患者出现假阴性或假阳性[7]。内镜窄带成像技术是一种新型的内镜技术,其利用滤光器过滤了蓝、绿、红三色光谱中的宽带光波,仅余下窄带光波,并增加了黏膜下血管的清晰度与对比度,进一步提高诊断准确率。有学者认为,内镜窄带成像技术与染色内镜对于早期食管癌的敏感度、特异度与准确率均优于单纯染色内镜[8]。本文研究结果与此结果相符,研究组诊断的敏感度、特异度与准确率均高于对照组(P<0.05)。可见,内镜窄带成像技术联合染色内镜诊断早期食管癌效果理想,二者优势互补,为临床诊疗工作提供了可靠且精准的依据。
总之,内镜窄带成像技术与染色内镜联合应用利于发现早期食管癌,值得临床推广。

