单纯修补与胃大部分切除术治疗急性胃穿孔疗效比较
廖东平 李春燕(通讯作者)
(重庆市九龙坡区第二人民医院 重庆 400052)
急性胃穿孔属于临床中较为常见的急腹症,普遍需要急诊手术治疗。对于本病,临床可采用单纯修补或胃大部分切除的方案进行治疗,两种方案各有优劣,但随着临床医学的发展,各种抗溃疡药物在临床中得到了广泛应用,这就为单纯修补术缺点的弥补提供了可靠的基础支持[1]。为了探究单纯修补与胃大部分切除术在治疗急性胃穿孔中的应用价值,本次以我院收治急性胃穿孔患者为对象,对比分析了采用单纯修补与大部分切除术治疗的临床效果,现报告如下。
1.资料与方法
1.1 一般资料
选择我院2017年1月-2019年1月收治急性胃穿孔患者110例,按不同治疗方法分为采用单纯修补术治疗实验组(n=55)与采用胃大部分切除术治疗对照组(n=55)。对照组中男34例,女21例,年龄22~71岁,平均(52.6±10.4)岁,穿孔时间1~48h,平均(9.6±2.1)h,实验组中男33例,女22例,年龄21~74岁,平均(53.2±10.8)岁,穿孔时间0.5~48h,平均(9.4±2.2)h,两组患者一般资料对比,P>0.05,具有可比性。纳入患者均已确诊为急性胃穿孔,已经签订知情同意书。
1.2 方法
对照组采用胃大部分切除术进行治疗,常规硬膜外麻醉,于右腹部行手术切口,进入腹腔后进行探查,观察穿孔位置情况,并进行穿孔位置的清洗,除去胃中残留物。而后切除远端胃组织,约70%~75%,并结合溃疡实际情况采用毕I或毕Ⅱ式手术完成胃肠的吻合。实验组采用单纯修补术进行治疗,常规硬膜外麻醉,于右腹部行手术切口,打开腹腔后探查穿孔位置并进行清理,排除胃内容物,再使用氯化钠注射液进行冲洗,对穿孔位置加以缝合,再使用大网膜覆盖结扎[2]。两组患者术后均采用抗感染、胃肠减压、抗溃疡、抑酸等措施。
1.3 观察指标
(1)对比手术情况,指标设定为手术时间、住院时间、出血量、初次下床时间。(2)对比疗效与复发率。其中疗效采用Visick分级标准进行判定,营养状态极佳,未见胃肠症状,判定为Ⅰ级,营养状态良好,胃肠功能改善,未见溃疡,判定为Ⅱ级,手术效果较好,未见溃疡症状,存在腹胀、腹泻等并发症,判定为Ⅲ级,溃疡复发,营养状态不佳,不可正常生活与工作,判定为Ⅳ级。级别越大,效果越差。
1.4 统计学方法
数据采用SPSS21.0统计软件进行统计分析,计数资料采用率(%)表示,进行χ2检验,计量资料采用(±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2.结果
2.1 手术情况
实验组手术时间、住院时间、出血量、初次下床时间少于对照组,P<0.05,见表1。
表1 两组患者手术指标对比(±s)
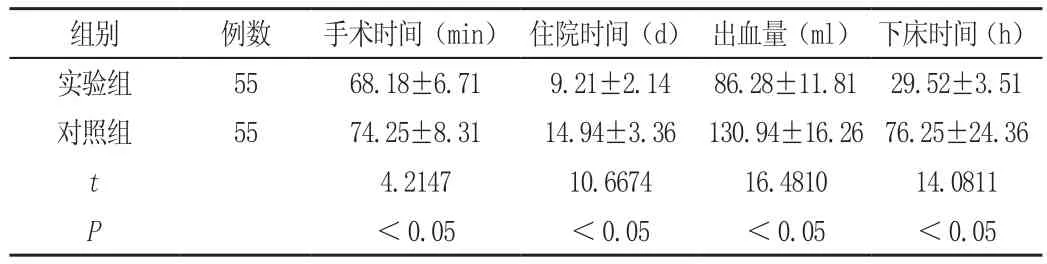
表1 两组患者手术指标对比(±s)
组别 例数 手术时间(min) 住院时间(d) 出血量(ml) 下床时间(h)实验组 55 68.18±6.71 9.21±2.14 86.28±11.81 29.52±3.51对照组 55 74.25±8.31 14.94±3.36 130.94±16.26 76.25±24.36 t 4.2147 10.6674 16.4810 14.0811 P<0.05 <0.05 <0.05 <0.05
2.2 疗效与复发率
实验组Visick分级包括I级24例,Ⅱ级16例,Ⅲ级12例,Ⅳ级3例,对照组Visick分级包括I级22例,Ⅱ级15例,Ⅲ级14例,Ⅳ级4例,组间对比无显著差异,P>0.05(χ2=0.419,P=0.937)。实验组复发率为3.64%(2/55),低于对照组的20.00%(11/55),P<0.05(χ2=12.840,P=0.000)。见表2。

表2 两组疗效与复发率比较
3.讨论
急性胃穿孔为普外科常见病、多发病,患者普遍有慢性消化溃疡病史,诱发因素较多,常见如胃溃疡、情绪波动过大、高压、暴饮暴食等,对于本病临床多采用手术治疗,常用术式包括胃大部切除术与单纯修补术两种。胃大部分切除术治疗疗效稳定确切,但该术式会导致胃容量的降低,且对患者的创伤较大,不利于患者的术后恢复[3]。而在采用单纯修补手术治疗时,其安全性较高,无需切除胃组织,仅需缝合后以大网膜加固即可。而从手术的疗效上看本次两组Visick分级无显著差异,P>0.05。但从手术情况上看,实验组手术时间、住院时间、出血量、初次下床时间短于对照组,P<0.05,且复发率低于对照组,P<0.05,表明单纯修补术安全性更高,有利于改善患者预后。根据临床经验,如患者出血量少、胃穿孔时间在1d内、未合并其他疾病的患者,采用该术式治疗效果理想,但术后需要积极抗感染、抗溃疡等,配合内科措施,方能够提高治疗效果[4]。而对于损伤严重的患者、合并严重胃溃疡且耐受能力较好的患者,则采用胃大部分切除术治疗,以保障疗效。
综上所述,对急性胃穿孔患者,如符合单纯修补术适应症,应该优先采用该术式治疗,在保障疗效的同时,改善患者预后,否则则需要行胃大部分切除术治疗,确保能够取得较好的手术效果,保障患者术后的生存质量。

