泌尿系统感染继发血流感染患者病原学及耐药性分析
倪 红,杨莉莉
(1.成都市第十一人民医院检验科,四川 成都 610081;2.成都市第三人民医院检验科,四川 成都 610031)
泌尿系统感染是一种常见的感染性疾病,其感染率仅次于呼吸道感染,占医院感染的第二位。血流感染是临床上严重危及患者生命的一种感染性疾病,资料显示,血流感染占医院感染的10%~20%,发病率高,发病急且病死率高[1,2]。目前我国泌尿外科因各类人工导管、内腔镜等侵入性检查及治疗操作的增加,以及抗菌药物的广泛使用导致泌尿道感染的发病率日益增加[3],血流感染的发病率也呈上升趋势[4~6]。本研究通过对泌尿外科住院患者泌尿系统感染与血流感染的病原学分布、药敏结果进行回顾性分析,现报道如下。
1 资料与方法
1.1标本来源所有资料均来自2015年1月至2016年12月成都市第三人民医院泌尿外科尿培养(UC)阳性和同时血培养(BC)阳性住院患者鉴定和药敏结果,且排除同一患者相同菌株。
1.2方法
1.2.1标本采集及培养 泌尿道感染患者按照《全国临床检验操作规程》要求,正确留取尿液标本。UC阳性的标准为革兰阴性菌(G-)≥105 CFU/ml,革兰阳性菌(G+)≥104 CFU/ml,真菌≥103 CFU/ml。按照《临床微生物实验室血培养操作规范》抽取BC,放入BACT/ALERT30、BD-BACTEC9120全自动血液培养仪进行培养。
1.2.2病原菌鉴定及药敏 利用MicroScan微生物鉴定及药敏分析仪对UC、BC阳性的病原菌进行鉴定和药敏分析,部分菌株辅以手工药敏试验,真菌药敏试验采用酵母样真菌药敏试剂盒。药敏结果判定依据美国临床实验室标准化研究所(CLSI)2016年颁布抗菌药物折点标准,计算细菌敏感和耐药率。
2 结果
2.1965例UC与43例BC分离的病原菌及分布共送检UC为2847例,其中阳性标本965例,阳性率33.90%。全院住院患者共送检的BC为801例,其中阳性84例,阳性率为11.67%。而UC阳性的965位患者中有179位患者送检了BC,阳性标本43例,阳性率为24.02%。病原菌分布见表1。
2.2导致血流感染的病因学分析965例UC阳性标本,病因学分布以尿路结石为主,其次为尿潴留和尿路狭窄;43例BC阳性标本,病因学分布以尿潴留为主,其次为尿路结石、尿路狭窄,见表2。
2.3主要病原菌的药敏结果大肠埃希菌对阿米卡星,亚胺培南,美洛培南的耐药率均保持在5%以下。肺炎克雷伯菌对阿米卡星,美洛培南的耐药率均保持在10%以下。粪肠球菌对万古霉素完全敏感,对氨苄西林、阿莫西林/克拉维酸、青霉素G、氨苄西林/舒巴坦、呋喃妥因的耐药率均保持在5%以下。屎肠球菌对万古霉素、利奈唑胺的耐药率均在5%以下,而对环丙沙星、左旋氧氟沙星、青霉素G、氨苄西林、氨苄西林/舒巴坦的耐药率均保持在90%以上,见表3。
3 讨论
通过泌尿外科患者泌尿系统感染和血流感染的病原学分布和耐药性分析,了解继发感染的可能因素,为防治血流感染提供参考依据。

表1 965例UC与43例BC分离的病原菌分布

表2 965例UC阳性与43例BC阳性患者病因学分布 [n(%)]
病原菌分布显示,泌尿外科2015~2016年住院患者UC阳性率为33.90%,分离出的病原菌以G-菌为主,占61.87%,G+菌占32.54%,与纪冰等[6,7]的报道相似。病原菌以大肠埃希菌、肺炎克雷伯菌、粪肠球菌和屎肠球菌为主。本次研究的G-菌和大肠埃希菌的分离率均低于石华等的报道[8],可能的原因为病原菌的分布存在地域性差异,且泌尿外科的住院患者多使用导尿管,引起G+菌感染概率提高从而相对降低了G-菌的感染概率[9]。965例UC阳性患者中有179位送检BC,其中43例分离出病原菌,阳性率为24.02%,高于薛春雷等的报道[10],而2015~2016年全院住院患者共送检的BC为801例,其中阳性标本84例,阳性率11.67%,与魏爱婷等的报道相似[11]。患者UC病原菌阳性基础上送检的BC阳性率大大提高,可能因素:①机体免疫力降低,细菌侵袭力增强,加上侵入性操作检查的损伤;②碎石术等治疗操作未严格遵循无菌原则;③碎石过程加大病原菌入血引起血流感染的概率[12]。病原菌除2例草绿色链球菌外,其余均为G-菌,占95.35%,总体情况与薛春雷等[10]的报道相差太大。分析可能因素:泌尿外科血流感染多属继发性血流感染,病原菌以G-菌占优势[13]。可以看出泌尿外科患者以G-菌引起的泌尿系统感染继发血流感染占较大比例,在临床检查与治疗之前应注重G-菌的泌尿道感染控制。
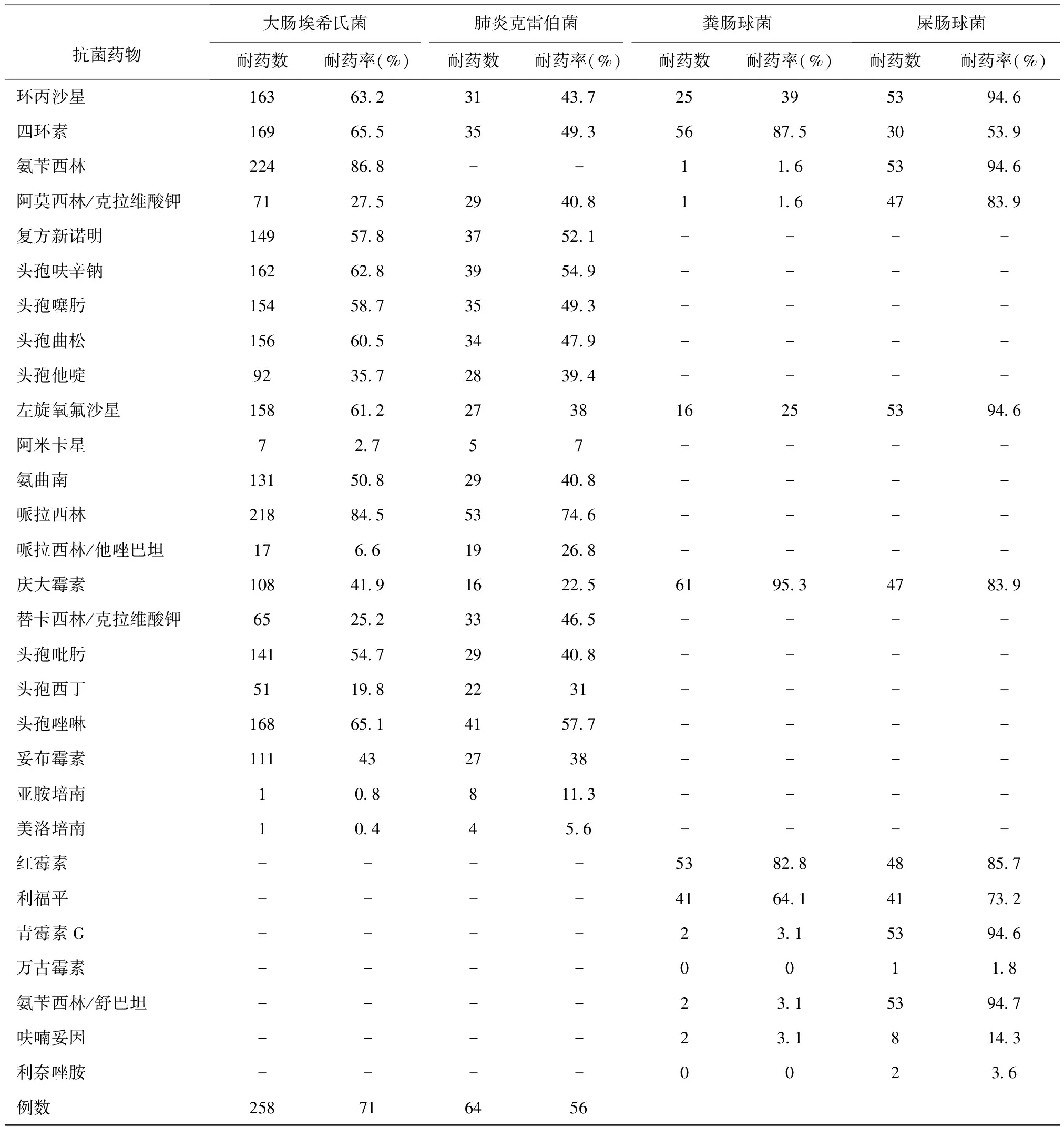
表3 主要病原菌药敏结果
病因学分布显示,965例UC阳性患者与43例BC阳性患者的尿路疾病分布非常相似,分析可能的原因为尿路结石、尿潴留、尿路狭窄等更易引起尿路梗阻导致细菌在尿道的吸附停留并生长和繁殖,在此基础上侵入性检查和治疗,继而引发血流感染。
药敏结果显示,大肠埃希菌对亚胺培南、美洛培南的耐药率均保持在1%以下,而对青霉素类、头孢菌素类、除阿米卡星的其他氨基糖苷类的耐药率较高,尤其是对氨苄西林、哌拉西林的耐药率超过80%,根据中华人民共和国第84号令《抗菌药物临床应用管理办法》应该暂时停止使用这两种抗菌药物[14]。肺炎克雷伯菌对阿米卡星、美洛培南的耐药率均保持在10%以下,对亚胺培南的耐药率也较低。分析可能的原因为泌尿外科手术预防性应用抗菌药物多选择头孢菌素类,大肠埃希菌与肺炎克雷伯菌具有超高的产ESBLs检出率(67.44%,49.30%)。阿米卡星主要适用于庆大霉素、妥布霉素或卡那霉素耐药的菌株,但因易发生耳鸣、高频听力减退甚至耳聋、肾毒性等副作用限制了其在临床的使用[15]。因此,研究中敏感率较高的碳青霉烯类抗菌药物可作为治疗大肠埃希菌和肺炎克雷伯菌感染的用药选择。
粪肠球菌的耐药率相对较低,除苯唑西林外,均在5%以下。屎肠球菌对万古霉素、利奈唑胺的耐药率在5%以下,其它抗生素的耐药率均保持在90%以上。临床治疗粪肠球菌、屎肠球菌感染、万古霉素与利奈唑胺效果显著。
综上所述,大肠埃希菌为泌尿外科住院患者泌尿道感染合并血流感染的主要病原菌,其次为肺炎克雷伯菌。尿路结石、尿潴留、尿路狭窄患者继发血液感染的概率较高。临床应对此类泌尿道感染患者先进行抗感染治疗,并严格无菌操作,减少继发血流感染的概率。在治疗上,按照药敏结果及耐药性分析,权衡利弊合理使用抗菌药物。

