结肠息肉大小、异型增生与胃发生肠上皮化生的相关性分析
高 智,屈亚威,刘海峰,
胃癌是常见的消化道肿瘤,其发病率在全球中位居第四位,在癌症死亡原因中位居第二位[1]。在胃癌分型中,肠型胃癌是最常见的亚型,此分型来源于肠型胃癌的Correa级联反应模式;在此模式中,正常胃部组织被幽门螺杆菌(Helicobacterpylori,HP)感染后经过微小黏膜病变逐步发展为胃炎、萎缩性胃炎、胃肠上皮化生(gastric intestinal metaplasia,GIM),之后出现异型增生最终导致肠型胃癌的发生[2]。虽然有许多针对胃癌的治疗方案,但是多数胃癌患者仍因错过最佳治疗时期而缩短其生存时间;因此,需在胃癌形成前进行早期干预,对于存在癌前病变,如GIM的患者应进行长期随访[3],以避免胃癌的发生。
HP感染是GIM发生的主要危险因素。研究[4]结果表明,HP感染也与结直肠息肉和结直肠癌(colorectal cancer,CRC)的发生有关,HP感染可增加结直肠息肉和CRC的发病率。基于此,国外学者针对结肠息肉与GIM之间的关系进行研究,证实了结肠高级别上皮内瘤变是GIM的危险因素[5]。为进一步研究结肠息肉与GIM之间的关系,该研究对入组患者的结肠息肉发病部位、大小、数目、有无HP感染等因素进行统计分析,旨在总结分析结肠息肉的发生对GIM的影响,分析结肠息肉与GIM之间的相关性。
1 材料与方法
1.1病例资料回顾性研究2017年1月~12月在武警总医院消化内科同时行胃镜和肠镜检查患者的临床资料,根据纳入与排除标准共入组患者资料757例。根据胃镜下表现、醋酸染色或病理活检作为诊断GIM的标准,将其分为GIM组(n=397)与无GIM组(n=360),其中以胃镜下表现及醋酸染色诊断GIM者136例,病理活检诊断GIM者261例。收集两组患者的一般情况与肠镜检查结果,包括性别、年龄、是否存在结肠息肉以及结肠息肉的部位、大小、数量和息肉有无异型增生。其中结肠息肉的部位分为3种,将位于横结肠、肝区、升结肠以及盲肠部位的息肉定义为近端结肠息肉;位于直肠、乙状结肠、降结肠和脾曲的息肉定义为远端结肠息肉;近端及远端结肠均出现息肉者定义为全结肠息肉。息肉的大小分为4级,Ⅰ:<0.5 cm,Ⅱ:0.5~1.0 cm,Ⅲ:1.0~2.0 cm,Ⅳ:>2.0 cm。息肉数目分为2种,单发:息肉数目为1枚,多发:息肉数目≥2枚。异型增生以组织病理学检查为标准。
1.2纳入与排除标准纳入标准:① 年龄>18岁;② 于3 d内同时行胃镜与肠镜检查。排除标准:① 长期服用抑酸剂与抗生素或正在进行HP根治者;② 肠道准备不足者;③ 炎症性肠病者;④ 家族性腺瘤性息肉病者;⑤ 胃癌或结直肠癌者。
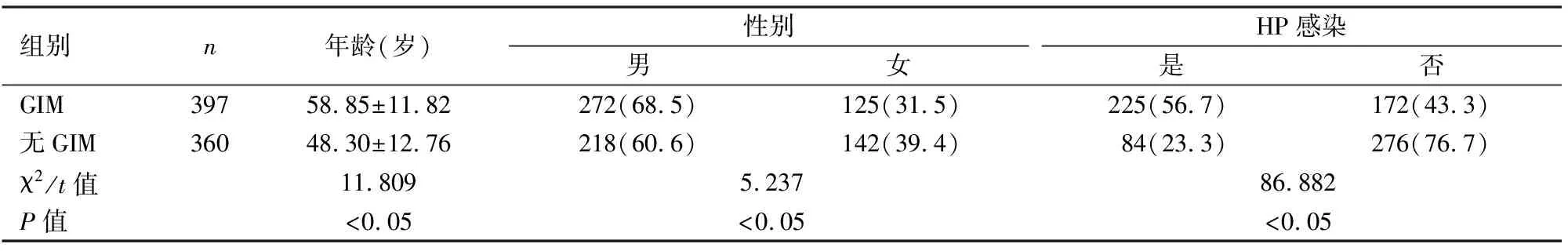
表1 两组患者一般资料比较[n(%)]
1.3方法HP检测采用C13呼气试验法,于内镜检查前1天进行检测。患者于肠镜检查前1天进食流质饮食,晚8时口服果导片0.4 g,检查当日4时口服聚乙二醇电解质散24盒,溶于2 000 ml水中,分次口服,首次口服600 ml左右,之后每隔15 min口服250 ml至排出清水。患者于胃镜检查前20 min口含盐酸利多卡因胶浆0.2 g,10 min后行胃镜检查,根据胃镜下醋酸染色诊断或内镜下活检后组织切片HE染色诊断患者是否出现肠化。

2 结果
2.1一般资料共纳入757例患者,GIM组397例,无GIM组360例,两组间性别及年龄比较差异有统计学意义(χ2=5.237,P<0.05;t=11.809,P<0.05),进一步将年龄分为≥50岁与<50岁两组,两组中年龄≥50岁的患者例数比较差异有统计学意义(χ2=172.949,P<0.05),两组间HP感染发生率比较差异有统计学意义(χ2=86.882,P<0.05),见表1。
2.2两组结肠息肉生长情况的统计分析经统计分析,GIM组结肠息肉发病率(χ2=5.487,P<0.05)、异型增生发生率(χ2=15.640,P<0.001)均高于无GIM组,两组比较差异有统计学意义。见表2。两组间结肠息肉生长部位比较差异无统计学意义(χ2=6.646,P>0.05),见表3。两组间息肉生长大小的差异有统计学意义(χ2=11.525,P<0.05),见表4。在GIM组中,单发息肉者46例(11.6%),多发息肉者61例(15.4%),均略高于无GIM组,但两组间息肉发生数目比较差异无统计学意义(χ2=5.133,P>0.05),见表5。
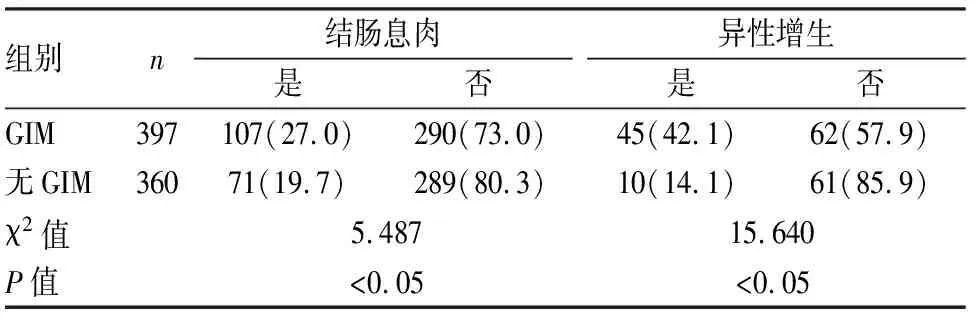
表2 两组患者结肠息肉发生率及异型增生发生率比较[n(%)]

表3 两组患者结肠息肉的生长部位比较[n(%)]

表4 两组患者结肠息肉的大小比较[n(%)]
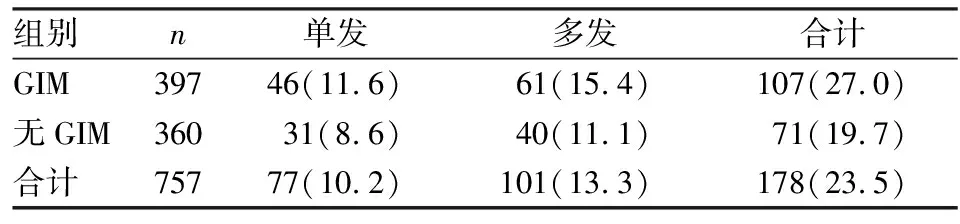
表5 两组患者结肠息肉数目比较[n(%)]
2.3结肠息肉与GIM间关系的多因素分析将肠上皮化生作为应变量,χ2检验结果出现统计学差异的变量,如年龄、性别、HP感染等变量经赋值后进行二元logistic回归分析,各变量及赋值信息,见表6。logistic回归分析结果见表7。在GIM组与无GIM组对比中,息肉<0.5 cm、息肉大小为0.5~1.0 cm发生率差异均无统计学意义(P>0.05),年龄≥50岁(OR=10.035,P<0.001)、性别为男性(OR=1.555,P<0.05)、HP感染(OR=5.135,P<0.05)、异型增生(OR=3.392,P<0.05)、息肉大小为1.0~2.0 cm(OR=0.083,P<0.05)、息肉>2.0 cm(OR=3.878,P<0.05)差异有统计学意义,结合OR值,年龄≥50岁、男性、息肉>2.0 cm、异型增生OR值>1,说明上述因素为发生GIM的危险因素,出现GIM的可能性大,建议行胃镜检查以期及早发现GIM并进行随访以提高早期胃癌检出率;息肉大小为1.0~2.0 cm者OR值<1,说明息肉为1.0~2.0 cm是GIM的保护因素,行胃镜检查时出现无GIM的可能性大,对于此类患者应行HP检查以期及早发现危险因素并进行干预以避免GIM的发生。

表6 GIM相关因素赋值表

表7 GIM的临床特征logistic回归分析
a该表以病理检查结果以无GIM组为对照组,B:回归系数;OR:相对危险度;CI:置信区间
3 讨论
胃癌是我国常见的消化道肿瘤之一,发病率为31.38/10万,死亡率位居恶性肿瘤死亡率第3位[6]。胃癌的发生是多因素参与、逐渐演变的复杂过程,其最常见的危险包括年龄、性别、不良饮食习惯、吸烟、饮酒、HP感染及遗传因素等[7]。胃癌患者的生存率与胃癌进展程度密切相关,早期胃癌患者治疗后5年生存率高达90%以上[8],而进展期胃癌患者治疗后5年生存率仅30%[9]。因此,胃癌的早诊早治至关重要。目前常用的筛查方法有血清胃蛋白酶原及胃泌素17检测、上消化道钡餐检查、内镜筛查等;其中,内镜及其活检是诊断胃癌的金标准,对于平坦或凹陷型病变的早期胃癌以及癌前病变,其检出率高于钡餐等其他方法[7]。GIM即胃黏膜柱状上皮被潘氏细胞、肠型杯状细胞及吸收细胞所取代的病理过程[10]。GIM为胃癌的癌前病变,有研究[11]表明,GIM使慢性胃炎患者发生胃癌的风险提高了17.4~29.3倍。因此,内镜下诊断并干预GIM的发生、发展对于降低胃癌发生率有重要意义。本文对GIM发生的因素进行研究分析,结果表明年龄≥50岁、男性、HP感染者患GIM的风险显著增加,与研究[12-13]结果一致。GIM的临床特征logistic回归分析结果表明,除年龄、性别、HP感染与GIM的发生有关,结肠息肉>2.0 cm、息肉出现异型增生也与GIM发生有关,而息肉大小为1.0~2.0 cm者出现GIM可能性小。
有课题组同样对GIM与结肠息肉发生特点进行研究[5],结果表明出现异型增生可增加GIM发生的风险,而结肠息肉大小、生长部位对GIM无影响。本研究在结肠息肉异型增生与GIM关系结果与研究[5]一致,但结肠息肉大小与GIM关系的结论存在差异,可能原因与生活环境、饮食习惯、遗传及HP感染率高有关。HP感染引起结肠息肉或结肠癌的机制目前仍在研究中。最常见的假说为两种[14]:一是HP感染引起的高胃泌素血症,而胃泌素在肿瘤早期起促进增殖与分化的作用;另一假说为长期HP感染引起胃黏膜萎缩,使胃液分泌减少,引起肠道细菌过度生长、肠道营养物过剩而引发肠道炎症。因此,HP感染患者GIM的风险增加,同时结肠息肉的发生率增高。
综上所述,结肠息肉>2.0 cm或出现异型增生者发生GIM的风险较高,应提高警惕,当患者仅行结肠镜检查时出现上述息肉类型应及时行胃镜检查,以期及早发现GIM并进行随访以提高早期胃癌的检出率。本研究样本量较少,可进行大样本量、多中心研究,同时可将生活地区、饮食习惯等影响因素纳入回归分析模型中,并进一步对结肠息肉大小、病变类型进行划分以进一步研究结肠息肉与GIM的关系。

