双能量CT对不同临床分期痛风患者足部尿酸盐结晶数目及分布与尿酸值的相关性研究
杨熙斌,赵慧萍 ,李伟然 ,丁 楠 ,郭君武
(1.郑州大学第二临床学院,河南 郑州 450014;2.郑州大学第二附属医院放射科,河南 郑州 450014)
痛风是由于嘌呤代谢失衡或尿酸代谢减少,致使血液中尿酸值增高,尿酸盐晶体沉积在关节、软骨和软组织为特征的关节炎[1]。未经合理治疗时,该病会导致痛风石、慢性滑膜炎、关节损伤。双能量CT(dual-energy CT,DECT)通过分析尿酸盐结晶独特的化学成分,即物质在不同能量的高低千伏X射线下吸收系数不同,可对不同的研究物质进行分离,标配不同的颜色,因此DECT能够精确显示尿酸盐结晶的位置、数目、大小和周围的组织关系;最新研究[2]表明,DECT诊断痛风的灵敏度可达99%,且能够发现细微的尿酸结晶[3]。目前,关于DECT对痛风诊断价值方面的研究较多,但不同临床分期的痛风患者治疗方案不同,因此准确判定临床分期对其治疗方案的选择具有重要意义。本研究旨在探讨不同临床分期痛风患者的尿酸盐结晶在足部各个关节的分布数量及其与尿酸值的相关性,以帮助临床对痛风患者进行准确分期。
1 资料与方法
1.1 一般资料 收集郑州大学第二附属医院2012年7月至2017年10月180例首次确诊痛风患者,男157例,女23例;年龄16~80岁。根据临床分期分为:急性期痛风患者(A组),间歇期及慢性期痛风患者(B组),无症状高尿酸血症痛风患者(C组)各60例。
1.2 诊断标准
1.2.1 急性期痛风 符合2015年美国风湿病协会(American College of Rheumatology,ACR)发布的痛风诊断标准[4]:①关节炎急性发作≥1 d;②其炎症反应部位在1 d内有明显反应;③1个关节发作;④部分关节发红;⑤第一跖趾关节肿胀或疼痛;⑥第一跖趾关节一侧炎症发作;⑦跗骨关节炎症一侧发作;⑧血尿酸增高;⑨可疑或确诊为痛风;⑩关节不对称肿胀(影像学检査确认);⑪骨皮质下囊肿未见骨侵蚀(影像学检査确认);⑫ 关节滑液微生物培养为关节炎急性发作;符合以上12项中的6项即可确诊。
1.2.2 间歇期痛风 伴急性关节炎反复发作的病史和高尿酸血症,间断性急性发作与缓解状态之间,通常无明显关节症状。
1.2.3 慢性期痛风 皮下尿酸盐结晶首次发作10年以上,且反复急性发作,受累关节疼痛等症状不能缓解,部分伴骨质破坏。
1.2.4 高尿酸血症痛风 空腹血尿酸水平男性≥416 μmol/L,女性≥357 μmol/L。
1.3 仪器与方法 采用Siemens Somatom Definition Flash双源CT机进行扫描。扫描参数:A球管电压140kV、电流 55mAs,B 球管电压 80kV、电流 243mAs,加权系数 0.3,螺距0.7,床速 37 mm/r,球管旋转速度0.33 s/r,准直器宽度0.6 mm,探测量总宽度64×0.6 mm,FOV 200 mm×200 mm,重建层厚、层距分别为 0.75、0.50 mm。使用自动毫安秒(CAREdose4D)技术,按照70% 140 kV数据和30% 80 kV数据比率实施特定的计算进行融合。
1.4 图像后处理及数据分析 将数据传至MMWP后处理工作站,选择Dual Energy中的GOUT软件分析数据。将原始斜率调整为125,自动生成有无尿酸盐结晶的彩色标记图,由2名高年资放射科医师采用MPR、VR观察骨质、软组织改变,并与GOUT后处理图像进行比较;并对有无尿酸盐结晶及尿酸盐结晶的位置、数目进行评价,尿酸盐结晶计数以每个小关节、肌腱或韧带为一个计量单位。后处理图像中,绿色编码代表尿酸盐,蓝色代表骨性结构,粉色代表松质骨。
1.5 统计学方法 使用SPSS 17.0统计学软件进行数据分析。单因素方差分析比较3组的年龄差异;3组性别及高尿酸血症痛风患者与非高尿酸血症痛风患者尿酸盐结晶阳性率,A、B组组内不同部位尿酸盐结晶数目及A、B组组间相同部位尿酸盐晶体数目的差异比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 3组性别、年龄差异均无统计学意义(均P>0.05,表 1)。
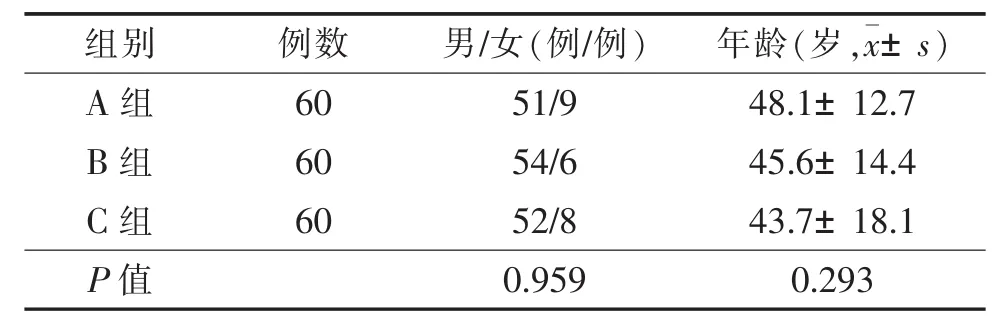
表1 3组基本资料比较
2.2 A、B、C组尿酸盐结晶计数分别为48例(790个)、59 例(467 个 )、7 例(24 个),检出 率 分别为80.00%(48/60)、98.33%(59/60)、11.67%(7/60),3 组尿酸盐结晶数目差异有统计学意义(P=0.001)。B组较A组尿酸盐结晶检出率高(P=0.023)。
2.3 A、B组不同尿酸值与尿酸盐结晶检出情况见表2。A、B组分别有40例及56例血尿酸值升高,高尿酸痛风患者较正常尿酸痛风患者尿酸盐晶体检出率高(P=0.023)。
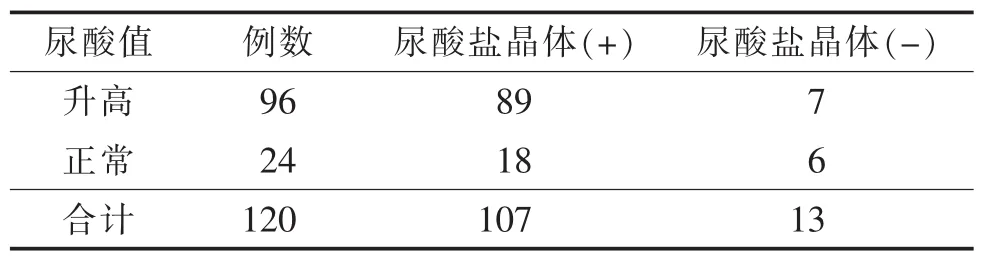
表2 不同尿酸值及痛风(急性期、间歇期、慢性期)尿酸盐结晶检出数目比较 例
2.4 不同临床分期足部尿酸盐晶体数目见表3。A组跖趾关节和趾骨关节分别与踝关节、跗骨关节、跗跖关节、肌腱韧带比较,尿酸盐结晶数目差异均有统计学意义(均P<0.05);余关节两两比较,尿酸盐结晶数目差异均无统计学意义(均P>0.05);跖趾关节与趾骨关节间比较差异无统计学意义(P=0.985)。B组跖趾关节和趾骨关节分别与踝关节、跗骨关节、跗跖关节、肌腱韧带比较,尿酸盐结晶数目差异均有统计学意义(均P<0.05);跖趾关节与趾骨关节间比较,踝关节与肌腱韧带比较差异均有统计学意义(P=0.826,0.019);余关节两两比较,尿酸盐结晶数目差异均无统计学意义(均P<0.05);A、B组间同名关节/韧带间比较,尿酸盐结晶数目差异均有统计学意义(均 P<0.05)。

表3 A、B组不同临床分期足部尿酸盐晶体数目及分布
2.5 典型急性期、慢性期痛风及无症状高尿酸血症患者足部DECT图像见图1~3。
3 讨论
近几十年来痛风的发病率提高了2倍,痛风诊断的金标准为偏振光显微镜检查或穿刺活检找到尿酸盐结晶[5],但依靠光学显微镜检查患者关节滑液或在关节周围组织中查找尿酸盐晶体,尤其是早期痛风患者,是不可靠的[6]。DECT利用2种不同能量级的X线对密度相近的物质进行扫描,由于物质化学构成不同,X线衰减的程度不同,因此通过探测器接受不同的X线衰减信息,可识别、区分密度相同或相近的物质化学组成,进而对痛风尿酸盐结晶进行区分和诊断[2,7]。 ACR 2015 年颁布的痛风诊断标准[4]表明,DECT中GOUT技术检出尿酸盐结晶是诊断痛风的重要影像学证据[8];痛风患者以老年男性居多,其发病部位多位于外周关节,DECT无创、且有较高的特异度和灵敏度[9]。
临床将痛风分为4个时期:无症状高尿酸期、急性期、间歇期和慢性期[10]。不同临床分期,其治疗方案不同,且治疗方向有一定的差异性:①无症状高尿酸血症,尿酸值高于正常值,是痛风形成的病理基础,但无明确的尿酸盐结晶沉积,因此DECT对该期的诊断检出率较低。本研究显示无症状高尿酸血症仅部分发展为痛风患者,其尿酸盐结晶检出率为11.67%(7/60),与该期病理机制相符合。②急性期痛风,滑膜表面充血、水肿,周围有渗出的中性粒细胞及纤维素样坏死形成,滑膜表层细胞灶性增生,滑膜有弥漫性或微管性炎细胞浸润,包括中性粒细胞、淋巴细胞和少数浆细胞。部分患者滑膜内可见尿酸盐结晶,尿酸盐通过滑液沉积在关节软骨面,急性期痛风结节形态微小,部分患者尿酸值正常,临床症状不明显,因此临床对早期痛风断很难作出准确判断。DECT技术能特异性检出小关节尿酸结晶的存在、分布及动态变化[11],可提高急性期痛风的诊断率。③慢性期痛风,大量尿酸盐结晶沉积于皮下、关节滑膜、软骨、骨质及关节周围软组织内,较高尿酸值及急性期痛风患者尿酸盐晶体数目多,分布较广泛,DECT扫描后GOUT后处理软件中绿色编码的尿酸盐结晶数目多、范围广,尿酸盐结晶检出率高;骨破坏的发生通常是因旧骨重吸收及新骨形成失衡所致[12],慢性期痛风患者尿酸盐结晶大量沉积,加速骨质破骨细胞的生成[13]及诱导成骨细胞的凋亡[14],从而促进破骨反应,以及由尿酸盐晶体引发的炎性细胞诱发一系列的炎性因子释放从而破坏细胞外基质,导致成骨细胞形态、功能发生改变。本研究A、B组120例痛风患者中12例骨质破坏,其中11例为间歇期或慢性期患者,1例为急性期痛风患者,与该期骨质破坏病理机制相符合。因此,分析尿酸盐结晶数目及分布、骨质破坏情况及尿酸值的高低,对临床判断病情、评估预后、选择治疗方法和评估疗效具有重要的临床价值[15]。
众多研究[16-17]表明,痛风频发于夜间,尿酸盐结晶较多在跖趾关节沉积,尤其在第1跖趾关节,关节滑膜液体常在白天渗出,晚间休息时吸收,滑液较尿酸盐更能溶于水,水能更快地离开关节,当尿酸盐的沉积量超过水溶解范围时,尿酸盐晶体析出。
尿酸盐结晶分布位置与人们日常生活着力位置紧密关联[18],第1跖趾关节是驱动行走前进时的主要源泉力量,且跖趾骨韧带肌腱结合与地面产生蹬力,也是支撑身体的主要部位,尿酸盐形成结晶、结晶部位还与第1跖趾关节自身的解剖位置关系密切。第1跖趾关节温度相对偏低,且易受到摩擦,导致硫酸软骨素含量明显升高,以及亲白多糖复合物降解增多,对尿酸盐结晶的形成具有明显的促进作用,最终在软骨等部位沉积[19]。本研究显示,尿酸盐晶体在跖趾关节和趾骨关节的沉积量和分布明显多于其他足部关节,2组跖趾关节和趾骨关节的尿酸盐晶体数目之和占总数的70%以上,与国外研究报道[16]相一致。
总之,DECT是痛风诊断和筛查的一种重要的影像学方法,通过分析痛风患者不同临床分期尿酸盐结晶数目及分布与尿酸值的关系,可直接判断足部尿酸盐结晶对周围骨质破坏情况,为痛风的诊断及判断临床分期提供依据,对痛风病理机制认识、治疗方案的选择、疗效及预后评估具有重要价值。
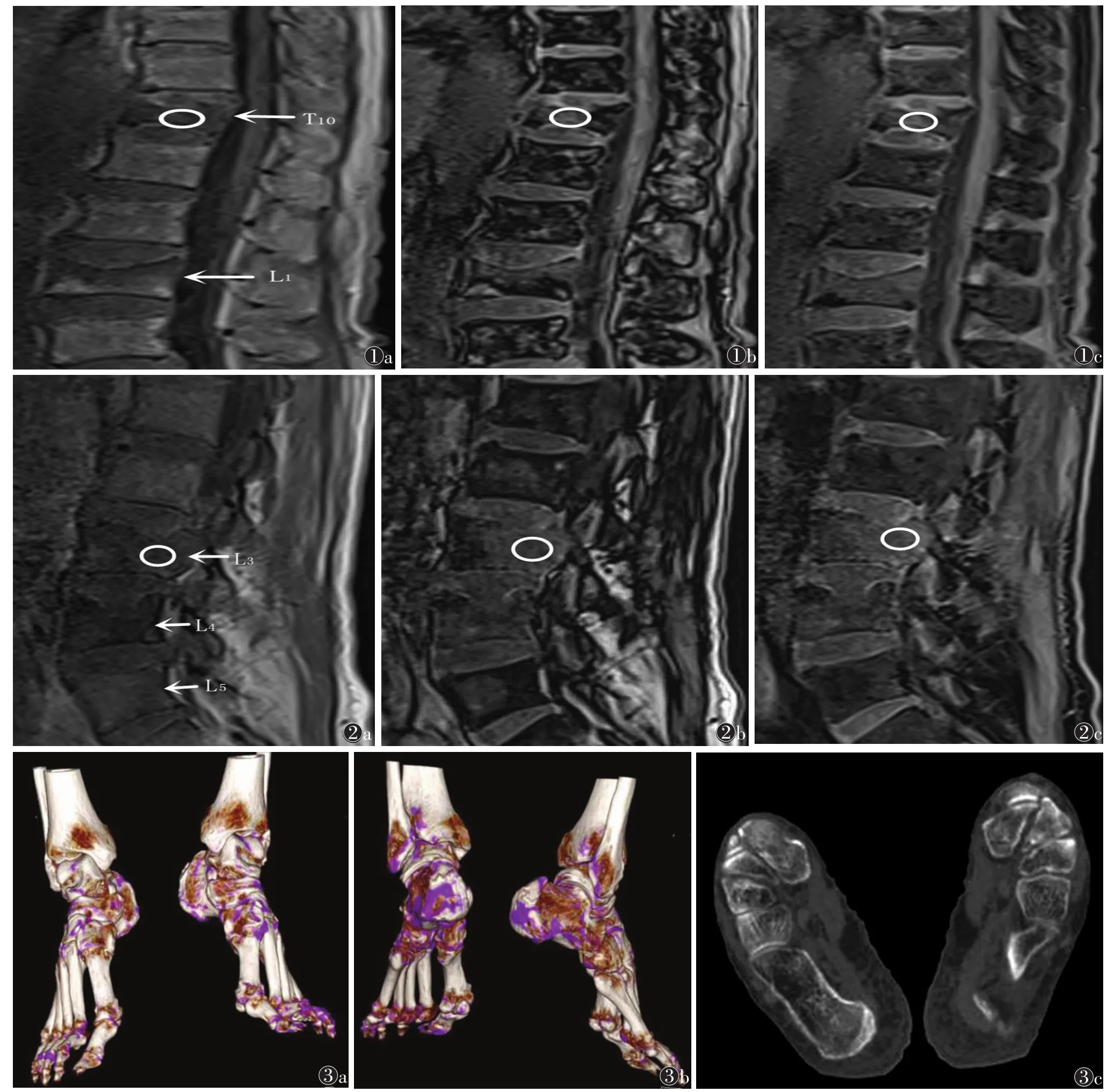
图1 男,48岁,急性期痛风,血尿酸值443 μmol/L 图1a,1b 双能量CT(DECT)扫描GOUT软件后处理图像示左侧踝关节处可见尿酸盐结晶(黄箭) 图1c 薄层扫描轴位未见明显的尿酸盐结晶 图2 男,53岁,慢性期痛风,血尿酸值620 μmol/L 图2a,2b DECT扫描GOUT软件后处理图像示左侧跗骨关节、跗跖关节右侧跖趾关节可见多发尿酸盐晶体(黄箭,左侧为著) 图2c 薄层扫描轴位双足皮下可见点线样高密度影及尿酸盐晶体(黄色三角形),且伴骨质破坏 图3 男,37岁,无症状高尿酸血症,血尿酸值531 μmol/L 图3a~3c DECT扫描GOUT软件后处理和薄层扫描轴位未见明显尿酸盐结晶(绿色编码代表尿酸盐,蓝色代表骨性结构,粉色代表松质骨)

