无痛分娩技术对产妇镇痛效果与妊娠结局的影响
近年来,随着妇产科医疗技术的发展,无痛分娩也在临床得到了广泛的应用,不仅可以缓解产妇的分娩疼痛感,同时也促进了产程进展。然而,无痛分娩技术对产妇镇痛效果与妊娠结局的影响一直是临床研究的重点[1]。为了进一步完善产妇的分娩质量,2016年8月—2017年8月我院对45 例自然分娩初产妇应用了无痛分娩技术,并与常规分娩方式对比,探讨无痛分娩技术对产妇的镇痛效果与妊娠结局的影响。
1 资料与方法
1.1 一般资料
选择2016年8月—2017年8月于我院进行自然分娩的90 例初产妇作为研究对象,以随机数字表将其分为对照组与研究组,每组各45 例。美国麻醉医师协会(ASA)为Ⅰ~Ⅱ级;头位,初产妇;本次研究经医院伦理委员会批准,且研究内容已告知产妇知情同意。排除标准:产前应用过镇静药物治疗;存在椎管内麻醉禁忌证;认知与沟通功能障碍,有精神疾病史。对照组:年龄20~38 岁,平均(26.8±2.0)岁;体质量48~86 kg,平均(60.4±6.2)kg;孕周37~42 周,平均(39.8±0.6)周。研究组:年龄22~37 岁,平均(27.8±2.5)岁;体质量46~82 kg,平均(60.5±4.5)kg;孕周37~42 周,平均(39.5±0.8)周。在年龄、体质量与孕周对比中,两组差异无统计学意义(P>0.05)。
1.2 方法
对照组采取常规辅助分娩技术,即不使用任何镇痛药物,分娩期间护理人员对产妇进行呼吸指导、鼓励与安慰,帮助其了解到产程进程,增强对自然分娩的信心。同时,为了加快分娩进程,指导产妇进行头部、四肢等肌肉的放松训练,若有阴道撕裂、出血等情况,应及时采取会阴侧切或剖宫产手术。研究组则在对照组的基础上实施无痛分娩技术,即产妇宫口开至2 cm 且伴有疼痛感时给予腰硬联合麻醉。产妇取侧卧体位,常规消毒局部皮肤,在椎L2-3或L3-4间隙向蛛网膜下腔进行穿刺,先给予3~5 mL 的2%利多卡因(由河北天成药业股份有限公司提供,国药准字H13022313)+5 mL 生理盐水推注,若未见异常则置入硬膜外管,连接自控镇痛泵,配置泵内药液:20 mL 罗哌卡因(由广东嘉博制药有限公司提供,国药准字H20113381)+0.2 mg 芬太尼(由宜昌人福药业有限责任公司提供,国药准字H42022076)+100 mL生理盐水,以持续泵入式给药,速度为4~5 mL/h,直至宫口全开。产程中若产妇感觉到明显的宫缩痛,可自行按压压键进行药物追加,5 mL/次,锁定30 min。镇痛过程中全面监测产妇的血压、脉搏与胎心音。
1.3 观察指标
(1)通过视觉模拟评分法(VAS)评价两组镇痛前、镇痛30 min、60 min、120 min 时疼痛的变化。VAS 评分范围为0~10分,10分为剧痛,0分为无痛,评分越高说明疼痛越重。(2)评价两组患者的妊娠结局。
1.4 统计学处理
本研究采用SPSS 15.0 软件分析,计量资料以(±s)表示,以t检验;计数资料以(n,%)表示,以χ2检验,P<0.05,差异有统计学意义。
2 结果
2.1 两组镇痛前后VAS 评分对比
镇痛前两组VAS 评分对比差异无统计学意义(P>0.05);研究组镇痛30 min、60 min、120 min 时VAS 评分均低于对照组(P<0.05)。见表1。
表1 两组镇痛前后VAS 评分对比(±s,分)
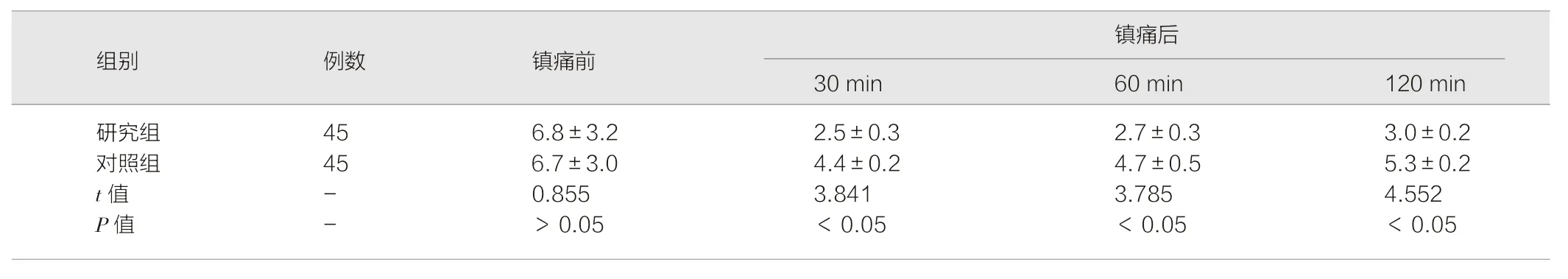
表1 两组镇痛前后VAS 评分对比(±s,分)
镇痛后30 min 60 min 120 min研究组 45 6.8±3.2 2.5±0.3 2.7±0.3 3.0±0.2对照组 45 6.7±3.0 4.4±0.2 4.7±0.5 5.3±0.2 t 值 - 0.855 3.841 3.785 4.552 P 值 - >0.05 <0.05 <0.05 <0.05组别 例数 镇痛前
2.2 两组患者的妊娠结局对比
研究组剖宫产的发生率为6.67%,低于对照组的26.67%(P<0.05);两组新生儿窒息与产后出血发生率对比差异无统计学意义(P>0.05)。见表2。
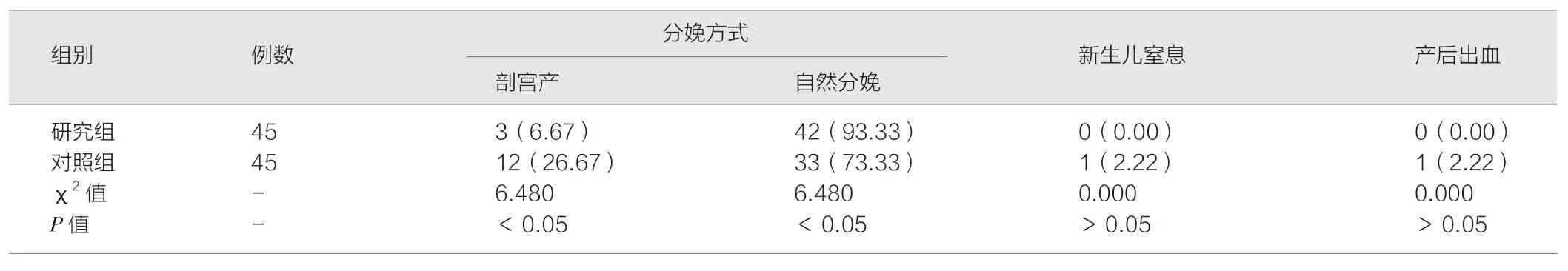
表2 两组患者的妊娠结局对比[n(%)]
3 讨论
分娩是多数女性需要经历的自然生理过程,但分娩时子宫的不协调收缩可诱发局部缺血,继而压迫宫颈与子宫下段神经,扩张宫颈造成剧烈的疼痛感[2]。疼痛不仅可以延长产程,增加产妇能量,消耗精力,同时也提高了胎儿宫内窘迫的发生率,给母婴健康带来了不利的影响[3-4]。
近年来,随着无痛分娩技术的快速发展,产妇分娩疼痛情况也得到了一定的缓解[5-7]。无痛分娩技术是指通过麻醉镇痛药物缓解或消除分娩时的疼痛,使产妇第一产程得到充分的休息,以便在宫口全开时积攒体力,有足够的力量进行分娩[8-9]。同时,由于无痛分娩技术能够缓解子宫收缩,所以产妇在清醒无痛苦下进行分娩,可以降低因强烈疼痛所导致的内分泌反应,消除恐惧、紧张等不良心理,提高对自然分娩的信心[10]。本文研究结果显示,研究组镇痛30 min、60 min、120 min 时VAS 评分均低于对照组(P<0.05)。结果可见,无痛分娩技术可以有效降低产妇不同产程中的疼痛阈值,减少其痛苦程度,这与部分报道结果相符[5]。同时,研究组剖宫产率为6.67%,低于对照组26.67%(P<0.05);两组新生儿窒息与产后出血发生率对比差异无统计学意义(P>0.05)。无痛分娩技术显著提高了自然分娩率,且不会导致产后出血、新生儿窒息等并发症,安全性较佳。
总之,无痛分娩技术应用于产妇中具有显著的镇痛效果,进一步提高了自然分娩率,适于临床推广。需要注意的是,实施无痛分娩技术前应排除阴道分娩禁忌证与椎管内麻醉禁忌证群体,特别是凝血机制异常者,以便保证分娩安全。

