ISBAR标准化沟通模式在急诊患者转运交接中的应用
陈莉 刘颖琪 刘爱军 杜娟
(天津市第三中心医院,天津 300170)
患者交接是指交班护士以书面或者口头的形式向接班护士报告被转运患者情况并交代护理工作,以保证患者获得连续及时的护理[1]。ISBAR标准化沟通模式是一种有效的标准化沟通交接方式,主要包括确认 (introduction),即交接双方及患者的信息确认;状态(situation),即患者简述; 背景(background),即任何与目前状况或治疗有关的家庭及个人病史;评估 (assessment),即可反映出患者情况的最新资讯;建议(recommendation),即未来活动、处理及检测、预防可能发生的危急状况[2]。2016年急诊科引进ISBAR标准化沟通模式,重新设计交接表,用于规范从急诊科收治入院患者转出急诊的护送标准及详实与目标科室患者责任护士、责任医生做患者病情交接内容,陆续完善相关制度与细则,现报道如下。
1 对象与模式的建立
1.1 一般资料 回顾2015年7月标准化沟通模式实施前患者转运交接情况与2017年7月新模式经全院科室实施并完成相关培训后经急诊转入病房患者情况做对比。前者48例患者为对照组,采用传统交接方式,后者51例患者为观察组采用ISBAR标准化沟通模式。纳入标准:成人患者。两组性别、年龄差异无统计学意义(表1)。
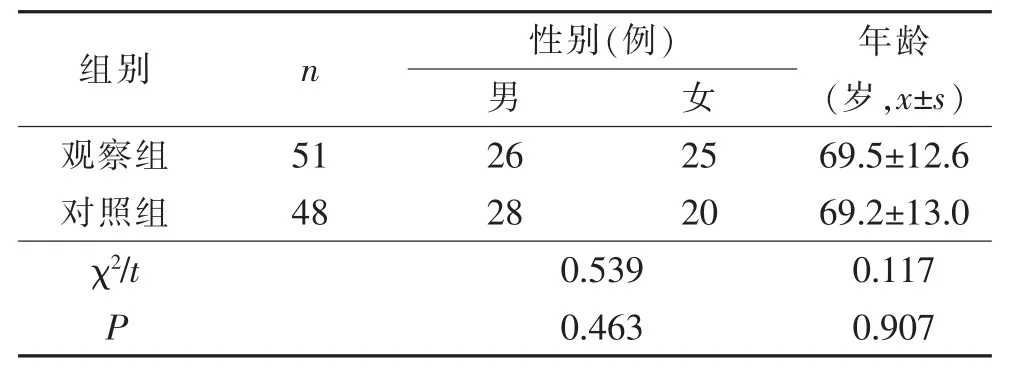
表1 两组患者基本情况
1.2 模式的建立
1.2.1 设计ISBAR标准化沟通交接表 根据临床疾病特点和医护行为标准,以ISBAR标准化沟通模式为模型制定标准化沟通交接表。表格项目包括I(确认):转送护士、转接护士、转出单位、转接单位;S(现况):患者姓名、性别、年龄、ID、初步诊断;B(背景):过敏史、既往史;A(评估)转送前后生命体征、意识、转运物品、管路情况、用药情况、皮肤情况、急诊分级等;R(建议)对可能发生问题的处理意见(表2)。在交接前,责任护士对患者进行评估,并在对应栏内打勾,最后根据患者病情分级进行转送人员安排,按照急诊三区四级分诊标准[3]降序排列分诊级别,1级为复苏,2级为危急,3级为紧急,4级为非紧急,分别对应护士等级为医护共送,二级护士转送,一级护士转送,实习护生或辅助护士转送。
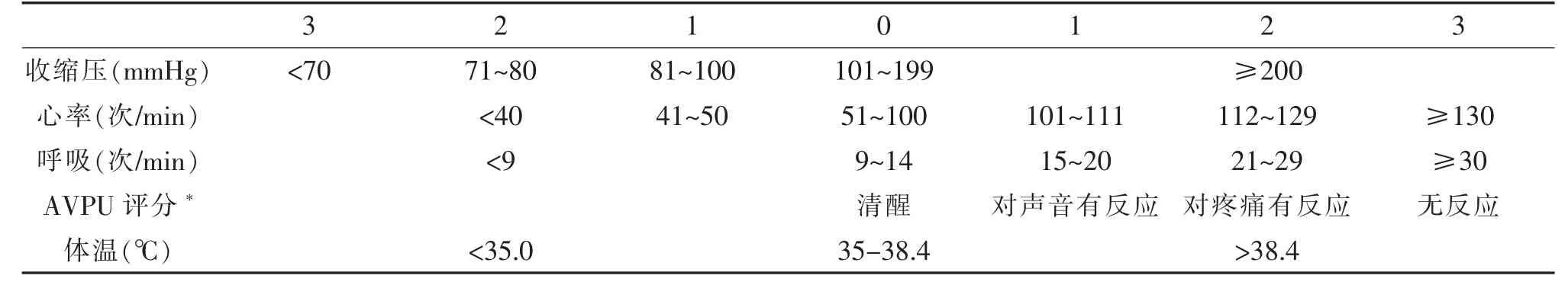
表2 早期预警评分(MEWS)
护士等级划分依据医院护士考核等级,共划分为五级:辅助护士为临床工作未满1年的护士,能在上级护士的指导下完成较轻患者的临床护理工作;一级护士为临床工作满1年以上的护士,能独立完成较轻患者的临床护理工作;二级护士为在一级岗位工作满2年以上的护师,具有承担较重患者护理的能力,能参与危重患者的抢救;三级护士在二级基础上能够承担重症患者的护理,组织实施危重症患者抢救、护理查房、参与疑难病例讨论。
交接过程中,交接双方根据表格逐条交接,如病情与记录相符,则转接护士在签名栏处签名确认,最后记录时间日期。
1.2.2 配套转运交接等级设置 转运等级设置分为两部分,一部分为生命体征的分级,依据早期预警评分系统(modified early warning score,MEWS)对患者进行评分(表2)而后根据患者病情特点对患者进行诊断分级。
转运一级为病情危重患者,级别标准为MEWS评分≥9分;或有以下疾病:急性心肌梗死、急性冠脉综合征、恶性心律失常、气管插管、消化道大出血、急性创伤休克、重症颅脑损伤等;患者转运过程中存在输液、留置管路、氧气吸入、心电监护、呼吸机或夹板固定等治疗手段,安排二级护士与医生联合转运,参考携带氧气袋、除颤器、插管物品、简易呼吸器、抢救药品或呼吸机等医疗用物。
转运二级为病情较重患者,级别标准为MEWS评分5~8分;或有以下疾病:休克纠正后、消化道出血控制后、急性脑卒中、急性心力衰竭、呼吸衰竭缓解后等;患者转运过程中存在输液、留置管路、氧气吸入、心电监护或者夹板固定等治疗手段,安排一级护士转运,参考携带氧气袋、除颤器等医疗用物。
转运三级为病情较轻患者,级别标准为MEWS评分3~4分;患者转运过程中存在输液、留置管路、氧气吸入等多项治疗手段,安排辅助岗护士转运,参考携带物品氧气袋等。
转运四级为病情轻患者,级别标准为MEWS评分0~2分;无治疗手段;患者转运过程中仅存在输液等治疗手段,安排实习护生转运,参考携带物品依据患者实情而定。
1.2.3 培训医护人员正确使用标准化沟通模式
1.2.3.1 第一阶段,2016年1月至2月科室内由护士长及责任组长组成培训小组,对护理人员标准化沟通培训项目进行策划、实施及考核评价。培训为每周四培训1次,连续培训1个月,保证每名科室内成员至少参加1次。培训内容包括:急诊分级标准、标准化沟通模式的含义、急诊转运患者使用标准化沟通模式的原因、内容及意义、标准化转运交接表的使用方法等。考核方法在科室内进行模拟临床填写交接表与交流,准确率在99%以上合格。
1.2.3.2 第二阶段,2016年3月至6月培训,采用分级培训方式,根据院内护士考核等级(三级护士、二级护士、一级护士、助理护士、实习护生)由责任组长进行区别培训,除培训内容外,额外突出护士对相应等级患者的识别能力与相关抢救措施执行能力的培训。培训结束后,进行模拟训练、笔试考核等,考核合格后上岗。并且在实施前对医生进行一次培训,告知其ISBAR标准化沟通内容及配合事项并取得认可,保证了模式在临床应用中的约束力。
1.2.3.3 第三阶段,2016年7月至9月进行转运目标科室人员培训,内容及周期同第一阶段,无考核,保证目标科室培训覆盖率,并在培训过程中根据临时反应力与接受能力确定一名目标科室重点培训人,用于对目标科室培训期间调动人员进行培训。
1.2.3.4 质量控制,此模式自2016年10月1日进行全院使用,每月1日科室内护士长进行表格回收与填写内容审核。3个月后整理审核中集中过失,进行表格调整与相关人员培训。2017年1月调整格式(重点部位描红与字号加大);2月至4月同之前步骤,回收审核,无填写错误;5至6月随机跟随转运全过程,跟随比例达50%以上,未发现交接错误。而后每月1日定期回收表格进行内容审核。
1.3 评价指标 对比两组转运意外发生率(患者在就诊过程中,自发、突发的低级别跨级至高级别,并且对其造成不可逆性伤害、管路脱出、物品遗失的发生率)转运耗时及交接耗时等相关指标。目标科室医护满意度,在每次转运结束后由患者转接方主管医生或主管护士使用满意度评价器对当次转运进行评价。评价器结果分为非常满意、满意、不满意。满意率计算方法为非常满意和满意所占总评价的百分比。
1.4 统计学方法 用SPSS 17.0对数据进行分析,采用频数、均数、率进行统计描述,计量资料采用t检验,计数资料采用χ2检验,显著性水平a=0.05。
2 结果
2.1 两组患者转运指标比较 观察组中转运意外发生数低于对照组,差异有统计学意义(P<0.05);观察组交接耗时短于对照组,差异有统计学意义(P<0.05)(表3)。
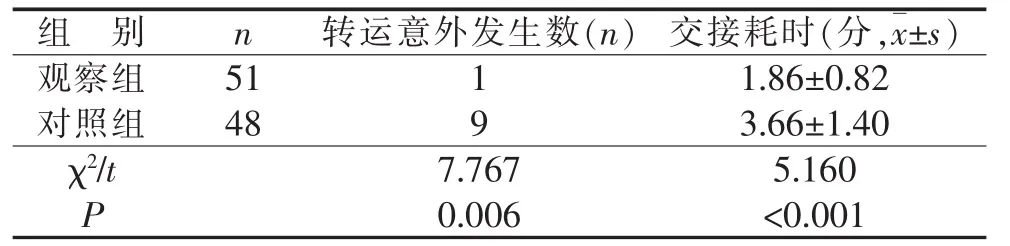
表3 干预前后患者转运指标比较
2.2 医护满意率比较 实施标准化沟通模式前后医护对交接工作满意率分别为62.50%和96.07%,差异有统计学意义(P<0.05)(表 4)。
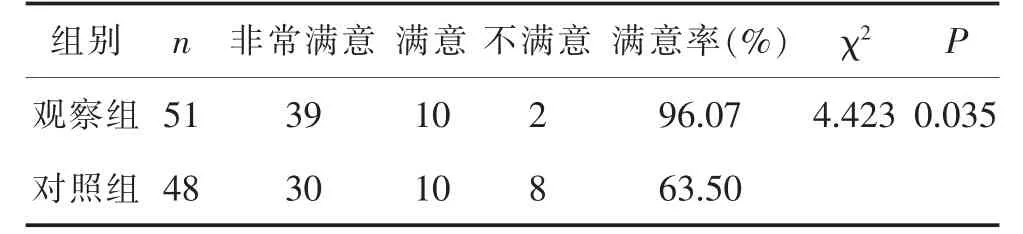
表4 改进前后医护满意率比较
3 讨论
3.1 标准化沟通模式降低意外发生率 急诊患者多,环境嘈杂,工作节奏快,患者急诊救治告一段落后转运至各病房是急诊工作中非常重要的环节,不同科室间患者的交接受到多种因素的影响,是一个复杂的过程,具有潜在的危险性,特别是急诊患者的交接涉及多学科的沟通,容易丢失重要信息[4]。传统交接采用口头交接,而口头交接由于现场环境及护士个体差异影响,易出现交接内容遗漏,而导致交接不全面,重点不明确,进而导致转运意外发生率高,造成直接或间接的患者损失,影响患者转运安全。另外交接患者病情方面,仅依据医生手写病历簿,护士在交接前对病历簿关注度不足,交接时识别度不足,导致患者交接时重点不突出。而此表涵盖了患者现况、治疗手段、诊疗建议、患者意向等项目,且均有转运护士填写,使其可以全面了解患者病情,在转运过程中有重点的观察病情,在交接过程中有指导的交接病情,进而达到患者从急诊到病房的无缝衔接。表3结果显示,ISBAR模式的实施,降低了患者转运意外的发生率,提高了患者的就医安全性。
3.2 标准化沟通模式提高工作效率 改善护理质量由于护士文化背景、工作年限、表述能力等个体差异,容易导致不同护士之间沟通障碍。标准化沟通可有效提高交接质量,减少或者消除交接过程中安全隐患的发生。国际医疗卫生机构联合会 (The Joint Commission on Accreditation of Healthcare Organizations,JCAHO)也在患者安全目标中明确指出,需要执行标准化的“交接沟通”事项来提高有效交流[5]。此次改革后,表3结果显示,ISABR交接模式比传统模式一定程度上缩短了交接耗时。主要原因如下:①表格多采用勾选方式填写,书写简单便捷,并没有加大护士工作量;②使交接过程条理分明,有迹可循,减少传统口头交接的回忆时间或翻看病例的时间。
3.3 标准化沟通模式提高医护满意率,促进急诊管理 结果显示,使用ISBAR转运交接表后,医护满意率得到明显提高,交接双方认为此表简单实用,可操作性强,提高工作效率但并没有加大工作量。同时能够快速帮助转接方了解患者病情,克服了原来口头交接的随意性、盲目性和重复性,使护理工作环环相扣。并且交接后,双方签字确认,也减少了因交接不清而导致的责任推诿。同时通过对患者的病情评估及ISBAR的学习也可引导科室内年轻护士主动学习能力,引导他们逐项收集分析患者信息,使该表格在普及的过程中起到良好的管理效力。
4 小结
ISBAR标准化沟通转运交接模式在实践中不断调整,并逐步走向成熟。优化了交接流程,使交接信息更加精准、及时,提高了护士沟通能力和思维能力,使交接过程更加流畅。综上所述,ISBAR标准化沟通模式在急诊转运患者交接中应用良好,值得进一步推广。

