北京市某儿童专科医院医务人员食源性疾病知识知晓情况
何欣 吴洋洋 孟玲慧 张宝元 马晓晨
食源性疾病是指通过摄食进入人体的各种致病因子引起的、通常具有感染性或中毒性的一类疾病[1]。WHO 估计全球每年有 6 亿人罹患食源性疾病,死亡42 万人,患者大多来自发展中国家,且40% 的患者为5岁及以下儿童[2]。2008年发生的“三聚氰胺事件”导致29 400名婴幼儿发病,5 000例患儿住院,6例死亡[3]。儿童特别是5岁以下婴幼儿是食源性疾病的易感人群,儿童专科医院做好食源性疾病监测对预防和控制食源性疾病有重要意义。首都儿科研究所附属儿童医院是北京市食源性疾病监测医院,为了解儿童专科医院医务人员食源性疾病的知识水平,为今后开展食源性疾病监测培训、提高监测质量提供科学依据,于2017年2-3月开展了食源性疾病知识知晓情况调查,现将结果报道如下。
1 资料与方法
1.1调查对象 采用单纯随机抽样方法从全院开展食源性疾病监测科室的医务人员(1 415名)中抽取部分医务人员作为调查对象。开展食源性疾病监测的科室涉及临床科室、医技及管理科室,包括急诊科、感染科、新生儿科、神经内科、NICU、肾内科、消化内科、呼吸内科、检验科、超声科、放射科、疾控处。
1.2样本量 标本量估算采用n=Za/22(1-p)/ε2p计算。根据参考文献[4],估计食源疾病知识最低知晓率为30%,允许误差为15%,在95%置信水平,最少400人。考虑可能10%的失访率,最终确定样本量为450人。
1.3调查方法 采用自填式问卷调查方法,通过查阅文献和专家咨询设计调查问卷[4-8],问卷内容包括调查对象的基本情况、食源性疾病的基本概念、临床表现、高危食品等共16题。问卷设计好后在部分科室进行预调查,进一步完善调查调查问卷。
1.4质量控制 统一制定调查方案,并对调查人员开展培训。调查现场专人负责调查问卷的收集与复核,如有漏项、多选均视为无效问卷。采用 EpiData 3.1软件建立数据库,并采用平行双录入。
1.5统计学方法 所有统计学分析均采用SPSS 19.0软件。采用构成比对调查对象一般情况进行统计描述;食源性疾病知识知晓率的比较、不同人口学特征知晓率的比较均采用χ2检验;对食源性疾病知识知晓率的影响因素采用多因素 Logistic 回归分析,以α=0.05 为检验水准。
1.6知晓率的计算 总知晓率=被正确回答知识点的数量/(调查人数×总题数)×100%单一知识知晓率=正确回答某一知识点的人数/调查人数×100%,全部知晓率=正确回答全部知识点的人数/调查人数×100%。在16道食源性疾病知识中以知晓 10道及以上则为知晓。
2 结果
2.1基本情况 此次调查共发放问卷450份,其中有效问卷449份。调查对象的基本情况包括性别、年龄、工作年限、文化程度和科室(表1)。重点科室包括感染科、急诊科、消化内科、检验科、疾控处,非重点科室包括呼吸内科、肾内科、神经内科、NICU、新生儿科、放射科、超声科、泌尿外科。
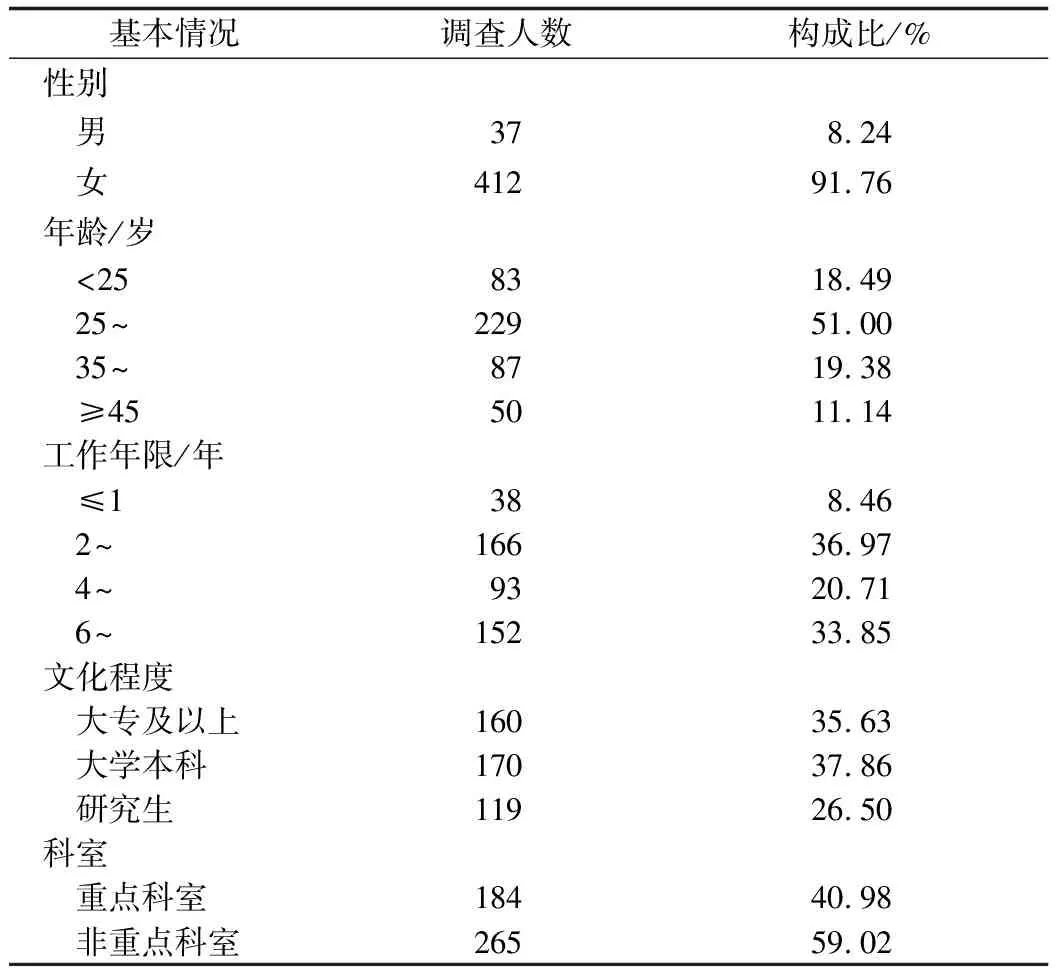
表1 调查对象基本情况(n=449)
2.2食源性疾病知识知晓情况 449名医务人员对食源性疾病知识总知晓率为47.49%(3 412/7 184);全部知晓率为 2.23%(1/449);知道食源性疾病的危害不仅局限在消化系统的人数最多,占91.09%(409/449);知道引起沙门菌病的高危食品的人数最少,占11.80%(53/449), 食源性疾病各知识点的知晓率差异具有统计学意义,(χ2=1 890,P<0.001,表 2)。
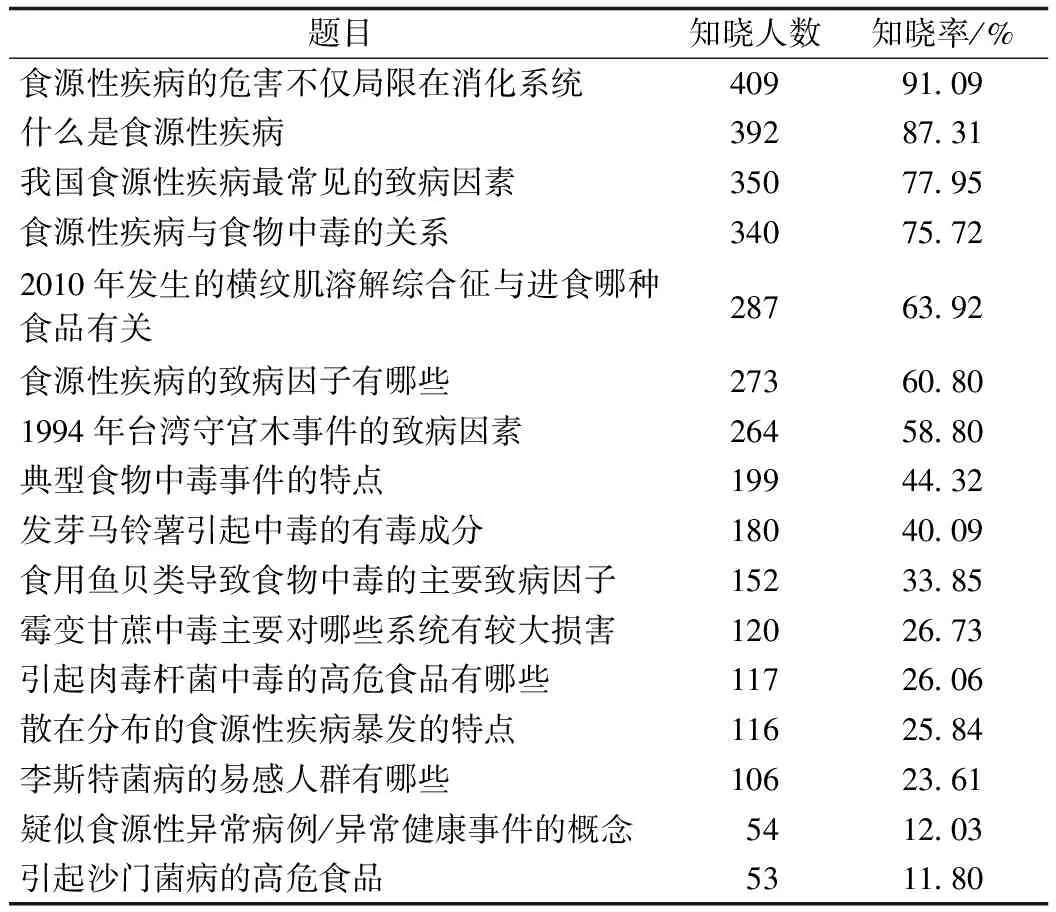
表2 医务人员对食源性疾病知识知晓情况(n=449)
2.3不同人口学特征知晓率比较 不同性别调查对象食源性疾病知晓率差异无统计学意义;不同年龄调查对象知晓率不同,35~45岁组医务人员知晓最高,为39.08%;不同工作年限医务人员知晓率差别有统计学意义(χ2=12.98,P<0.05),6年及以上工作时间者知晓率最高;研究生学历者食源性疾病知识的知晓率最高,为34.45%。重点科室医务人员食源性疾病知识的知晓率显著高于非重点科室(表3)。
2.4多因素 Logistic 回归分析 将单因素分析中有显著性的工作时间、文化程度、科室为自变量对食源性疾病知识知晓率的影响因素做 Logistic 回归分析(变量赋值为:因变量:知晓=1,不知晓=0;年龄:<25=0,25~35岁=1,35 ~45岁=2,≥45岁=3;工作时间≤1年=0,2~3年=1,4~5年=2,≥6年=3;文化程度:大专=0,大学本科=1,研究生=3;科室:重点科室=0,非重点科室=1),结果显示,工作年限和科室是食源性疾病知识知晓率的影响因素(表4)。
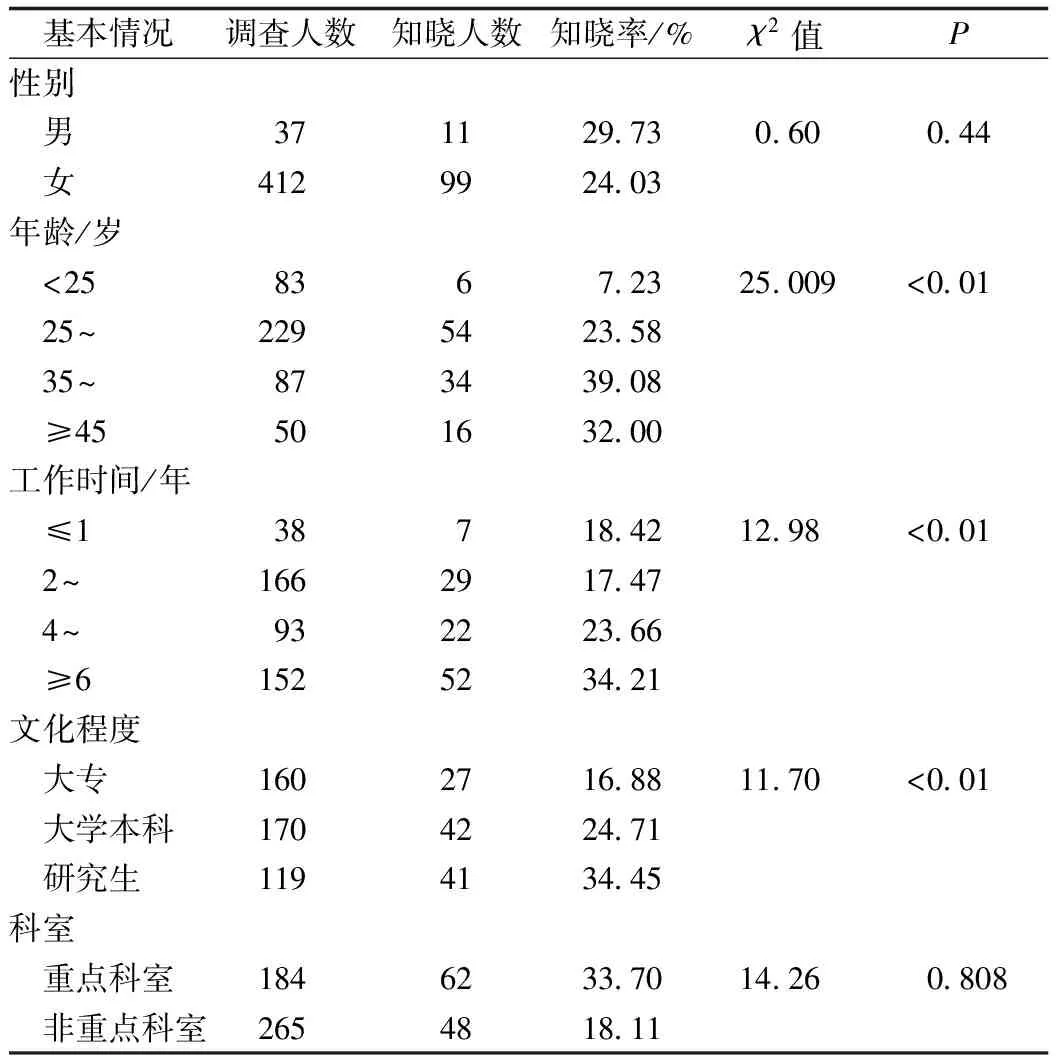
表3 不同特征医务人员食源性疾病知识知晓率比较(n=449)
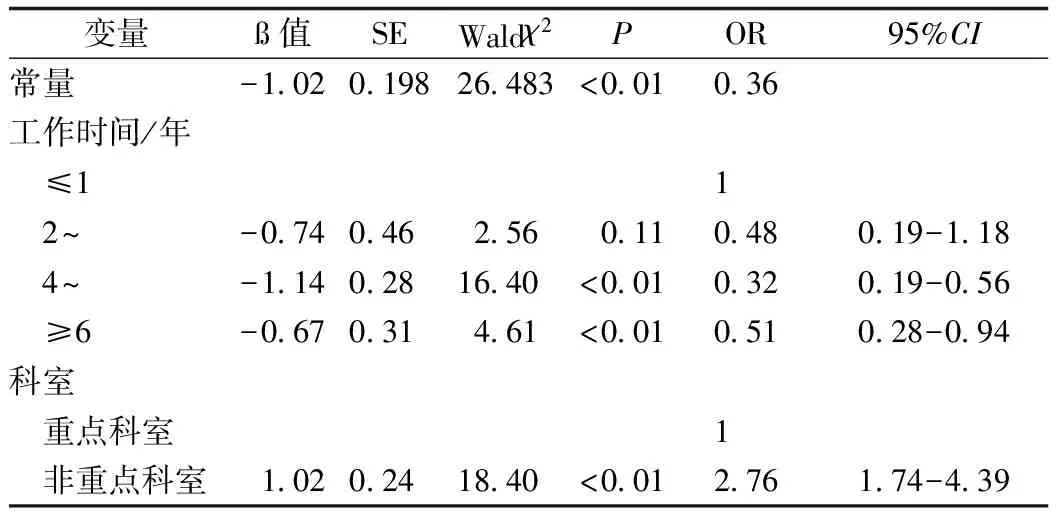
表 4 食源性疾病知识知晓率影响因素的 Logistic 回归分析
3 讨论
3.1调查发现,北京市某儿童专科医院449 名医务人员食源性疾病知识总知晓率低于马晓晨等[5]报道的北京市6家哨点医院。医务人员对食源性疾病基本概念(“食源性疾病的危害不仅局限在消化系统”、“什么是食源性疾病”)的知晓率高于宋晓昀等[4]对大连市26所医疗机构的调查结果。对消化系统以外症状为主的食源性疾病,如李斯特菌病、霉变甘蔗中毒、肉毒毒素中毒的相关知识知晓率低于30%,对全部知识的知晓率更低,仅为 2.23%。说明近几年针对医护人员的食源性疾病监测培训取得了一定效果,但培训深度不够、培训内容针对性不强。今后应结合儿童专科医院诊疗特点加强相关知识培训。临床医生日常诊疗工作繁重、工作时间不固定,除采取集中授课外,应采取更加灵活多样的方式,如微信公众号、微课程,开展食源性疾病病例讨论、组织学术活动等。
3.2调查发现,不同年龄、工作年限、文化程度和科室调查对象对食源性疾病知识的知晓情况不同。35~45岁、工作年限≥6年、研究生学历及重点科室医务人员食源性疾病知识知晓率相对较高。这说明工作环境和受教育程度可以正向影响医务人员知识知晓情况。多因素分析发现,工作年限是食源性疾病知识知晓率的影响因素,表现为工作时间越长,食源性疾病知识知晓率越高,该结果与卢玲玲等[6]对广东省医务人员的调查结果有所不同。说明食源性疾病相对复杂,增加工作时间,积累临床经验,有助于食源性疾病知识的积累和食源性疾病的识别。此外,医院人员所在科室也是影响知晓率的重要因素。大部分感染性和中毒性食源性疾病病人到感染科、消化内科、急诊科等科室就诊几率大,这些科室接触到食源性疾病患者机会越多、对食源性疾病有直观的认识,食源性疾病知晓率越高,这与李佳凡等[7]的调查结果一致。值得注意的是,除了常见的食源性疾病以外,还有一些食源性疾病可导致严重的并发症。例如,李斯特菌病可导致孕妇死胎、流产以及新生儿感染[8]。2008年“三聚氰胺事件”的患儿以泌尿系统结石为主要临床表现[9]。因此,除重点科室外,食源性疾病患者还可能到其他科室就诊,对于日常工作中接触食源性疾病少、知晓率较低的非重点科室,可采用典型案例讨论的形式,加深医务人员对食源性疾病的认识和重视程度。
3.3陈志等[10]研究显示,加强食源性疾病相关知识的宣贯有助于医务人员改善对食源性疾病警觉态度,而有助于改善监测漏报行为。因此,结合科室、学历、工作年限等显著影响医务人员知晓率的因素,对儿童专科医院医务人员进行全面且有针对性的食源性疾病培训十分必要。

