继发于甲状旁腺功能亢进的严重骨骼病理损害
卢帅 查晔军 公茂琪 陈辰 孙伟桐 花克涵 杨豪 蒋协远
原发性甲状旁腺功能亢进症(primary hyperparathroidism,PHPT)是由于甲状旁腺本身的病变(包括甲状旁腺腺瘤,增生或癌变等)导致甲状旁腺素(PTH)合成和分泌增多,引起钙、磷和骨代谢紊乱的一种全身性疾病。国内发病率随年龄增加而增加,发病率约为1/1 000[1]。国外男性发病率为1/500,女性为1/2 000[2]。随着检测方法增加,发病率有增加趋势。临床表现主要为骨吸收增加的骨骼病变,尿钙排泄过多的泌尿系统结石,高钙低磷血症。我国目前PHPT以骨型和肾型多见。其中骨型PHPT患者PTH明显增高,通过胃肠道、肾及骨骼系统的影响,导致成骨、破骨活动增加,骨转换率明显提高,其中以破骨为主,导致多种骨质破坏[3]。骨科就诊时表现多种多样,难以鉴别。本研究回顾分析近期收治的PHPT患者的病例资料,对其所致的严重骨病理损害状况进行分析。
资料与方法
一、资料
2015年1月至2018年1月北京积水潭医院以复杂骨病理损害为首诊的PHPT患者21例。(1)纳入标准:实验室检测血清PTH升高;临床表现以骨病理损害为主;影像学显示骨质异常。(2)排除标准:术后病理证实甲状旁腺组织未见异常;无症状型甲状旁腺功能亢进;影像学未见骨质破坏。
患者均为骨科系统科室首诊,患者病情复杂均就诊于2个及以上不同科室。男13例,女8例。年龄(35.27±14.47)(15~57)岁。
二、方法
评估生化指标:血清Ca,P,碱性磷酸酶(ALP),PTH等;相关影像学检查:骨骼X线检查,CT,核素骨扫描,颈部CT,颈部B超等。此外,对于行甲状旁腺切除的11例患者,汇总术前术后血Ca、P、ALP、PTH等生化指标、术后甲状旁腺病理结果;11例骨肿瘤患者汇总病理活检结果。
三、统计学处理
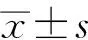
结 果
21例中12例出现不同部位骨痛表现。19例患者出现严重骨质疏松。骨折14例,大多为轻微暴力导致,其中5例为多处骨折,反复骨折。骨骼畸形4例,1例膝外翻畸形,2例多处长骨畸形,1例多处不规则畸形。11例骨肿瘤患者中,7例并发病理性骨折,患者骨骼系统表现多种多样。患者多为骨骼系统严重多发损害,可表现为骨质疏松、骨痛、骨折、骨骼畸形等某个或多个骨病理损害形式。
1.实验室检查:血Ca 4例正常,17例平均升高3.02(1.97~4.15)mmol/L。血P 8例正常,13例平均降低0.78(0.44~1.73)mmol/L 。血ALP 5例正常,16例平均升高549.40(53~2 254)IU/L。血PTH 21例平均升高1 185(95.8~5 000)ng/L。
11例患者行甲状旁腺切除术,其血Ca、P、ALP、PTH平均值检查结果,患者术前血Ca、PTH、ALP均明显升高,血P低于正常值[(3.29±0.45)mmol/L、(0.65±0.15)mmol/L、(723.90±645.60)IU/L、(1 745.3±1 223.4)ng/L]。9例患者术后第1天血Ca即恢复正常,较术前明显降低,8例血P较术前升高,9例ALP恢复正常;9例PTH恢复正常,较术前明显降低[(2.28±0.32)mmol/L、(98±0.34)mmol/L、(213.7±134.8)IU/L、(64.0±61.7)ng/L](均P<0.05)。
2.影像学表现:7例行核素骨扫描,均为典型骨转换增加为特征的代谢性骨病表现,出现不同部位核素聚集现象,代谢指数评分≥5分[4]。其中颅骨及下颌骨、胸骨、肋骨、肱骨较为常见。X线片表现多种多样,以多发骨质破坏为主。19例出现骨质疏松,皮质下骨吸收,主要位于指骨、颅骨、肱骨、股骨等部位。
14例出现骨皮质不连续,多处骨折,主要位于股骨、肱骨、脊柱、骨盆、髌骨等。其中1例为术后2年骨折不愈合。6例出现膨胀性骨质破坏,皮质间断不连续,未见骨膜反应,分别位于股骨、外踝、指骨、肱骨、腰椎等处。5例出现溶骨性破坏,分别位于股骨、颅骨、髂骨等处。4例出现骨畸形,四肢长骨弯曲畸形,膝外翻畸形,手部畸形等(图1~5)。
3.病理检查:21例患者中,11例疑似骨肿瘤患者均行活检。3例为纤维囊性骨炎,4例为动脉瘤样变,4例为不典型病理表现,如反应性新生骨和纤维组织混杂,部分纤维内有多量多核细胞聚集,丰富的微血管,无典型囊壁组织等,可排除恶性可能。
图1股骨干病理性骨折图2桡骨远端囊性变图3胫腓骨骨质疏松,骨皮质变薄图4颅骨密度减低,见斑片状低密度影图5双侧髂骨、股骨多发骨折破坏
讨 论
PHPT是由甲状旁腺自身病变,如甲状旁腺增生、甲状旁腺腺瘤、甲状旁腺癌等导致PTH异常升高引发的疾病,可通过手术治愈。其可分为有症状型和无症状型两类。欧美等国的多数患者系无症状型,此种类型无骨痛、骨骼系统病变等特异表现,常常因在健康检查发现血钙增高,进一步检查而确诊。本研究以症状型PHPT为常见,可出现消化系统、泌尿系统、神经肌肉系统、骨骼系统等多个系统临床表现[5]。
症状型PHPT可分为3型。肾型PHPT:以肾病为首发症状,常为肾结石、输尿管结石、慢性肾功能不全等表现。常为泌尿系统疾病就诊时意外发现。骨型PHPT:在3型中最为多见,以骨病理损伤表现为主,常有骨痛主诉。骨骼系统表现多种多样,病程越长,骨病理损伤越为严重[6]。严重影响患者健康和生活质量。混合型PHPT:兼有上述两型特点,表现为骨骼改变和肾功能疾患,还可出现消化性溃疡、腹痛、精神症状等表现。
本组病例主要分析PHPT导致的严重骨骼系统损伤。其主要原因为PHPT导致机体产生过多PTH。PTH主要通过其靶器官骨骼和肾发挥作用,其异常变化导致骨矿代谢速率异常引起骨量变化[7]。引起骨病类型主要取决于激素在血液循环中的水平,增长速率及持续时间等因素[8]。PTH直接作用于骨骼系统,引起破骨细胞活跃度增加,最终导致严重骨骼损伤。
本研究患者PTH均明显升高,为正常上限的78倍,加之病程长导致多发严重骨病损。骨痛、骨骼畸形、多发病理骨折、纤维性骨炎等中晚期病理损害均可见到。国外PHPT诱发骨质破坏仅占临床患者的5%~15%[9]。本组患者中,90%患者通过双能X线吸收测定法检查发现中、重度骨密度降低,平均年龄仅为35.3岁。本组病例的骨质问题多出现于骨生长板闭合后的成年人群,可与发生于骨生长板未闭合青春期前的骨质软化即佝偻病相鉴别。佝偻病常发生于儿童时期,且血清钙离子一般正常或者偏低,与本组病例血清钙离子明显升高不一致。本组病例中,中、重度骨密度降低现象出现在中年人群体,与正常骨质流失导致的骨密度降低多发病于老年人群体不相符。故应警惕青中年骨密度明显降低患者罹患PHPT可能性。19%患者出现骨骼畸形,病程最长为10年,行截骨矫形手术。长期甲状旁腺功能亢进使骨骼多发损害严重变形,给患者带来痛苦[10]。52%患者就诊于骨肿瘤科,行穿刺或手术活检,为纤维囊性骨炎、动脉瘤样变等良性病变。后发现PHPT,为其导致骨病理损害。部分患者曾就诊于其他医院,仅根据影像学资料高度怀疑恶性肿瘤,建议行手术治疗,骨科医生应警惕此类疾病,勿为单纯影像学资料所欺骗。67%患者出现骨折表现,单处骨折、多发骨折、反复骨折、骨折不愈合均可出现。脊柱、肱骨均为好发部位[11]。本组病例中多为轻度外伤诱发骨折,其中1例患者10年间出现肱骨、腕骨、股骨3处骨折。本次就诊时术前检查发现PHPT,于普通外科切除甲状旁腺,后未发生骨折。骨折患者就诊时,对本病缺乏了解的医生极易忽略,仅为其单纯骨科手术,未解除诱发骨骼病变根本原因,治标未治本。
影像学表现亦是诊断本病的有力提示,但早期无明显改变,丢失钙质30%~50%时才出现异常[12]。骨吸收以骨膜下吸收最具特征性,出现率可达72%,是诊断本病可靠征象[13-14]。本组患者中90%患者影像学表现为中、重度骨质疏松;有文献报道PHPT早期影像学唯一表现为弥漫性骨质疏松[15]。33%患者行核素骨扫描,异常聚集于骨组织,出现“黑颅征”、“串珠征”等特殊表现。28%患者X线表现为膨胀性骨质破坏,皂泡样改变,皮质断裂不连续。见于股骨近端、外踝等部位。23%患者出现溶骨性影像学表现,多发类圆形低密度影。此类与骨肿瘤X线表现易于混淆,如骨科医生对本病了解不足,仅凭影像学资料或者个人经验,极易导致错误判断,延误病情。
本组患者中,81%血Ca升高,100%PTH升高,76%ALP升高,60%血P降低。结合本组病例可以认为,血Ca,ALP,PTH明显升高,对本病具有较高的参考价值。吴全等[16]报道:73 例PHPT 症患者中,80.8%的患者血Ca水平升高,PTH均升高,结果相似,可作为较为灵敏的实验室指标。血Ca和ALP为门诊及入院常规检查项目,在发现升高后,应高度怀疑本病,行PTH测定等相关检测,进一步确诊。
11例患者发现甲状旁腺功能亢进后,由骨科系统转入普通外科,行甲状旁腺切除手术。术后80%患者血Ca、ALP、PTH恢复至正常水平,72%患者血P恢复正常。如前所述,PTH恢复正常对于抑制和延缓骨病发展至关重要。因此,一旦确诊应立即手术切除甲状旁腺。切除甲状旁腺后,骨骼系统恢复逐渐开始。有文献报道,手术后6个月或1年,腰椎,股骨等处骨密度明显增加[17-18]。即使在不补钙的情况下此现象亦可存在[19]。在骨病理损害和PTH处理的先后顺序方面,仍有争议。有报道合并病理骨折时,骨折手术和甲状旁腺切除可同时进行,也可分开进行[20]。本组病例,PTH均合并严重复杂骨骼病损,导致这一严重后果的重要原因便是PTH明显升高且长期作用。因此,一旦发现甲状旁腺功能亢进,应积极明确病因并及时给予合适的治疗。
PHPT发病率低,认识不足极易误诊[21-22]。误诊可导致骨骼损害进一步加重,进入中晚期便出现纤维囊性骨炎、反复骨折、骨骼畸形等严重骨病理损害表现[23-24]。因此,骨科医生应加深对本病认知,面对复杂严重骨病理损害时考虑本病的可能性。通过血Ca、PTH、ALP结果加以验证。一旦确诊,及时行甲状旁腺手术。术后骨痛等症状可明显好转[25],同时抑制或逆转骨病理损害,为患者精神、身体、经济带来巨大裨益。由于发病率低,本组病例相对较少,需要进一步扩大样本量和持续随访。

