窄带成像放大内镜在胃平坦凹陷型病变中的误诊分析*
张印 徐显林 罗芳 谭智华 刘翠青
(广东省惠阳三和医院消化内科 惠阳516211)
胃癌是消化道最常见的恶性肿瘤之一,预后效果与临床分期密切相关,早期胃癌是指癌症的浸润程度局限于黏膜内(M)或黏膜下层(SM)的胃癌[1]。我国是胃癌的高发国家之一,近年来,随着窄带成像放大内镜(NBI-ME)在国内的广泛应用,运用窄带成像放大内镜对可疑患者行胃镜下早期胃癌筛查,提升了我国早期胃癌的检出率,降低了胃癌的死亡率,提高了患者的生存率[2]。然而,在实际检验过程中,有窄带成像放大内镜诊断病灶类型与活检病理不一致的情况出现,对此本研究分析了165例窄带成像放大内镜下诊断为平坦凹陷型病灶患者的临床资料,并与活检病理结果进行了比较,以了解导致误诊发生的因素。现报道如下:
1 资料与方法
1.1 临床资料 选取2016年11月~2018年4月在我院消化内镜中心胃镜下诊断为平坦凹陷型病灶的165例(230个病灶数)患者作为研究对象,包括男92例(119个病灶数),女73例(111个病灶数);年龄 18~76岁,平均(51.56±4.93)岁,均伴有上腹部疼痛、嗳气、反酸、腹胀等症状,病史反复3年以上。胃镜诊断病灶数共230个;病理检验病灶类型结果显示,恶性病变即早期胃癌病灶29个,良性病变病灶共201个;慢性炎症138个,炎症伴肠上皮化生35个,炎症伴不典型增生28个。
1.2 纳入与排除标准 纳入标准:患者因上腹部疼痛、嗳气、反酸、腹胀等症状入院并经消胃镜诊断为平坦凹陷型病灶;年龄>18岁;临床资料齐全;经医院伦理委员会批准,患者及家属了解并知情。排除标准:不能耐受内镜检查者;严重凝血功能不全、静脉曲张、活动性出血,未取活检者;患有严重心肺疾病,有明显呼吸系统疾病的患者。
1.3 窄带成像放大内镜下胃平坦凹陷型病变诊断标准 诊断标准采日本八尾建史教授制定的标准[3]:(1)病灶有明确的分界线(DL);(2)NBI放大发现微血管(MV)扩张、变形等;(3)NBI放大发现黏膜表面微形态胃小凹等缺失、减少。符合第(1)(2)(3)中的一项,即可诊断为胃癌。
1.4 观察指标 统计所有患者的基本资料,包括年龄、基础疾病和操作医生等资料。
1.5 统计学处理 数据处理采用SPSS20.0统计学软件,计数资料以%表示,行χ2检验,多因素分析采用Logisitic回归分析。以P<0.05为差异有统计学意义。
2 结果
2.1 窄带成像放大内镜诊断结果与病理结果比较以病理诊断为金标准,窄带成像放大内镜诊断中,34例早期胃癌病灶中22例病理结果为阳性,误诊为早期胃癌情况的良性病灶类型有:慢性炎症3例,症伴肠上皮化生5例,炎症伴不典型增生4例;196例镜检结果为良性的病灶中:7例病理结果为阳性,7例早期胃癌病灶漏诊为其他良性病灶类型中,慢性炎症1例,症伴肠上皮化生3例,炎症伴不典型增生3例;窄带成像放大内镜的诊断准确率为91.74%,灵敏度为75.86%,特异度为94.02%,误诊率为5.97%,漏诊率24.14%。见表1。
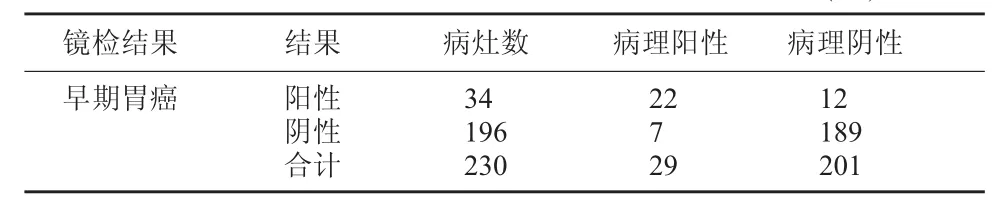
表1 窄带成像放大内镜诊断早期胃癌与病理结果比较(个)
2.2 影响窄带成像放大内镜在胃平坦凹陷型病变中误诊单因素分析 不同年龄和性别的患者误诊率比较无统计学差异,P>0.05;内镜医师操作的熟练程度较低或无早期胃癌规范化培训、患者萎缩性胃炎伴灶性萎缩和伴幽门螺旋杆菌感染引起的误诊率高于其他患者,差异有统计学意义,P<0.05。见表2。
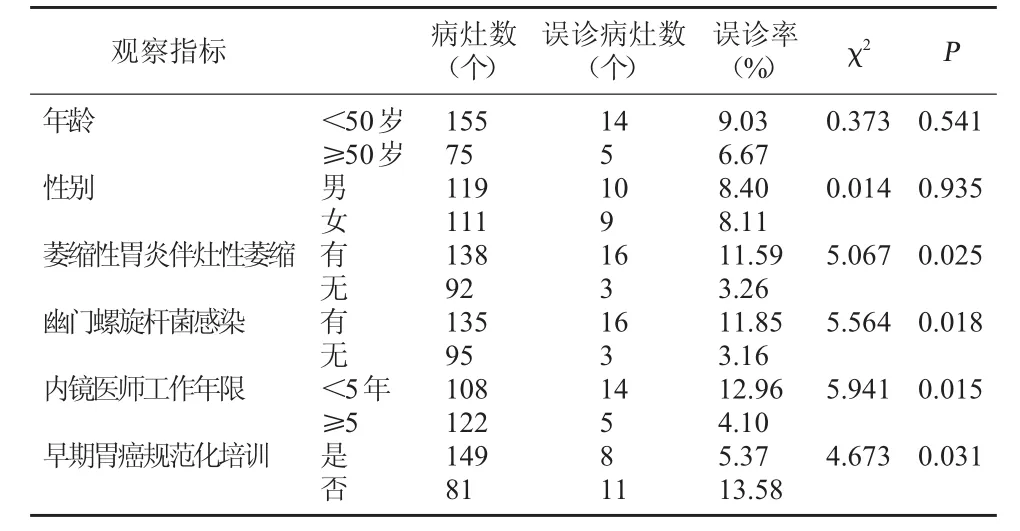
表2 窄带成像放大内镜误诊单因素分析
2.3 窄带成像放大内镜误诊多因素Logisitic回归分析 将上述因素中差异有统计学意义项纳入多因素Logistic回归模型中,并进行赋值:萎缩性胃炎伴灶性萎缩(无=0,有=1)、幽门螺旋杆菌感染(无=0,有 =1)、内镜医师工作年限(≥5=0,<5=1)、早期胃癌规范化培训(有=0,无=1),Logisitic回归分析显示萎缩性胃炎伴灶性萎缩、幽门螺旋杆菌感染、内镜医师工作年限和早期胃癌规范化培训是影响窄带成像放大内镜误诊的因素。见表3。
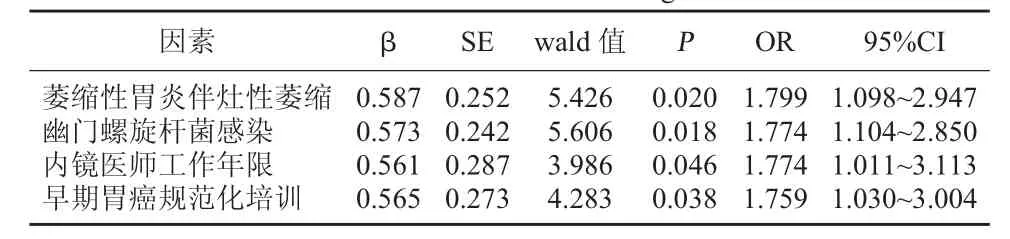
表3 窄带成像放大内镜误诊多因素Logisitic回归分析
3 讨论
我国是胃癌的高发国家之一,胃癌的死亡率占我国恶性肿瘤死亡率的第2位,胃癌的年生存率不足20%,早期胃癌的5年生存率达到90%以上[4]。NBI是一种新兴的内镜成像技术,操作简单,可以清晰地显示病变轮廓、黏膜的腺管开口形态和浅表毛细血管结构形态,在发现平坦型病变或微小病变、精确显示腺体形态、准确显示黏膜血管及准确指导活检等方面具有显著的临床优势,准确性和特异性均较高,明显优于普通内镜,可提高早期胃癌检出率[5]。
本研究对胃镜下诊断为平坦凹陷型病灶的约165例患者资料进行了分析,发现NBI诊断胃癌的准确率为91.74%,误诊率为5.97%,漏诊率为24.14%,准确率略高于于航等[6]报道的89.67%,可能与纳入研究对象的例数有关。汤瑜等[7]研究表明,患者伴萎缩性胃炎、伴灶性萎缩和幽门螺旋杆菌感染会影响NBI镜检结果的准确性,本研究将上述两因素纳入Logisitic回归分析发现萎缩性胃炎伴灶性萎缩和幽门螺旋杆菌感染是NBI误诊因素,与其研究结果一致。萎缩性胃炎伴灶性萎缩是指胃的固有腺体数目减少甚至消失,常伴有广泛的肠上皮化生和异型增生,为胃癌的癌前病变,病灶较小,形态上较难区分,导致误诊[8]。幽门螺旋杆菌感染患者胃小凹稀疏、粗大、开口扩张发红,细菌有害因子及其所引起的免疫反应使原本清晰规则的集合小静脉发生结构变化,血管密度及血管口径减少或缩小,从而变得模糊、紊乱甚至消失,对正常的窄带成像放大内镜检测造成干扰,造成误诊[9]。另外,Logisitic回归分析结果显示,内镜医师工作年限和早期胃癌规范化培训也是引起窄带成像放大内镜误诊的因素,工作年限较长且经过早期胃癌规范化培训的内镜医师操作较为纯熟,经验较为丰富,能从镜检形态上准确区分早期胃癌病灶与其他良性病灶的差异,造成误诊的可能性较低。
为减少临床上误诊与漏诊情况的发生率,内镜医师应熟练掌握窄带成像放大内镜检测原理与检测方法,针对萎缩性胃炎伴灶性萎缩者应重点关注患者微血管形态及黏膜表面微形态,准确识别疾病的特征和表现。针对幽门螺旋杆菌感染,应了解患者有无基础疾病及排查各细菌感染,密切关注患者的疾病状态。同时,应定期对内镜医师进行正规专业化的培训,提高自身专业技能,熟练掌握操作技巧,提高诊断水平,制定严格的考核制度,定期组织医护人员学习,并分析讨论,进行检测相关操作和结果交流。
综上所述,影响窄带成像放大内镜误诊发生的因素较多,其中萎缩性胃炎伴灶性萎缩、幽门螺旋杆菌感染、内镜医师工作年限和早期胃癌规范化培训为独立影响因素。因此,临床相关人员应结合自身专业知识,提高专业水平和检测质量。

