PFNA与DHS内固定治疗老年股骨粗隆间骨折的对比研究
笪晓伟 李启中 郭海欧
广东省肇庆市高要区人民医院骨科,广东肇庆 526040
随着中国人均寿命延长,老年性股骨粗隆间骨折患者越来越多。股骨粗隆间骨折多见老年人,因老年人骨质疏松,跌倒时下肢突然扭转或急剧过度外展或内收,或外力直接冲击大粗隆即可发生骨折,由于粗隆部血运丰富,骨折后极少不愈合,以往治疗方法是绝对卧床行骨牵引保守治疗,保守治疗容易引起髋内翻、全身肌肉萎缩、坠积性肺炎、多发性压疮、患肢深静脉血栓等并发症,伤残率及死亡率较高,占15%~20%[1]。目前,临床上多主张手术治疗[2],常用的内固定方式分为髓外和髓内两种。本研究回顾性分析2013年7月~2016年7月我科收治的80例老年股骨粗隆间骨折患者的临床资料,分别采用微创股骨近端防旋髓内钉(proximal femoral nail anti-rotation,PFNA)和动力髋螺钉(dynamic hip screw,DHS)内固定治疗,现报道如下。
1 资料与方法
1.1 一般资料
本组患者80例,入院时间在2013年7月~2016年7月,依据治疗方式的不同分为两组,其中PFNA组:男22例,女20例;年龄50~89岁,平均68.3岁;致伤原因:跌倒伤31例、车祸伤11例;受伤侧别:按AO骨折分类:A1型8例、A2型19例,A3型15例;术前合并疾病:糖尿病4例、心血管系统疾病15例、呼吸系统疾病12例。DHS组:男21例,女17例;年龄51~90岁,平均68.5岁;致伤原因:跌倒伤27例、车祸伤11例;按AO骨折分类:A1型8例、A2型14例,A3型7例;术前合并疾病:糖尿病3例、心血管系统疾病14例、呼吸系统疾病10例。患者入院后均行X线片等常规检查,评价患者心肺功能等情况。手术时间为伤后2~6d。本组80例患者分为PFNA组42例与DHS组38例,两组患者的骨折分类、性别、年龄、伤后手术时间及术前合并疾病差异无统计学意义(P>0.05)。具有可比性。
1.2 手术方法
两组均采用全身麻醉或腰硬联合麻,患者于骨科牵引床仰卧,患侧髋关节略内收牵引复位,C型臂X线机透视证实骨折复位满意。
PFNA组:在大转子顶端以上3~6cm作一2~5cm切口。探寻到大转子顶点偏外侧进针点,开口器开口,插入导针扩髓后旋入PFNA主钉。调整主钉插入深度,螺旋刀片位于股骨颈中下1/3,连接瞄准器将适合长度螺旋刀片打入股骨颈内,锁定螺旋刀片。根据患者情况选择静态或动态钻入远端锁定螺钉。
DHS组:在股骨大粗隆下作8~15cm的外侧切口。分离达股骨粗隆下,用135°颈干定位器于皮质前后位中点前倾10°~15°钻入导针,选取合适长短DHS螺钉,扩孔后置入DHS加压螺钉,选择适合长套筒度钢板,拧入加压尾帽并用螺钉固定。C型臂X线机透视证实位置满意,活动髋关节无异常,依次关闭切口,术毕。术后记录两组患者手术时间、切口长度及出血量。
1.3 术后处理
术后使用低分子肝素钙抗凝。术后第1、4、8、12、16周复查X线,以后每3月复查一次。术后第1天开始股四头肌收缩功能锻炼,可逐步在床上行髋关节功能锻炼;4周后扶拐下地不负重活动;6~8周摄X线片见有骨痂形成后方可使用助行器部份负重活动;骨折愈合良好后完全负重活动。
1.4 观察指标
比较两组手术时间、术中切口长度、术中出血量、骨折愈合时间。随访结束时髋关节功能采用Harris评分标准进行评定[16],满分100分,90分以上为优、80~89分为良、70~79分为可、<70分为差。记录并发症发生情况。
1.5 统计学方法
应用SPSS15.0统计软件进行分析,符合正态分布计量资料以(±s)表示,采用两独立样本t检验;计数资料以百分数表示,采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 手术相关指标比较
PFNA组手术时间、切口长度、术中出血量较DHS组小,骨折愈合时间较DHS组快,两组比较,差异有统计学意义(P<0.05)。见表1。
表1 两组手术相关指标比较(±s)
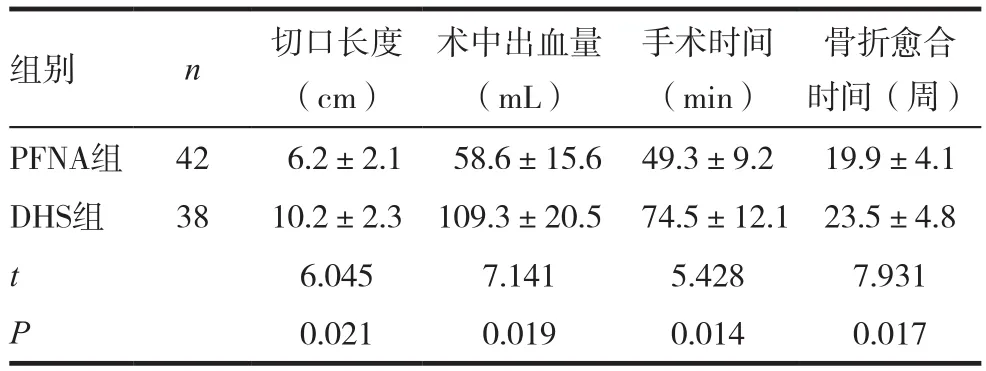
表1 两组手术相关指标比较(±s)
组别 n 切口长度(cm)骨折愈合时间(周)PFNA组 42 6.2±2.1 58.6±15.6 49.3±9.2 19.9±4.1 DHS组 38 10.2±2.3 109.3±20.5 74.5±12.1 23.5±4.8 t 6.045 7.141 5.428 7.931 P 0.021 0.019 0.014 0.017术中出血量(mL)手术时间(min)
2.2 髋关节功能比较
PFNA组患者术后髋关节功能恢复优良率为85.7%,较DHS组的60.5%高,两组比较差异有统计学意义(χ2=5.130,P=0.023),见表 2。

表2 两组随访结束时髋关节功能比较[n(%)]
2.3 术后并发症发生情况比较
PFNA组术后并发症发生率为4.8%,较DHS组的18.42%高,两组比较,差异有统计学意义(χ2=10.727,P=0.013),见表 3。
3 讨论
随着我国人口老龄化趋势的加剧,老年性股骨粗隆间骨折患者也逐渐增多,由于老年患者多伴有糖尿病、高血压及冠心病等基础疾病,多主张采用手术治疗[2]。手术治疗的关键在于复位后给予有效的坚强内固定,术后尽早恢复运动能力,有效控制并发症发生[3]。目前临床常用内固定分为髓外和髓内内固定方式。
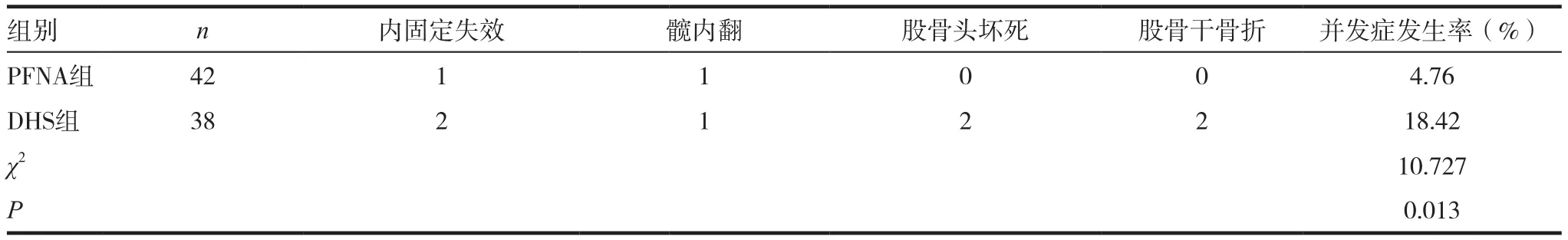
表3 两组术后并发症发生情况比较
髓外固定以DHS为代表,汪计等[4]认为DHS通过股骨头颈内拉力螺钉与髓外套筒钢板结合固定,对股骨颈头拉力较强大,对骨折断面骨质生长有促进作用。DHS内固定手术创伤较大,对股骨近端及头颈血运造成影响,股骨头坏死风险增大,DHS组出现2例股骨头坏死与此有关。髓外套筒钢板置入股骨粗隆时,骨量丢失明显增多,术后并发骨折风险增加。刘云等[5]认为髓外固定应力集中、力臂外移,术后应力骨折及松动风险较大,抗旋转能力较PFNA差。DHS组出现2例股骨近端骨折、2例内固定失效、1例髋内翻与DHS内固定股骨近端应力集中及骨量丢失较大有关。髓外固定装置具有力臂长、弯矩大等特点,在遇到骨质疏松明显以及不稳定股骨粗隆间骨折患者时,内侧股骨距受到的应力明显增大,容易导致切割、塌陷及钢板螺钉断裂。
PFNA为髓内固定,吴博等[6]认为PFNA股骨头颈内螺钉力臂内移,减少了钉棒结合处张应力,应力遮挡小有利于骨折愈合。邓长禧等[7]认为PFNA使用股骨头颈部抗旋转螺钉,螺旋刀片和骨质贴合紧密,抗旋及抗切出力高,术后恢复更快等优上点。夏春明等[8]认为PFNA生物力学设计合理。且具有创伤小、手术时间短、骨量丢失少、并发症少、负重早等优点。PFNA组切口平均长度(6.2±2.1)cm较DHS组小,PFNA内固定只要2~3个小切口,对于髓内钉较短选择2个小切口,较长髓内钉可以开3个小切口。术中只要在粗隆上方开个切口,通过粗隆上外侧扩髓进入髓腔内,股骨头颈防旋螺钉及远端锁钉只要开1~2个小切口便可置入固定,无需做软组织及骨膜剥离,手术创伤较小,相对微创。
PFNA组平均骨折愈合时间较DHS组快,与其对周围组织干扰小,无骨膜剥离,不暴露骨折端有关,从而有效保护骨折端血运,股骨头颈处扩孔及股骨干骨量丢失明显减少,骨折术后愈合更快[9]。张涛等[10]通过系统评价分析了PFNA与DHS对国人股骨粗隆间骨折的疗效,同样认为PFNA与DHS相比具有明显优势。PFNA股骨髓内主钉在近端外偏角便于术中插入髓腔内,同时免了局部应力集中而易导致股骨干骨折缺点[11],PFNA组中未出现股骨骨近端骨折情况与些有关。出血量是患者和外科医生共同关注问题[12],老年患者各器官功能减退,较少出血对内环境影响更小,术后无需输血,失血量多少对机体修复能力有一定的影响,并且直接影响骨折愈合时间。DHS对粗隆起下软组织、肌肉及骨膜进行广泛切开分离,出血量多,张记恩等[13]研究表明,广泛对骨膜剥离是引起股骨头坏死原因之一。本研究中DHS组术中出血量为(109.3±20.5)mL较PFNA组多。
手术时间越长,风险越高。老年患者对手术时间耐受程度不同,增加术中麻醉用药量和处理难度。有研究表明老年患者围手术期并发症或死亡率较青年人高3倍[14]。麻醉时间较长易发生麻醉并发症,如术后低血压,心率减缓等[15]。本研究中PFNA组手术时间为(49.3±9.2)min,较DHS组短。
综上所述,PFNA内固定治疗老年股骨粗隆间骨折方法操作简便,手术时间短,手术创伤更小,出血更少,术后并发症少。既符合AO坚强固定理念又体现了BO微创外科精髓,对老年患者股骨粗隆间骨折是一种理想治疗方法,值得临床应用。

