高血压伴有心电图碎裂QRS波患者左室结构和功能的变化
张炳山 谈君 李宗斌 洪侃 王滨 万鹤鸣
原发性高血压是一种全球性慢性疾病,是舒张性心力衰竭的重要原因之一。高血压患者发生舒张性心力衰竭的病理机制是左室压力负荷诱导左室心肌肥大和胶原纤维在心肌组织内沉积,产生非缺血性心肌纤维化,导致左室肥厚(LVH)和左室舒张功能减退,出现舒张性心力衰竭症状,晚期左室射血分数(LVEF)下降,可出现收缩性心力衰竭症状[1]。有研究表明,心室心肌纤维化是高血压患者心脑血管事件发生和死亡的独立危险因素[2]。因此,早期发现高血压患者心肌纤维化对评估患者左室功能和预后具有重要意义。碎裂QRS(fragmented QRS,f QRS)波是由Das等[3]提出的一个新的无创性心电学指标。在常规12导联心电图上表现为相邻的两个或以上导联存在或出现多相QRS波,包括>1个R波或RS波存在多个顿挫或切迹,是心肌细胞坏死和心肌瘢痕形成的一个重要标志。f QRS的发生与纤维化心肌组织除极不同步有关。徐丽英等[4]研究发现,高血压患者f QRS的发生率高于非高血压患者,因此,笔者推测,f QRS可作为高血压患者左室肥厚和左室功能评估的一个无创性指标。
1 资料与方法
1.1 研究对象
入选2013年1月至2016年12月在本院因胸闷、胸痛就诊,冠状动脉造影检查正常的原发性高血压患者102例(其中男性46例,女性56例)。依据2010年中国高血压防治指南[5]:①年龄≥18岁;②血压≥140/90 mm Hg或目前应用降压药物治疗;③依据指南将高血压分为1、2、3级。排除标准:①既往有心肌炎、风湿性心脏病、先天性心脏病、心肌病患者;②合并慢性肝肾肺疾病、2型糖尿病、自身免疫性疾病及肿瘤患者;③胸闷、胸痛诊断为肺栓塞者;④心房颤动、预激综合征或其他快速心律失常患者;⑤继发性高血压患者。
1.2 方法
1.2.1 f QRS判定与分组 入院患者常规进行12或18导联静息心电图(振幅10 mm/m V,纸速为25 mm/s)检查。f QRS诊断标准[6]:①两个或两个相邻的以上导联存在或出现QRS波呈三相波或多相波,多相波可由R波或S波的多个切迹或顿挫形成,S波的切迹多发生在S波底部;②伴或不伴有Q波,Q波有存在单个或多个顿挫或切迹的可能,形成QR或Qr型QRS波;③QRS波时限<120 ms;④排除完全性和不完全性左、右束支传导阻滞或室内传导阻滞。依据心电图上是否出现f QRS将患者分为f QRS(-)组和f QRS(+)组。
1.2.2 超声心动图检查 检查前测量身高、体重,休息15 min,应用美国GE公司Vivid7及Philips IE33型彩色超声诊断仪,探头频率2.5 MHz。患者取左侧卧位及仰卧位,接单导心电图,依据中国成人超声心动图检查测量指南[7],依次测量舒张末期室间隔厚度(IVS)、左室后壁厚度(PW)、左室舒张末期内径(LVEDD)、左室收缩末期内径(LVESD);左室长轴缩短率(FS);依据Simpso′s法则估算LVEF;依据公式:左室质量(LVM)(g)=0.8×{1.04[(IVS+LVEDD+LVPW)3-(LVEDD)3]}+0.6计算LVM;依据公式:体表面积(BSA)(m2)=0.006×身高(cm)+0.013×体重(kg)-0.153,计算BSA;LVM指数(LVMI)(g/m2)=LVM/BSA。测量舒张末期左房最大容积(LAMV)、舒张早期二尖瓣口最大血流速度即E峰(E velocity)、舒张晚期二尖瓣口最大血流速度即A峰(A velocity),并计算E/A比值;测量E峰减速度时间(ET);组织多普勒超声测量舒张早期二尖瓣环间隔和侧壁瓣环e峰速度,取平均值为(e′),计算 E/e′比值。
1.2.3 LVH诊断标准:LVMI男性大于≥125 mg/m2;女性大于110 mg/m2。
1.3 观察指标
观察两组患者一般临床资料:性别构成比、年龄、吸烟史、高血压病程、体重指数(BMI)、及临床生化指标:血清总胆固醇(TG)、甘油三酯(TC)、低密度脂蛋白(LDL)、高密度脂蛋白(HDL)、血肌酐(Cr)及血浆脑钠肽前体(PRO-BNP)的差异性。比较两组患者左心结构指标IVS、LVPW、LVEDD、LVESD、LVM 和LVMI、LAMV;比较两组患者收缩功能指标FS、LVEF和舒张功能指标E峰、A峰、E/A比值、ET、E′及E/E′的差异性。
1.4 统计学方法
用SPSS13.0统计学软件,计量资料以均数±标准差表示,符合方差分析条件者用方差分析并采用SNK检验进行比较;计数资料用百分率表示,组间比较用χ2检验,以P<0.05为差异有显著性。
2 结果
2.1 两组一般临床资料比较
102例冠状动脉造影正常的高血压患者,共44例患者检出f QRS即为f RQS(+)组,检出率为43.1%。与f QRS(-)组(n=58)相比,f QRS(+)组患者高血压病史较长,Cr和PRO-BNP升高,差异具有显著性(P均<0.01)。见表1。
2.2 两组左室结构指标比较
与f QRS(-)组 相 比,f QRS(+)组,IVS、LVPW、LVEDD、LVESD、LVM 和 LVMI、LAMV明显增大(P均<0.05或0.01),见表2。
2.3 两组左室收缩和舒张功能比较
与f QRS(-)组相比,f QRS(+)组,FS降低(P<0.01),LVEF略降低,差异无显著性(P>0.05);E峰降低,A峰升高,E/A比值下降(P均<0.05);ET延长、e′降低、E/e′升高(P均<0.01)。见表3。
2.4 两组患者LVH检出率比较
与f QRS(-)组相比,f QRS(+)组LVH 患者比例明显高(χ2=16.12,P<0.01)。
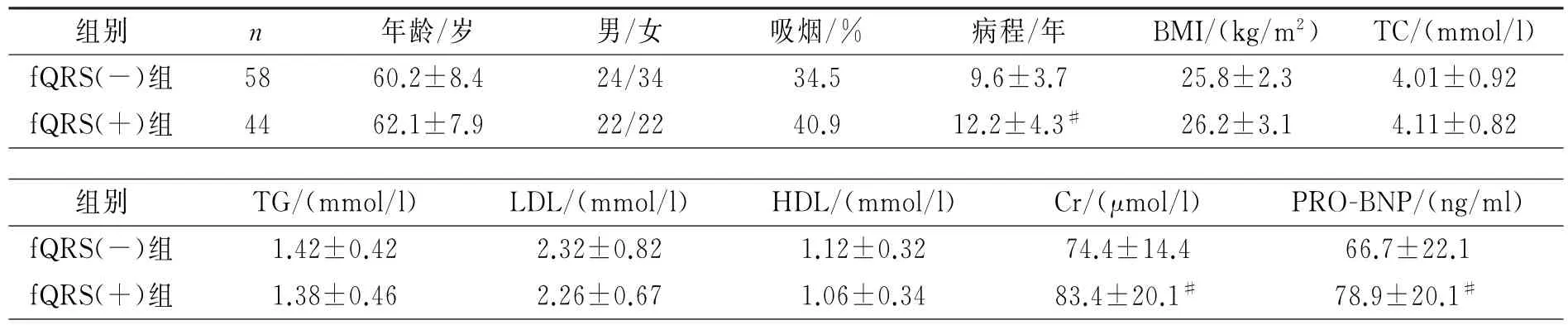
表1 两组患者一般临床资料比较

表2 两组患者左心结构指标比较

表3 两组患者左室收缩和舒张功能指标比较
3 讨论
LVH是高血压患者心脏损害和心血管事件不良发生的独立危险因素。合并LVH的高血压患者心血管事件发病率和死亡率明显高于非心肌肥厚患者[2]。目前研究表明,心肌肥大和心肌组织内大量胶原纤维引起的心肌纤维化是LVH形成的关键,也是影响左室收缩和舒张功能的重要因素,与心脏不良事件显著相关[1]。心肌纤维化诊断的金标准是心肌组织活检,但由于心肌活检为创伤性操作,存在出血、心脏破裂等风险,在临床上不作为常规检查。心肌核素显像和心肌核磁共振是目前临床上检测心肌纤维化的重要方法,但由于操作复杂且价格昂贵,不宜作为临床大规模推广应用。因此对高血压患者通过简便易行的检查,及早发现心肌纤维化和LVH,评估心脏功能,对指导临床进一步检查和选择药物逆转LVH具有重要意义。
众所周知,QRS波群的形成与心室除极有关,任何导致心室除极异常的因素都可以改变QRS波群的形态。研究表明,心肌纤维化可延长心肌细胞传导时间,干扰心室除极,影响QRS波群形态。2006年Das等[3]对436例陈旧性心肌梗死患者进行研究发现,相对于病理性Q波,心电图上出现异常形态的QRS波群对诊断陈旧性心肌梗死具有更高的敏感性,并由此提出碎裂QRS波群的概念。并推测f QRS发生的机制为:①心肌梗死后组织瘢痕形成和心肌缺血导致心室肌传导异常;②心肌损伤或心肌纤维化导致心室肌除极不均匀。随后国内外学者对f QRS进行了深入研究发现,f QRS不仅是心肌瘢痕和室壁瘤的标志[3,8],也是冠心病心脏事件的预测因子[9],对非缺血性心肌病如病毒性心肌炎、扩张型心肌病、致心律失常性右室心肌病、Brugada综合征、心脏结节病、风湿性心脏病、先天性心脏病患者心肌纤维化同样具有预测价值,是判断心脏病患者预后的一项重要指标[10]。日本学者Onoue等[11]对239例左室舒张功能障碍的患者研究发现,碎裂QRS波是左室舒张功能障碍诊断的一个重要工具,与不存在f QRS患者相比,存在碎裂QRS患者心力衰竭发生率明显升高,心功能分级更差,血浆脑钠肽、超敏肌钙蛋白-T明显升高。
舒张性心力衰竭(diastolic heart failure,DHF)是各种原因导致的以心肌舒张功能异常、顺应性减退、僵硬度增高为特点的一组临床综合征,常见于高血压患者。临床上高血压并发DHF高达50%~70%[12]。其机制包括高血压诱导压力负荷增加,导致心肌细胞肥大,心肌细胞钙离子调控及转运障碍,肌丝活性降低引起心室主动松弛受损;心肌组织胶原生成、心肌纤维化及细胞外基质紊乱,导致心脏顺应性下降;当左室出现结构改变时,心脏冠状动脉血流储备减少,单位心肌血管数量减少,心肌细胞缺血缺氧,能量代谢障碍,也影响左室舒张功能。LVMI与室壁厚度(VT)是反映左室结构变化的客观指标,我们的研究发现,与不存在f QRS高血压患者相比,存在f QRS高血压患者IVS、PW 增厚、LVM 及LVMI增加,LVH检出率明显增加,提示f QRS的出现时高血压患者LVH的一个预测指标。与国内学者徐丽英等[4]和国外学者Kadi等[13]研究结果一致。存在f QRS患者高血压病程明显长于不存在f RQS患者,与高血压患者出现心肌肥厚的缓慢进程相符合。随着高血压病程的延长,高血压患者心肌纤维化缓慢加重,心肌细胞传导异常逐渐加重,心电图上出现异常QRS波,因此碎裂QRS的出现可能是高血压患者心肌纤维化的一个重要标志。舒张早期二尖瓣最大血流速度和舒张晚期二尖瓣最大血流速度是反映左室舒张功能的常用参数,E/A比值下降,常常提示左室壁顺应性下降,左室舒张功能减退。我们的研究中,存在f QRS高血压患者,E/A比值降低,提示存在f QRS高血压患者左室舒张功能受损较不存在f QRS高血压患者左室舒张功能受损更为严重,而LAV的扩大则进一步说明了存在f QRS高血压患者左心房因左室舒张功能减退,左房内压力增高。组织多普勒 (TDI)最常用的检测心脏舒张功能的指标是二尖瓣环收缩期峰值运动速度(E′)。E′降低、E/E′升高提示心肌顺应性减低、左室充盈压升高,左室舒张功能下降[14]。在评价左室舒张功能受损方面较既往的E/A比值有较高的灵敏度和特异度,该比值越高,心室舒张功能越差,我们的研究发现,存在f QRS高血压患者较不存在f QRS高血压患者E/E'比值升高,从另一方面证实了存在f QRS高血压患者左室舒张功能受损更严重。收缩功能下降是DHF的终末期表现,可出现充血性心力衰竭症状,本研究中,在f QRS(+)高血压患者中,左室收缩功能指标FS显著降低,而LVEF并无明显下降,提示f QRS(+)高血压患者左室收缩功能已有减退,但尚未影响左室射血功能,以致出现充血性心力衰竭症状。高血压f QRS(+)是否较f QRS(-)患者更早出现收缩功能障碍,出现充血性心力衰竭症状,需要进一步的随访研究予以证实。
综上所述,f RQS是高血压患者LVH和左室舒张功能减退预测的一个无创指标。我们的研究存在以下不足:①本研究为小样本非随机对照研究;②本研究未记录存在f QRS高血压患者心脑事件发生率,有待进一步的研究评估f QRS对高血压患者心脑血管事件发生的预测价值;③本研究未进行心肌活检或心肌核素显像检查和心肌核磁共振检测,因此还需临床上大样本深入研究证实。

