妊娠合并糖尿病并发妊娠高血压的临床治疗效果分析
李翠芝,姚海英
1.兖矿新里程总医院产科,山东邹城 273500;2.兖矿总医院东院区普外科,山东邹城 273500
女性受孕以后,性激素分泌增多,它们在人体组织外周有抵抗胰岛素的作用。随着孕周的增加,不断增多的雌、孕激素促使机体分泌更多的胰岛素保持正常的糖代谢。由于每个人胰岛的代偿能力不同,而代偿能力较差的孕妇,可能会表现出糖代谢的异常,或胰岛素明感性不够,引发妊娠期糖尿病。妊娠期高血压临床表现为高血压、蛋白尿、浮肿,严重时出现抽搐、昏迷,甚至母婴死亡。迄今为止,仍为孕产妇及围生儿死亡的重要原因[1]。该文针对2017年3月—2018年3月期间该院收治的132例妊娠合并糖尿病并发妊娠高血压患者,将其临床分为两组,分别给予传统的以观察为主的治疗方案和对血糖血压进行主动控制的方案进行治疗,同时进行组间对比,总结并归纳妊娠合并糖尿病并发妊娠高血压的临床治疗效果,现已取得较好的研究结果,现报道如下。
1 资料与方法
1.1 一般资料
选取该院收治的132例妊娠合并糖尿病并发妊娠高血压患者为研究对象,纳入标准:①在该院被诊断为妊娠合并糖尿病并发妊娠高血压者;②该研究经该院伦理委员会批准同意;③本人及其家属对该研究知情且签署同意书者。排除标准:①有严重的心肝肾器质性或功能性疾病者;②有系统性疾病或凝血功能障碍者;③有精神病史者;④依从性较差或无法进行沟通者;⑤临床资料完整者。将132例妊娠合并糖尿病并发妊娠高血压患者以计算机表法将研究对象分为两组,研究组和对照组,各66例,其中研究组:年龄范围是 25~41 岁,平均年龄(37.23±1.26)岁;孕周范围是 33~38 周,平均孕周(35.61±1.28)周;其中初产妇52例,经产妇14例;单胎妊娠62例,多胎妊娠4例;对照组:年龄范围是 24~40岁,平均年龄(37.25±1.21)岁;孕周范围是 33~39 周,平均孕周(35.59±1.23)周;其中初产妇50例,经产妇16例;单胎妊娠60例,多胎妊娠6例。两组患者,无论是在孕周还是自身的年龄上差异无统计学意义(P>0.05),可进行比较。
1.2 方法
对照组以临床观察为主,并不采取任何药物或手术进行治疗,对患者进行临床观察,同时给予护理服务。
研究组在对照组基础上采用血糖和血压的临床控制措施进行治疗,包括:①饮食治疗。严格控制孕妇盐分和营养物质的摄入,降低盐的摄取,多食用高纤维、高蛋白、高维生素的食物,保证患者本身的新陈代谢和机体功能所需的营养物质摄取。②药物治疗。每日监测患者的血糖和血压,根据患者血糖和血压的变化情况推荐患者使用降压降糖药物,对患者的血糖和血压值进行严格控制。③运动治疗。根据患者本身身体情况,为其制定运动计划,每日保持30 min~1 h的运动时间,运动期间注意保持心率的稳定性,避免剧烈运动。两组采取相同的疗程,持续治疗至胎儿娩出。在此过程中,对两组患者相关指标进行观察,并进行组间对比。
1.3 观察指标
具体比较内容为两组依从率,血糖、血压水平,心血管危险事件的发生率,羊水过多、过少,早产,产后感染等病理状况的发生率,以及子痫、重度子痫前期等并发症发生率。
1.4 统计方法
该次研究中,将132例妊娠合并糖尿病并发妊娠高血压患者的研究数据均输入至SPSS 17.0统计学软件,进行统计学有效处理,计量资料采用(±s)的形式表示,处理方式为t检验;计数资料采用(%)的形式表示,处理方式为χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 两组依从率的比较
进行各自治疗以后,采用血糖和血压的临床控制措施进行治疗的研究组依从率为12.50%(64/66),与对照组的16.67%(62/66)比较,组间差异无统计学意义(χ2=0.316 3,P=0.823 1 >0.05)。
表1 两组治疗前后血糖和血压水平的比较(±s)
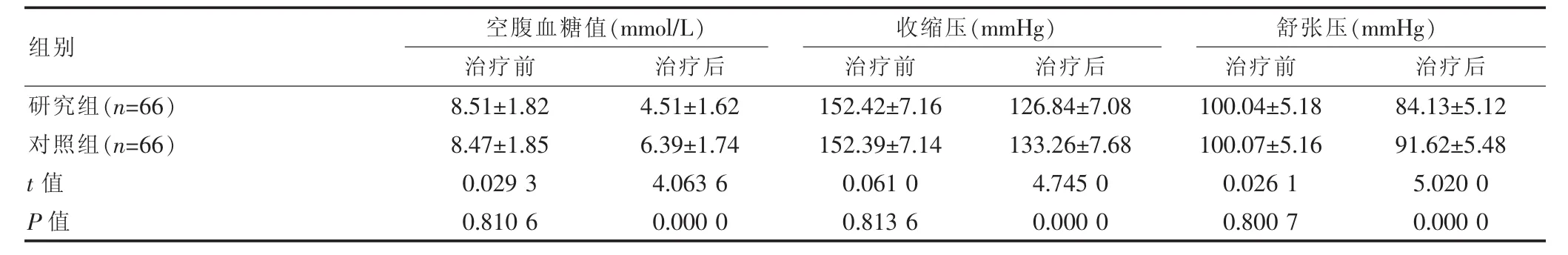
表1 两组治疗前后血糖和血压水平的比较(±s)
组别空腹血糖值(m m o l/L)治疗前 治疗后收缩压(m m H g)治疗前 治疗后舒张压(m m H g)治疗前 治疗后研究组(n=6 6)对照组(n=6 6)t值 P值8.5 1±1.8 2 8.4 7±1.8 5 0.0 2 9 3 0.8 1 0 6 4.5 1±1.6 2 6.3 9±1.7 4 4.0 6 3 6 0.0 0 0 0 1 5 2.4 2±7.1 6 1 5 2.3 9±7.1 4 0.0 6 1 0 0.8 1 3 6 1 2 6.8 4±7.0 8 1 3 3.2 6±7.6 8 4.7 4 5 0 0.0 0 0 0 1 0 0.0 4±5.1 8 1 0 0.0 7±5.1 6 0.0 2 6 1 0.8 0 0 7 8 4.1 3±5.1 2 9 1.6 2±5.4 8 5.0 2 0 0 0.0 0 0 0
2.2 两组治疗前后血糖和血压水平的比较
进行各自治疗以后,采用血糖和血压的临床控制措施进行治疗的研究组患者在血糖、血压水平两方面,其空腹血糖为(4.51±1.62)mmol/L,收缩压和舒张压分别为(126.84±7.08)mmHg 和(84.13±5.12)mmHg,均远优于对照组,差异有统计学意义(t=4.063 6,4.745 0,5.020 0;P=0.000,0.000,0.000<0.05),见表 1。
2.3 两组心血管危险事件发生率和病理状况发生率的比较
进行各自治疗以后,采用血糖和血压的临床控制措施进行治疗的研究组患者在心血管危险事件发生率和羊水过多、过少,早产,产后感染等病理状况发生率方面,具体为6.06%(4/66),远低于对照组的24.24%(16/66),差异有统计学意义 (χ2=6.031 0,P=0.031 7<0.05),见表2。
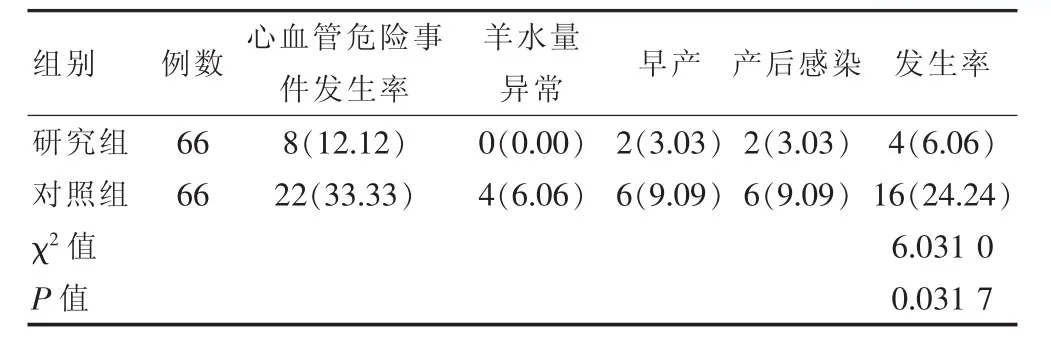
表2 两组心血管危险事件发生率和病理状况发生率的比较[n(%)]
2.4 两组并发症发生率的比较
进行各自治疗以后,采用血糖和血压的临床控制措施进行治疗的研究组患者并发症的发生率为6.06%(4/33),远低于对照组的 27.27%(18/33),差异有统计学意义(χ2=5.345 5,P=0.020 8 <0.05),见表 3。

表3 两组并发症发生率的比较[n(%)]
3 讨论
根据妊娠高血压的发展状况,临床将其分为轻度妊高征、中度妊高征和重度妊高征3种。轻度妊高征患者多表现为水肿、蛋白尿、高血压等症状;中度妊高征患者血压>150/100mmHg,但不超过160/110mmHg,24 h尿液中蛋白量>0.5 g;无自觉症状或有轻度头晕;重度妊高征患者多会有先兆子痫、子痫等,伴有抽搐、昏迷[2]。子痫多发生于妊娠晚期或临产前,称产前子痫;少数发生于分娩过程中,称产时子痫[11]。
妊娠被认为是成功的自然同种异体移植。正常妊娠的维持,有赖于胎儿母体间免疫平衡的建立与稳定[3]。这种免疫平衡一旦失调,即可导致一系列血管内皮细胞病变,从而发生妊高征。但妊高征的病因,至今尚未阐明。妊高征好发因素如下:①精神过分紧张或受刺激致使中枢神经系统功能紊乱;②寒冷季节或气温变化过大,特别是气压升高时;③有慢性高血压、慢性肾炎、糖尿病等病史的孕妇;④营养不良,如贫血、低蛋白血症者;⑤家族中有高血压史,尤其是孕妇之母有重度妊高征史者。
年龄因素:高龄妊娠是目前公认的妊娠期糖尿病的主要危险因素,年龄因素除影响糖尿病的发生外,年龄越大,孕妇诊断妊娠期糖尿病的孕周越小[4-5]。此外,妊娠期糖尿病还具有明显的地域性和种族相关性。肥胖是发生糖耐量减低和糖尿病的重要的危险因素,对于妊娠期糖尿病也不例外。其他环境因素如年龄、经济、文化水平及饮食结构等因素都与肥胖有协同作用[6-9]。
该项试验中,进行各自治疗以后,采用血糖和血压的临床控制措施进行治疗的研究组依从率为12.50%(64/66),与对照组的 16.67%(62/66)比较,组间差异无统计学意义 (χ2=0.316 3,P=0.823 1>0.05);进行各自治疗以后,采用血糖和血压的临床控制措施进行治疗的研究组患者在血糖、血压水平两方面,其空腹血糖为(4.51±1.62)mmol/L,收缩压和舒张压分别为(126.84±7.08)mmHg 和(84.13±5.12)mmHg,均远优于 对 照 组 (t=4.063 6,4.745 0,5.020 0;P=0.000,0.000,0.000<0.05);采用血糖和血压的临床控制措施进行治疗的研究组患者在心血管危险事件发生率和羊水过多、过少,早产,产后感染等病理状况发生率方面,具体为6.06%(4/66),远低于对照组的24.24%(16/66)(χ2=6.031 0,P=0.031 7<0.05); 采用血糖和血压的临床控制措施进行治疗的研究组患者并发症的发生率为 6.06%(4/33),远低于对照组的 27.27%(18/33)(χ2=5.345 5,P=0.020 8<0.05)。根据上述材料,表明在妊娠合并糖尿病并发妊娠高血压的临床干预中,对患者血糖和血压进行控制,有助于降低危险事件发生率,改善母婴结局,与许小英等[10]人的研究内容相符。
综上所述,在治疗妊娠合并糖尿病并发妊娠高血压时,采用血糖和血压的临床控制措施进行治疗,更有利于对患者的血糖和血压水平进行有效的控制,可预防各项并发症及危险事件,具有更高的治疗效果,可以被推广应用。

