室间隔缺损合并右下肺动脉夹层1例
和燕斐,杨 瑞,刘继伟
(河南省胸科医院影像科,河南 郑州 450008)
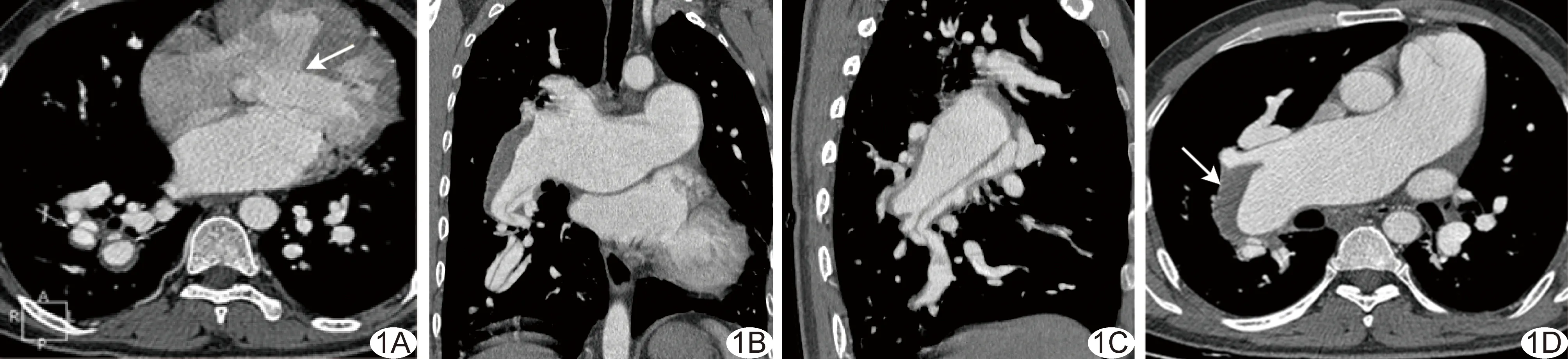
图1 室间隔缺损合并右下肺动脉夹层患者肺动脉CTA表现 A~C.轴位(A)、冠状位(B)、矢状位(C)图像示右下肺动脉分支呈双腔改变,可见撕裂的内膜,室间隔膜部区见宽约28 mm对比剂束连通左右心室(箭); D.轴位图像示右下肺动脉干管壁增厚呈新月形低密度影(箭)
患者男,32岁,间断胸闷3年,加重4个月。查体:血压118 mmHg/72 mmHg,心率113次/分。心脏超声:室间隔膜部缺损约25 mm,心室水平双向分流,收缩期二尖瓣及三尖瓣中量反流,舒张期肺动脉瓣少量反流,收缩期肺动脉压约 88 mmHg,肺动脉干、左肺动脉、右肺动脉分别宽约53、33、61 mm。胸部X线:双肺纹理增多增粗,肺门血管显著扩张,以右下肺动脉为著,呈残根征;心脏增大,心胸比率约0.53,肺动脉段突出,心尖向左下方延伸。肺动脉CTA:重度肺动脉高压,右下肺动脉及其分支管腔呈双腔改变(图1A~1C),右下肺动脉干管壁增厚呈新月形低密度影(图1D),室间隔膜部见宽约28 mm对比剂束连通左右心室(图1A)。影像学检查提示右下肺动脉及其分支肺动脉夹层,右下肺动脉干壁间血肿;室间隔膜部缺损。行全身麻醉下右心室流出道疏通术+主动脉-肺动脉人工血管分流术+室间隔缺损修补术,术中见室间隔缺损位于三尖瓣下,远离主动脉口,右心室流出道见2条纤维条索横跨并见肌性肥厚,致右心室流出道狭窄;因患者较年轻,右下肺动脉夹层手术风险极高,与家属沟通后暂未予处理。
讨论肺动脉夹层患者预后差、死亡率高,男女发病比例约为1.0∶1.2,其病理生理学机制尚不清楚,可能与慢性肺动脉高压有关,感染、炎症、创伤、动脉粥样硬化、结缔组织病及先天性心脏病等为常见易患因素。肺动脉高压时血管内血流呈高速状态,冲击力及高压剪切力可使内膜变薄,中膜发生黏液样变性、坏死、弹力纤维破碎断裂,最终导致内膜撕裂形成破口。肺动脉夹层的内膜剥离进展迅速,且较少形成多个破口,破口常有入口而无出口,使假腔内压力不断升高,管腔呈瘤样扩张,最终导致假腔破裂。发生于肺动脉干及左右肺动脉干的肺动脉夹层为中央型,而发生于肺内动脉者为外周型。目前早期诊断肺动脉夹层主要依赖影像学检查。超声诊断中央型肺动脉夹层具有优势,但对外周型的诊断价值有限。CTA和MRA可清晰显示肺动脉夹层的部位、累及范围、破口位置、剥离的内膜回声带、真假腔及假腔内是否有血栓形成、有无肺动脉瓣反流、是否合并其他心内畸形及有无心包积液或胸腔积液、肺不张、肺栓塞等并发症。根治肺动脉夹层主要依靠外科手术,对中央型肺动脉夹层常用肺动脉人工血管移植术、心肺联合移植术等,对外周型肺动脉夹层则推荐肺叶或全肺切除术。

