老年慢性阻塞性肺疾病合并呼吸衰竭危险因素分析
王文欣,周茄,张宇,杨春娟
(1.天津医院 急诊内科,天津 300192;2.天津医院 普内科,天津 300192;3.中国民航大学校医院,天津 300300)
随着大气污染的加重以及吸烟人群持续性增多,慢性阻塞性肺疾病(chronic obstructive pulmonary disease,COPD)仍然是国内以及世界范围内的常见病与多发病[1-2]。患者以呼吸道气流进出受到限制为特征性改变,其对肺功能的损害呈持续性、不可逆性发展,呼吸衰竭往往是COPD发展到终末阶段的表现,一旦引起呼吸衰竭,因其病因复杂,治疗困难且病死率高。国外研究发现[3],睡眠呼吸暂停是COPD患者发生呼吸衰竭的独立危险因素。最新国内研究报道[4],严重的低蛋白血症促进了COPD向急性呼吸衰竭的发展,本文回顾分析了天津医院收治的196例老年COPD合并呼吸衰竭的临床资料,并同期选取202例单纯老年COPD患者作为对照组,将其临床资料汇总,就其诱发呼吸衰竭原因、治疗及死亡的相关因素进行探讨。
1 资料与方法
1.1 一般资料
选取2016年1月-2017年1月本院老年COPD合并呼吸衰竭196例作为病例组,年龄60~73岁,平均(61.30±11.24)岁,同期选取202例单纯老年COPD患者(住院期间并未发生呼吸衰竭)作为对照组,年龄60~74岁,平均(62.41±9.72)岁。收集两组患者住院期间基本临床资料,包括年龄、BMI、颈围、吸烟史等,同时收集临床症状及肺功能检测、生化检查指标进行比较分析,找出差异进一步分析。
1.2 诊断标准和治疗方法
1.2.1 呼吸衰竭诊断和治疗标准 按照动脉血气分析结果[5],当静息状态吸空气时动脉血氧分压(PaO2)<8.0 kPa(60 mmHg)或/和静息状态吸空气时动脉血氧分压(PaO2)<8.0 kPa(60 mmHg)时诊断为呼吸衰竭。治疗严格遵守基础疾病治疗,去除诱发因素,保持呼吸道通畅,纠正缺氧,解除二氧化碳潴留,治疗与防止缺氧和二氧化碳潴留所引起的各种症状。
1.2.2 COPD诊断和治疗标准 按照COPD最新诊断和治疗指南[6],诊断依据肺功能检查是判断气流受限,使用1秒钟用力呼气容积占预计值百分比(FEVl%预计值)作为评估COPD的指标,Ⅰ级(轻度)FEV1≥80%预计值,Ⅱ级(中度)50%≤FEV1<80%预计值,Ⅲ级(重度)30%≤FEV1<50%预计值,Ⅳ级(极重度)FEV1<30%预计值或FEV1<50%预计值伴呼吸衰竭。依据指南进行临床常规治疗,主要包括避免诱发因素、吸氧、控制感染、扩张支气管、祛痰、止咳、雾化吸入糖皮质激素、纠正水电解质酸碱平衡紊乱等。
1.3 观察指标
首先观察两组患者流行病学资料情况,收集两组患者年龄、身高、体重指数(BMI)、病原学特点、既往住院次数、GOLD分级情况,测量两组患者颈围,统计两组患者吸烟史、合并冠状动脉粥样硬化性心脏病(简称冠心病)、慢性心力衰竭、心律失常、肾小球肾炎、肾结石、慢性肾功能不全,进行统计学分析。住院期间,观察指标包括咳嗽、咳痰、呼吸困难、夜间憋醒临床症状,分别统计出现这类症状的患者例数,收集住院期间生理、生化指标,主要包括FEVl%预计值、夜间最低血氧饱和度、夜间平均血氧饱和度,对其进行分析。
1.4 统计学方法
数据分析采用SPSS 22.0统计软件,两组间计量资料以均数±标准差(±s)表示,比较采用t检验,计数资料以率(%)表示,比较采用χ2检验,对影响因素进行逐步多元回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床基本资料比较
与对照组相比,病例组患者平均年龄、BMI、吸烟史等临床资料差异无统计学意义(P>0.05),而病例组颈围与对照组比较,差异有统计学意义(P<0.05),病例组高于对照组;病例组在合并冠心病、慢性心力衰竭、心律失常、肾小球肾炎、肾结石、慢性肾功能不全、病史时间与对照组比较,差异有统计学意义(P<0.05),病例组高于对照组。见表1。
2.2 两组患者临床症状与理化特征比较
咳嗽、咳痰这两个临床常见症状在两组中差异无统计学意义(P>0.05),病例组的呼吸困难、COPD合并低蛋白血症、夜间憋醒者与对照组比较,差异有统计学意义(P<0.05),病例组高于对照组。病例组的FEV1%预计值与对照组比较,差异有统计学意义(P<0.05),病例组低于对照组。见表2。
2.3 老年COPD合并呼吸衰竭Logistic回归分析
老年COPD合并呼吸衰竭Logistic回归分析(见表3),一般临床资料和临床症状以及生理、生化资料的各个变量进行单因素回归分析后,老年COPD合并呼吸衰竭影响因素中有统计学的意义变量为:颈围、呼吸困难、夜间憋醒、低蛋白血症、心血管病史、肾脏疾病史、病史时间。分别将上述有统计意义的变量进行多因素Logistic回归分析,发现呼吸困难、夜间憋醒、低蛋白血症、心血管病史、肾脏疾病史、病史时间、颈围大大提高了发生老年COPD合并呼吸衰竭的风险。

表1 两组患者临床基本资料比较
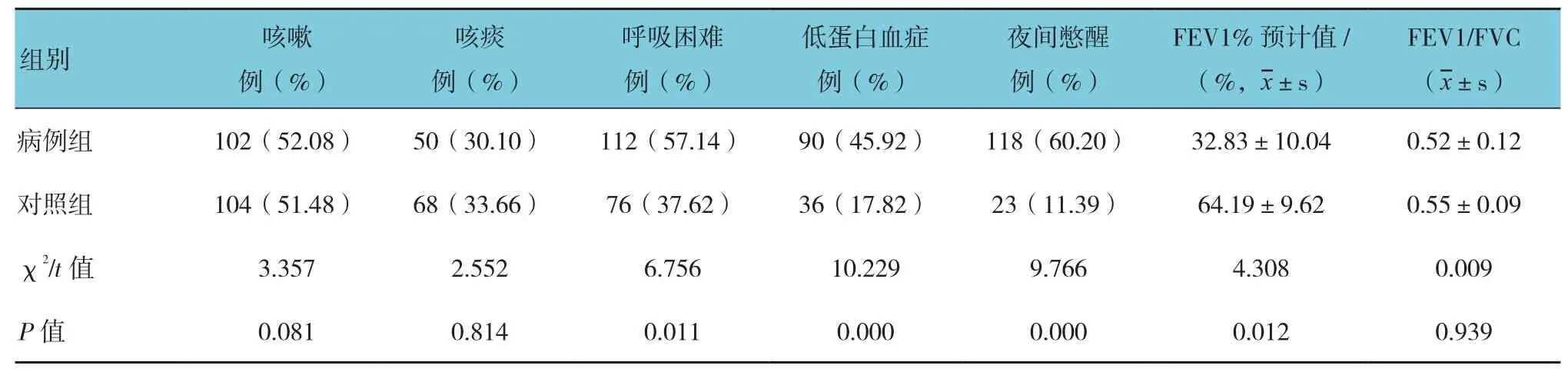
表2 两组患者临床症状与理化特征比较
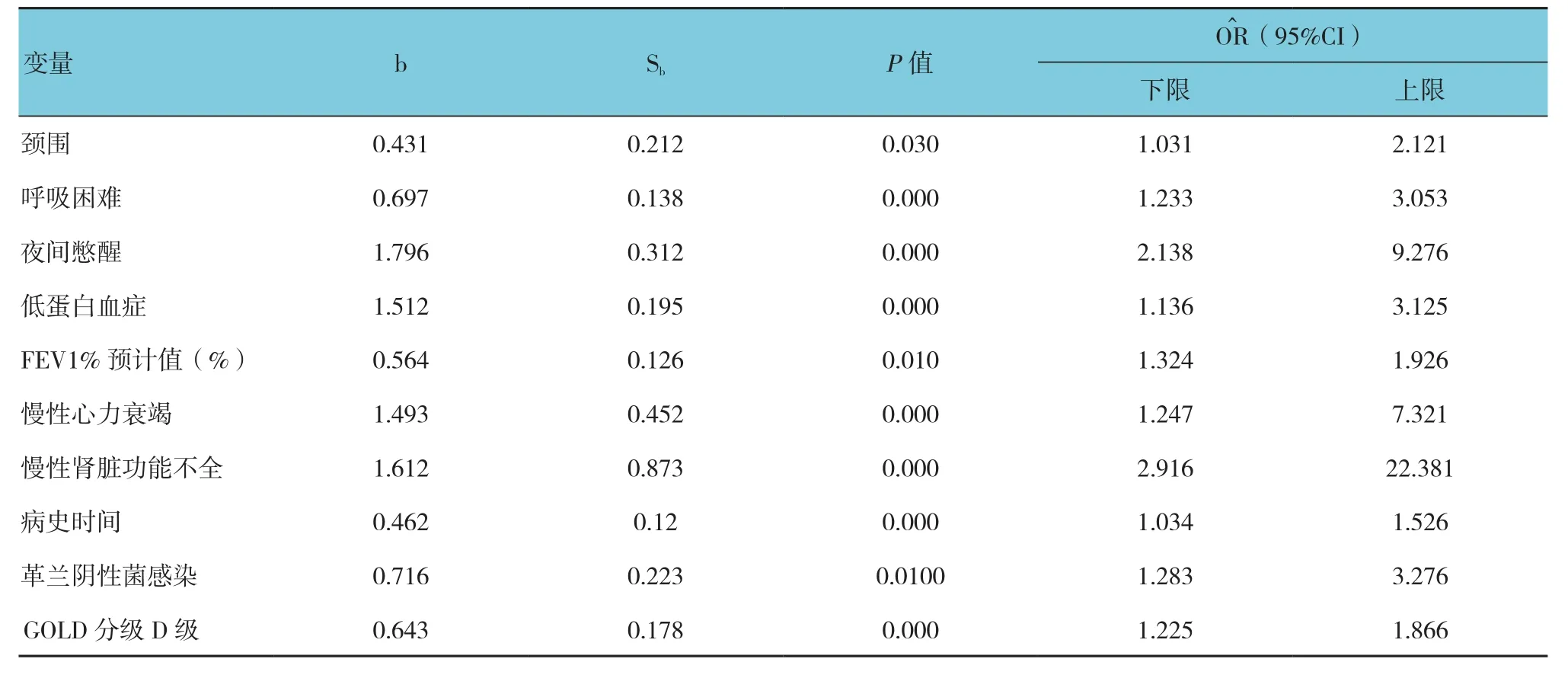
表3 老年COPD合并呼吸衰竭Logistic回归分析
3 讨论
过往研究发现,COPD患者以老年男性居多,国外在对COPD患者病理及病程追踪中发现,由于起到炎症不可逆性的发展,越来越多的耐药细菌定植于气道中,造成了COPD患者气道不可逆性损伤,是诱发和导致呼吸衰竭的重要原因。本研究发现感染仍然是COPD诱发呼吸衰竭的重要影响因素,统计发现因感染引起的呼吸困难、夜间憋醒患者人数远远高于对照组,这提示细菌感染以及炎症的发生发展对于COPD患者狭窄气道是一种更大的损害,大大增加呼吸道负担,是诱发呼吸衰竭的高危因素,这与宣瑞萍等[7]观点相一致。ALMAGRO等[8]曾经研究发现,BMI可以作为COPD患者患病严重程度的一个客观因素,该因素的改变可影响COPD患者预后,本研究发现,BMI指标在两组患者差异并不明显,分析其原因,这可能与两组患者患病时间较长、年龄范围较为局限有关系,有待进一步扩大研究范围以及对各层患病人群进行系统分析进行考证。
国外研究报道[9]指出,FEV1与COPD患者生存时间呈负性曲线,COPD合并呼吸衰竭的发作使FEV1加速下降,FEVl受损严重是急性呼吸衰竭加重、病情难以逆转的独立危险因素,FEV1持续性下降联合肺部炎症形成恶性循环,严重影响COPD患者的生存,延长了患者住院时间以及抗生素的使用,本文研究发现FEV1是老年COPD患者加重及引起呼吸衰竭的有明显的联系,存在某种相关性,下一步收集大量数据进行量化分析。
国内外近几年研究发现[4,10-12],当老年患者合并低蛋白血症,特别是男性患者,当其有更多的合并症,诸如心血管疾病、肾脏疾病,需要更多的激素治疗和输血,长病史患者发生急性呼吸衰竭的风险是最高的,是其他患者的2~5倍。本研究发现,低蛋白血症、合并心血管疾病、合并肾脏疾病、患病时间长均与发生呼吸衰竭相关,分析其原因,老年人各器官随着年龄的增长,其功能逐渐出现衰退,部分器官由于本身存在慢性器质性病变[13-14],导致脏器储备能力和代偿能力出现下降。此时,一些并不严重的致病因素,比如感染、受凉均可引起个别器官功能不全,并相继引起其他器官出现功能不全乃至器官功能衰竭,发生呼吸衰竭的几率大大增加。
综上所述,呼吸困难、夜间憋醒、低蛋白血症、心血管病史、肾脏疾病史、病史时间与老年COPD合并呼吸衰竭具有相关性,这要求临床医生在治疗老年阻塞性疾病时,不应该将关注点聚焦于咳嗽、咳痰等常见症状,要及时关注呼吸困难、夜间憋醒等症状,这往往提示病情进一步加重[5,15],要注意药物的选择,合理使用抗生素。笔者认为需要做好以下几个方面的工作:①经验性用药具有主观性、用药范围往往较广,笔者建议加强痰的病原微生物培养等,获取完整的病原菌感染资料以及耐药情况。提高抗生素使用的准确性和有效性;②对于病史较长的的老年COPD患者,建立长期随访机制,指导其对抗生素合理使用以及对于并发症的积极治疗;③对肺部曾有外伤、支气管发育异常、特殊职业(如煤矿工人)进行早期预防COPD的宣传,定期进行肺功能检查可以早期发现和治疗肺部病变。
本研究仍有许多不足:①本研究样本量较少,导致部分研究结果的代表性不够;②本研究未纳入老年COPD发生感染病原菌、感染部位、感染用药对发生呼吸衰竭的影响,相关研究有待进一步验证;③本研究未对老年COPD引起呼吸衰竭的预后、病死率等进行追踪,未对治愈后做长期随访,缺乏对远期效果的评价。

