腹腔镜与开腹手术治疗意外盲肠憩室炎的疗效比较
邓海山,徐小平,杭天,邓超,胡水根
作者单位: 314000浙江省嘉兴,武警浙江省总队嘉兴医院
盲肠憩室炎是一种较少见的普外科疾病,缺乏典型的临床表现,术前常规检查很难和急性阑尾炎相鉴别,容易发生误诊。多数盲肠憩室炎在术中偶然发现,因此临床处理时比较被动,治疗方案的选择上存在不确定性[1]。本文对36例阑尾炎术中意外发现盲肠憩室炎的患者分别行腹腔镜手术和开腹手术(包括腹腔镜中转剖腹),对比两者疗效。现报道如下。
1 资料与方法
1.1 一般资料 收集武警浙江省总队嘉兴医院2010年9月至2017年9月收治的急腹症患者36例。其中男20例,女 16例;年龄 22~ 75岁,平均(43.9±12.1)岁。临床表现为转移性右下腹部疼痛8例,右下腹部疼痛28例,发热6例,恶心、呕吐15例,腹泻8例。36例均有右下腹部压痛,右下腹局限性腹膜炎26例,触及包块5例。病程8~74h,平均(43.0±21.3)h。尿常规检查均阴性,腹部平片均未见异常。36例均行彩色多普勒超声检查,提示盲肠周围炎性改变、阑尾炎可能28例,右下腹部炎性包块5例,肠壁增厚16例。腹部CT检查提示盲肠周围炎性改变、阑尾炎可能15例;盲肠憩室炎不排除,阑尾炎可能6例;右下腹部炎性包块3例。术前均考虑急性阑尾炎,行手术探查。将患者随机分为腹腔镜组或开腹组,腹腔镜组19例,男11例,女8例;开腹组17例(其中包括腹腔镜中转剖腹2例),男9例,女8例。
1.2 方法 腹腔镜组采用全身麻醉,气管插管。应用德国storz腔镜设备,先于脐上缘取10mm弧形切口,插入气腹针,建立CO2人工气腹,气腹压力10~15 mmHg(1 mmHg≈0.133 kPa)。置入 10 mmtrocar,进镜观察。分别选取脐与左、右髂前上棘连线中、内1/3交界处置入5 mm trocar和 10 mm trocar作为操作孔,无创钳经操作孔检查阑尾。若术中探查发现阑尾炎症与术前诊断不符或不仅局限于阑尾的右侧腹腔炎症,根据术中情况采取不同手术方式,如单纯憩室炎症,则行单纯切除;如粘连致密或疑似恶变无法排除则依据范围行右半结肠、回盲部或盲肠壁部分切除术,阑尾则行常规切除[2],依据需要术中可再增加1~2个操作孔便于手术操作。开腹组采用椎管内麻醉,根据术中探查情况部分麻醉再改为全身麻醉,手术参照常规方法。
1.3 观测指标 记录两组手术时间、术中出血量、肛门恢复排气排便时间、术后并发症发生率及术后住院时间;采用VAS评价两组疼痛程度。
1.4 统计方法 采用SPSS19.0软件进行数据分析。计量资料以均数±标准差表示,采用t检验;计数资料采用Fisher确切概率法。P<0.05为差异有统计学意义。
2 结果
腹腔镜组行腹腔镜下阑尾切除术和憩室切除术10例,右半结肠切除术2例(术后病理为盲肠憩室炎);行回盲部切除术3例,行阑尾切除术及盲肠壁部分切除术4例;开腹组常规开腹手术行阑尾切除术和憩室切除术10例,右半结肠切除术2例(术后病理为盲肠憩室炎);行阑尾切除术及盲肠壁部分切除术 3例,行回盲部切除术2例(先行腹腔镜探查,后因为盲肠与侧腹膜、大网膜以及末端回肠粘连致密而改剖腹手术);开腹组存在1例术后吻合口出血,1例肠梗阻,腹腔镜组存在1例术后吻合口出血;两组手术时间、术中出血量差异均无统计学意义(t=1.059、1.283,均 P > 0.05);两组术后3d VAS评分、肛门恢复排气排便时间及住院时间差异有统计学意义(t=7.649、2.661、4.496,均 P < 0.05)。见表 1。
3 讨论
盲肠憩室是盲肠黏膜通过肠壁薄弱部位向外突出形成的袋状结构。盲肠憩室有先天性和后天性之分,后天性较为常见。国外文献报道结肠憩室好发于左半结肠及乙状结肠,而我国报道70%~90%结肠憩室发生在右半结肠,且以单发为主,可能与种族差异有关[3-4]。随着饮食结构的的改变,我国结肠憩室炎发病率逐年增高。但因为盲肠憩室炎缺乏特异性表现,发病时表现为右下腹痛、麦氏点压痛及白细胞升高,与阑尾炎难以鉴别。当手术操作中发现阑尾炎病变程度与术前检查结果及体征不符时应警惕意外盲肠憩室炎存在的可能性。由于多数盲肠憩室炎病例发病是因粪石嵌顿,严重可出现憩室壁穿孔、溢脓等,有时稍加分离可见粪石脱出。故术中需仔细探查盲肠及升结肠肠壁结构有无异常,如有无肠壁穿孔、粪石脱出、脂肪垂处水肿、发黑等,当术中发现局部盲肠壁或脂肪垂水肿明显时应高度怀疑该病可能,通常切开脂肪垂即可见炎症坏死异常一定要探查周围脏器,避免出现差错,详细探查,提高对该疾病的认识及警惕性,术中提高确诊率,避免漏诊及术后发生憩室穿孔等严重并发症[5]。
对于术中意外憩室炎的术式选择尚无明确定论,通常对于单发且周围组织炎症反应较轻的病例可采用憩单纯憩室切除及阑尾切除,而对于炎症反应重,粘连致密且怀疑存在恶变可能的憩室炎,需根据病变侵袭范围选择右半结肠、回盲部或盲肠壁部分切除术。目前为提高检出率,影像学检查在盲肠憩室炎的术前诊断中占有越来越重要的地位[6]。术前CT能直观显示憩室及周围炎症,提高检出率,且可与其他急腹症鉴别[7]。随着微创外科技术的成熟和发展,诊断性腹腔镜探查对于提高确诊率,减少病情延误有重要价值[8],且对于临床症状及体征相似,但无法确诊的病例,不应当为明确诊断而延误手术时机,对于有明确手术指证的病人,均应早期手术探查[9]。国内外多数学者提倡外科切除所有憩室,当术中诊断盲肠憩室炎时,应将所有可见的病变全部切除,因为残留的憩室组织会增加憩室炎的复发几率,且会因残留组织而导致术后住院时间的延长,经验也表明盲肠憩室炎的急症手术切除,回盲部或右半结肠切除是安全的,病死率低[10]。
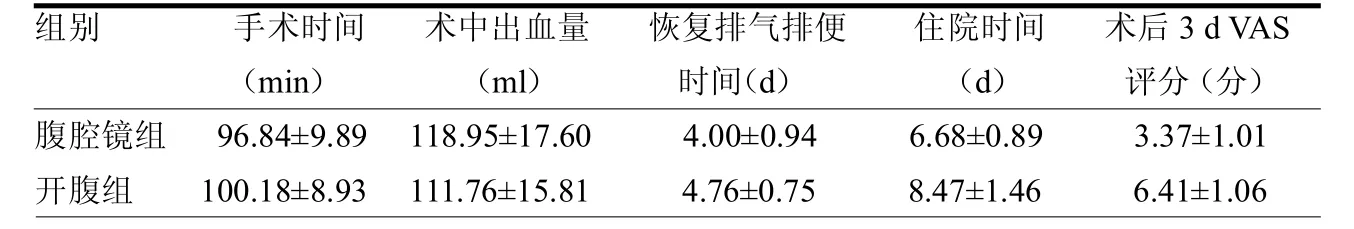
表1 一般手术情况比较

