药师指导下服用阿司匹林对心脑血管疾病患者疗效与安全性的影响
帖青松 胡 霞
心脑血管疾病发病率呈上升趋势,严重威胁公众生命健康,并给家庭和社会带来沉重负担。阿司匹林 是疗效确切的抑制血小板聚集的药物[1],临床上常将其作为心脑血管疾病的预防药物,疗效较为肯定。目前,阿司匹林的使用剂量常以疾病类型作为参考依据,忽略了患者的异质性,对患者的治疗缺乏个体化。不同体质量患者应用相同剂量阿司匹林的心血管事件发生率和死亡风险不一致[2],但目前具体的剂量调整方案研究尚少。因此,为分析在药师指导下服用阿司匹林对心脑血管疾病患者的疗效和安全性,在与临床医师充分探讨病情,调整治疗方案达成一致的前提下,对136例心脑血管疾病患者进行了一次随机对照试验,报道如下。
1 材料与方法
1.1 一般资料 本研究采用随机对照的前瞻性研究。选择2015年6月至2016年7月江苏省建湖县人民医院收治的136例心脑血管疾病患者,随机数表法分为对照组和试验组,试验组69例、对照组67例。 纳入标准:①临床诊断为心绞痛、心肌梗死治疗后、短暂性脑缺血或脑梗死者;②后续治疗方案中需使用阿司匹林抗血栓者;③符合阿司匹林的使用适应证者;④与临床医师充分探讨病情和治疗方案后,被认为可调整剂量者。排除标准:①合并造血功能障碍或出血性血液系统疾病者;②合并胃十二指肠溃疡出血等消化系统疾病者;③阿司匹林过敏者;④近2周内使用过氯吡格雷、华法林、肝素等其他抗血小板或抗血凝药物者;⑤严重肝肾疾病者。诊断标准:心绞痛的诊断依照2007年《慢性稳定性心绞痛诊断与治疗指南》[3]和《不稳定性心绞痛和非ST段抬高心肌梗死诊断与治疗指南》中的诊断标准;心肌梗死的诊断依据2015年《急性ST段抬高型心肌梗死诊断和治疗指南》[4]中的诊断标准;短暂性脑缺血的诊断依据2014年《缺血性卒中/短暂性脑缺血发作患者合并心房颤动的筛查及抗栓治疗中国专家共识》[5]中的诊断标准;脑梗死的诊断依据2014年《中国急性缺血性脑卒中诊治指南》[6]中的诊断标准。两组患者的基线资料差异无统计学意义(P>0.05),详见表1。本试验由医院伦理委员会审批,告知患者及家属相关事项并签署知情同意书。
1.2 治疗方法 所有患者给予相应心脑血管疾病的常规治疗,在此基础上,对照组患者给予阿司匹林肠溶片(每片25 mg,国药准字H37023155,烟台只楚药业有限公司)100 mg,每天1次,于晨起空腹状态下口服;试验组患者给予阿司匹林肠溶片,在药师指导下调整阿司匹林剂量,体质量<50 kg者给予50 mg/d,50~59 kg者给予75 mg/d,60~69 kg者给予100 mg/d,70~79kg者给予125 mg/d,≥80 kg者给予150 mg/d,每天1次,均于晨起空腹状态下口服。
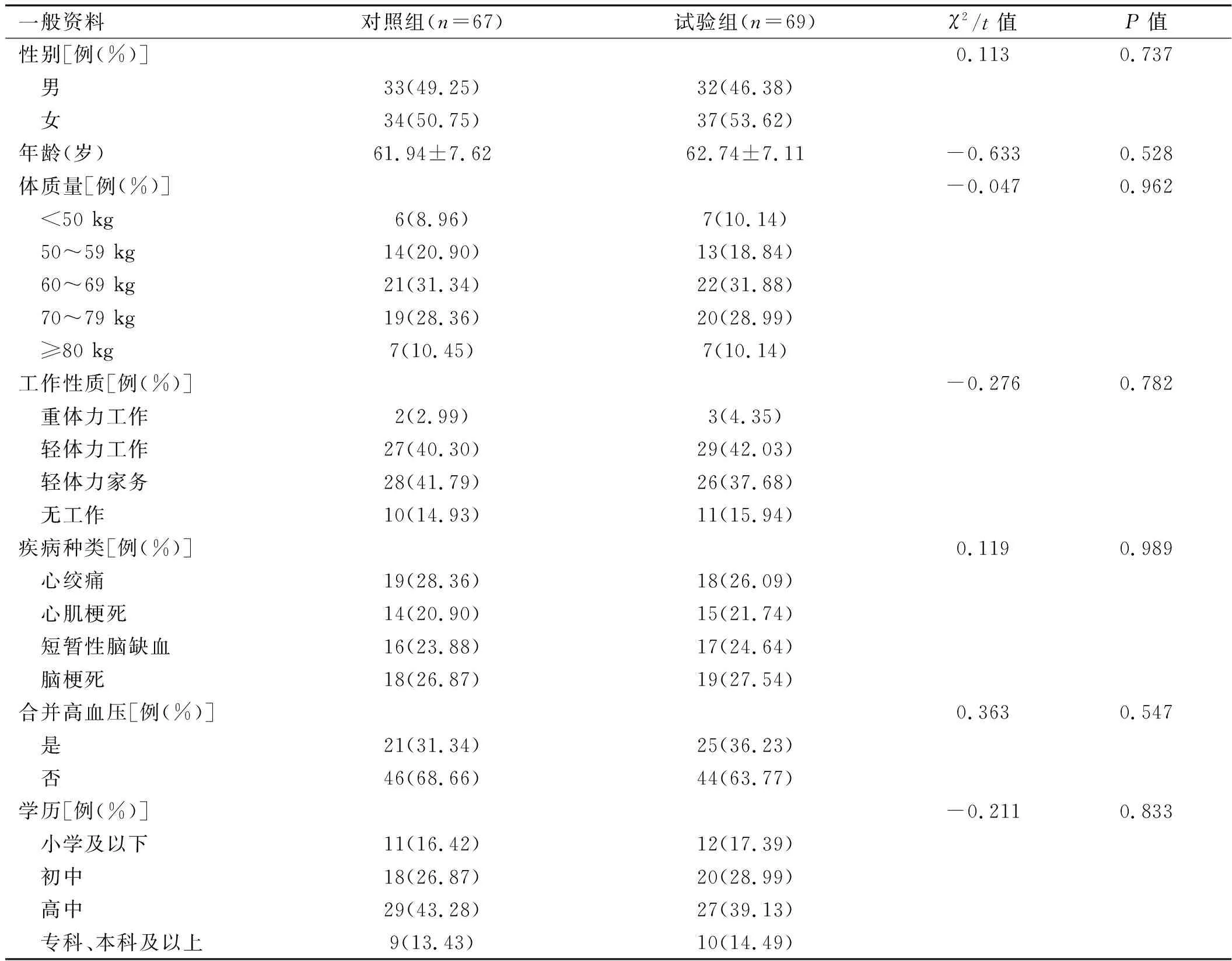
表1 两组患者基线资料对比
1.3 治疗监测和随访 嘱患者每月进行门诊复诊,检查血小板聚集率和活化指标,记录患者不良反应,每周进行1次电话随访。随访时间为24个月。
1.4 观察指标和疗效评价 比较两组患者治疗前和治疗2年后的血小板聚集率试验(platelet aggregation test,PAgT)结果、血小板簇分化抗原63(clusters of differentiation 63,CD63)及簇分化抗原62P(clusters of differentiation 62P,CD62P)、心血管事件和不良反应发生情况以及预后差异。
PAgT分为经花生四烯酸(arachidonic acid,AA)和二磷酸腺苷(adenosine diphosphate,ADP)诱导的PAgT,采用全自动血小板聚集仪LBY-NJ4A(北京普利生仪器有限公司,北京)分别以AA和ADP为诱导剂进行血小板聚集功能检测,取患者早晨空腹肘静脉血置入抗凝真空管中待检测。CD63及CD62P采用流式细胞仪[赛默飞世尔科技(中国)有限公司,Attune NxT型]检测。
比较心血管事件发生率时,统计的心血管事件包括心脑血管引起的猝死、急性心肌梗死、急性脑出血、急性脑卒中等。心血管事件发生率=发生例数/总例数×100%。
死亡为患者的终点事件,统计两组患者死亡例数的死亡时间和死亡率。死亡率=死亡例数/总例数×100%。

2 结果
2.1 治疗前后PAgT和活化指标对比 治疗前两组患者PAgT、CD63和CD62P差异无统计学意义(P>0.05);治疗后两组患者PAgT、CD63和CD62P均下降(P<0.05),试验组的上述指标均低于对照组(P<0.05),且试验组的各指标治疗前后变化值大于对照组,差异有统计学意义(P<0.05)。详见表2。
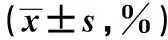
表2 两组患者治疗前后血小板聚集率和活化指标对比
注:与同组治疗前比较,*P<0.05
2.2 心血管事件发生情况对比 对照组和试验组在治疗24个月内的心血管事件发生率分别为22.39%(15/67)、8.70%(6/69),试验组低于对照组(HR=0.367,95%CI:0.155~0.864,P=0.030),见图1。
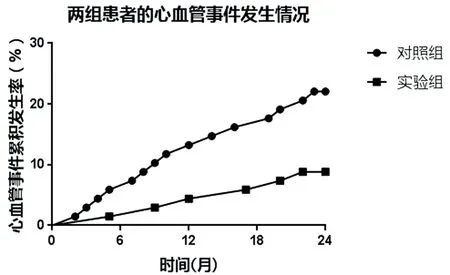
图1 两组患者的心血管事件发生情况对比
2.3 生存预后对比 对照组和试验组在24个月内的死亡率分别为11.94%(8/67)、2.90%(2/69),试验组的死亡风险低于对照组(HR=0.238,95%CI:0.069~0.822,P=0.048),见图2。
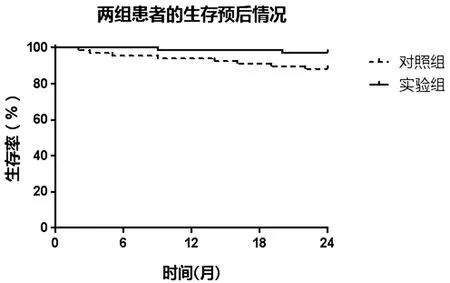
图2 两组患者生存预后对比
2.4 不良反应发生率对比 对照组和试验组的不良反应发生率分别为8.96%、10.14%,差异无统计学意义(χ2=0.056,P=0.814)。详见表3。

表3 两组患者不良反应发生率对比[例(%)]
3 讨论
目前,我国有2.9亿心脑血管疾病患者,心脑血管疾病约占我国全因死亡构成的40%左右,严重威胁群众生命健康[7]。同时,由于饮食和生活习惯的改变,过多食用高胆固醇和高脂食物,日常运动量减少,以及过量饮酒和吸烟等,心脑血管疾病的患病率呈上升趋势[8]。
阿司匹林是临床上常用的心脑血管疾病预防及治疗药物,常规使用剂量为75~100 mg/d,具有较好的预防和治疗效果。但阿司匹林预防心血管事件的最佳剂量与体质量有密切联系,单一剂量的阿司匹林对不同体质量患者疗效不一致,在一定范围内,随着体质量的增加高剂量阿司匹林的临床效果同时增加[7]。
阿司匹林通过与环氧化酶1(Cyclooxygenase-1,COX-1)活性部位发生乙酰化致COX失活,阻断AA转换为血栓素A2(thromboxane A2,TXA2),从而抑制血小板的聚集和活化[9]。本研究分析在药师指导下调整阿司匹林剂量对心血管疾病的临床效果,结果显示,治疗后两组患者PAgT、CD63和CD62P均下降,其中,试验组的上述指标显著低于对照组。提示对于不同体质量患者给予具有针对性的阿司匹林剂量能更有效的降低血小板聚集率和活化指标[10]。有研究[12]表明,阿司匹林对冠心病等动脉粥样硬化性心脑血管疾病患者的血管进一步狭窄有抑制作用。
心脑血管疾病患者的治疗目的除了缓解症状外,还要预防心血管事件,降低其发生率。本研究中,试验组患者的心血管事件发生率和发生风险均小于对照组,表明单一剂量阿司匹林的临床疗效低于根据个体体质量调整剂量的疗效。动脉粥样硬化形成和斑块不稳定的病理生理基础是内皮损伤,阿司匹林对心脑血管事件的预防机制涉及动脉粥样硬化进程的多个环节[11]。有研究[13]表明,在体质量低于50 kg的患者中使用75~100 mg的阿司匹林存在剂量过高的危险,增加了心血管事件的发生率,而体质量高于70 kg的个体应用75~100 mg阿司匹林的临床疗效低[14-15],本研究结果与其报道存在一致性。
应用阿司匹林降低心血管事件发生率的最终目的为降低患者的死亡率和死亡风险。本研究结果显示,对照组和试验组在24个月内的死亡率分别为11.94%和2.90%,试验组的死亡风险明显低于对照组(HR=0.238,P=0.048),提示调整阿司匹林剂量能有效降低患者的死亡率和死亡风险。在接受常规剂量阿司匹林的患者中,低体质量者的死亡风险高于中等体质量患者[16-17],这可能与阿司匹林对COX-2的抑制有关[18]。除此之外,体质量较高者应用常规剂量的阿司匹林则因血药浓度不足,抗血小板聚集作用不足,增加了患者的死亡率和死亡风险[19-20]。此外,两组患者的不良反应发生率无明显差异,说明调整阿司匹林剂量时增加高体质量者的剂量不会增加患者不良反应发生率,较为安全。
本研究中,对照组出现8例死亡,3例死因为心肌梗死,4例死因为脑卒中,1例死因为结肠癌,其中6例患者体质量大于70 kg,可能与阿司匹林使用剂量不足有关;试验组出现2例死亡,1例死因为心肌梗死,1例死因为肺癌,提示试验组的调整方案仍存在不足,其安全性还可提高。可能与本研究仅以体质量为调整剂量的变量,忽略了患者疾病的种类和轻重程度等原因有关,具有一定的局限性,今后可进行调整方案更详细的研究。
综上所述,在药师指导下服用阿司匹林对心脑血管疾病患者的疗效较好,能显著降低心血管事件的发生率和发生风险以及患者的死亡率和死亡风险,且安全性较好。

