双侧脑室外引流联合颅内压监测治疗重型脑室出血的疗效分析
汪洋 鲍得俊 程传东 董永飞 汪大胜 魏祥品 牛朝诗 傅先明 汪业汉
(安徽省立医院神经外科,安徽 合肥 230001)
脑室出血(intraventricular hemorrhage, IVH)是神经外科的一种常见疾病,重型脑室出血(severe intraventricular hemorrhage, SIVH)大都合并脑室铸形,短期内可形成梗阻性脑积水,病情危重,病死率及致残率极高[1]。目前治疗方法以手术为主,包括侧脑室外引流术、穿刺血肿抽吸、开颅血肿清除术等,早期行脑室外引流,解除梗阻性脑积水是治疗SIVH的关键环节[2-3]。我院神经外科采用双侧脑室外引流联合颅内压(intracranial pressure, ICP)监护治疗SIVH,取得了满意疗效,现报道如下。
对象与方法
一、一般资料
我院神经外科2015年7月至2017年1月收治SIVH患者62 例,男38例,女24例;年龄35~76 岁,平均年龄(64.5±5.5)岁;既往高血压病史50 例,占80.6%,糖尿病病史8例,占12.9%;出血量40~58 mL,平均(49.5±3.4)mL;发病至手术时间3~8.5 h,平均(5.2±2.7)h。
二、临床表现
患者入院时大部分呈昏迷状态,入院时格拉斯哥昏迷评分(Glasgow coma scale, GCS)8 分以下的为47例,部分已进展为梗阻性脑积水。
三、影像学检查
所有患者入院时急诊行头颅CT检查,必要时行头颅CTA检查,原发性脑室出血14 例(22.6%),继发性脑室出血48 例(77.4%);按出血部位分为内囊10例,丘脑33例,额叶5例,脑室14例。
四、实验分组
根据不同手术方案分为观察组和对照组各31例,两组患者均行双侧脑室外引流术,但观察组一侧术中置入带有ICP监护探头的引流管。两组患者年龄、性别、入院GCS 评分、出血部位、平均血肿量及梗阻性脑积水等比较经t检验及χ2检验差异无统计学意义(P>0.05),具有可比性。见表1。


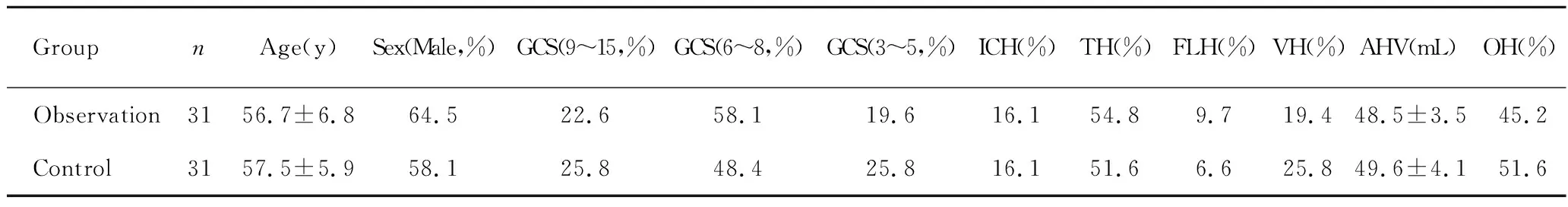
GroupnAge(y)Sex(Male,%)GCS(9~15,%)GCS(6~8,%)GCS(3~5,%)ICH(%)TH(%)FLH(%)VH(%)AHV(mL)OH(%) Observation3156.7±6.864.522.658.119.616.154.89.719.448.5±3.545.2 Control3157.5±5.958.125.848.425.816.151.66.625.849.6±4.151.6
ICH: internal capsule hemorrhage; TH: thalamic hemorrhage; FLH: frontal lobe hemorrhage; VH: ventricular hemorrhage; AHV: average hematoma volume; OH: obstructive hydrocephalus.
五、手术方法
患者入院后,经评估后患者手术指征明确。在全麻下,观察组患者行双侧脑室外引流+ICP探头置入术,对照组患者行单纯性双侧侧脑室外引流术。术中在ICP监测下,脑室内积血可用生理盐水缓慢置换,经置换后见引流管内血性液体流出通畅,脑搏动良好,ICP维持在15~20 mmHg。置换结束后引流管接侧脑室外引流瓶[4]。
六、术后管理
术后予以控制血压、维持水和电解质平衡、营养支持、抑酸护胃等综合治疗。为确保ICP的准确性,探头不应置入血凝块内,同时根据ICP数值调整引流瓶高度,避免过度引流,ICP过低导致颅内再出血。若ICP数值持续升高,达到30 mmHg,则需急诊复查头颅CT,若血肿量增大明显,必要时行开颅血肿清除。根据术后第2 天复查头颅CT情况确定是否应用尿激酶,一般将尿激酶剂量为2万U稀释为5 mL,严格无菌操作下注入脑室外引流管内,夹闭引流管2 h后打开,若夹闭过程中ICP大于30 mmHg且排除了翻身、咳嗽等影响,应随时开放引流管,同时可见大量血性脑脊液流出[5-6]。根据CT显示脑室内积血情况,一般脑室内连续注入尿激酶3 d。当复查头颅CT显示脑室内高密度消失,第三脑室、中脑导水管、第四脑室形态规则,脑脊液循环通畅,引流液呈淡血性或无血性,可试夹闭脑室引流管24 h,且ICP维持在20 mmHg以内,观察患者病情稳定且无异常反应后可拔除脑室引流管[7]。
七、观察指标
①比较术后2 d、7 d脑室血肿平均清除率及意识状态情况(GCS评分);②脑室外引流时间(拔管时间);③术后颅内感染率,住院期间病死率,平均住院时间;④日常生活能力(activity of daily living, ADL)评价[8],ADL评分在出院后6个月后进行。ADL分为5级:①无任何症状;②出现症状,部分功能恢复,日常基本活动不受影响;③仅仅能自理;④意识清醒,但卧床不起;⑤植物状态。
八、统计学方法

结 果
一、一般结果
术后2 d、7 d,观察组脑室平均血肿清除率及意识状态评分明显高于对照组(P<0.05)。脑室外引流时间较对照组明显缩短(P<0.05);然而,两组患者的术后再出血率无明显差异(P>0.05)。另外,观察组患者颅内感染发生率,住院期间死亡率及平均住院时间明显低于对照组(P<0.05),随访6个月存活患者ADL 1~3级比率明显高于对照组(P<0.05)。见表2。
二、典型病例
患者张某,因“头痛伴意识不清1天”入院,GCS 9分,CT提示丘脑出血破入脑室。患者入院后,因脑积水进展明显,急诊行双侧侧脑室穿刺引流+左侧ICP传感器植入术,术后12 h ICP 急剧升高至35 mmHg, 当时患者意识状态、脑脊液颜色及双侧瞳孔未见明显改变,急诊头颅CT提示丘脑血肿量较前明显增多。进一步行丘脑血肿穿刺抽吸术,术中抽取暗红色血块8 mL,次日注射尿激酶,术后第10 d拔除左侧侧脑室外引流管及右侧颞部血肿腔引流管,期间ICP维持在15~20 mmHg之间,术后11 d拔除含ICP探头的侧脑室引流管;术后20 d,复查头颅CT侧脑室、第三脑室形态及大小基本正常,患者顺利出院(图1)。
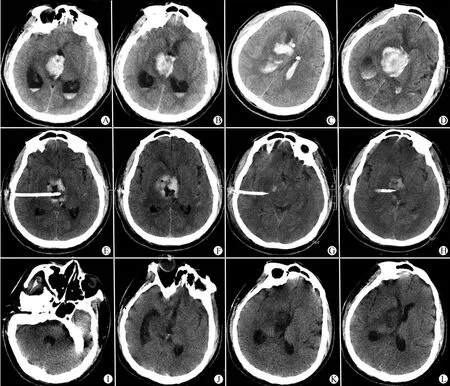
图1 典型病例的影像学资料
Fig 1 The imaging data of typical case
A, B: The thalamic hemorrhage broke into the ventricle; C, D: Post-operative head CT after 12 h indicated that the hematoma volume was significantly increased; E, F: The effect of puncture and aspiration was satisfactory; G, H: The thalamus hematoma drainage was satisfied; I~L: The lateral ventricle, third ventricle and fourth ventricle were visible and the circulation of cerebrospinal fluid was unblocked.


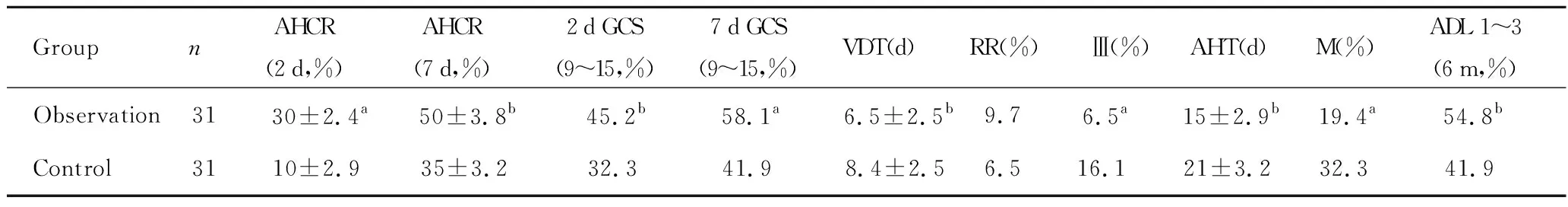
GroupnAHCR(2 d,%)AHCR(7 d,%)2 d GCS(9~15,%)7 d GCS(9~15,%)VDT(d)RR(%)Ⅲ(%)AHT(d)M(%)ADL 1~3(6 m,%) Observation3130±2.4a50±3.8b45.2b58.1a6.5±2.5b9.76.5a15±2.9b19.4a54.8b Control3110±2.935±3.232.341.98.4±2.56.516.121±3.232.341.9
AHCR: average hematoma clearance rate; VDT: ventricular drainage time; RR: rebleeding rate; III: intracranial infection incidence; AHT: average hospitalization time; M: mortality; ADL: activity of daily living.
aP<0.01;bP<0.05,vsControl group.
讨 论
原发性脑室出血(primary intraventricular hemorrhage, PIVH)是由于脑室脉络丛、脑室内、脑室壁以及脑室旁区血管破裂所致,约占脑室出血的7.4%~18.9%。继发性脑室出血(secondary intraventricular hemorrhage, SIVH)SIVH 多因为脑室周围组织包括丘脑、基底节区、尾状核头及额叶出血破入脑室或蛛网膜下腔出血逆流入脑室,临床上脑室出血以SIVH 更为多见,占全部脑室出血的81.1%~92.6%[9-10]。同时,按照积血的波及范围可将脑室出血分为单侧脑室铸形,双侧脑室铸形,严重时可出现三脑室、中脑导水管、四脑室铸形,引起脑脊液循环障碍,导致急性脑积水,引发脑疝[11]。本研究62 例患者中,PIVH 占12.9%,SIVH 占87.1%,全脑铸形15例,占24.2%。
ICP是临床神经外科中的一项重要监测指标,如能及早发现和及时处理颅高压,可避免脑灌注压降低、脑血流量减少、脑缺血缺氧造成的昏迷、脑功能障碍等[12]。脑室外引流术简单易行,技术成熟,安全有效,可作为IVH患者的首选治疗方法,既可解决急性梗阻性脑积水,也可作为开颅血肿清除术、动静脉畸形切除术及神经内镜血肿清除手术等之前的应急治疗措施,为二次手术赢得时间[13]。另外,脑室外引流联合尿激酶配合适量尿激酶,可促进脑室内血肿尽快液化及脑脊液循环再通,脑室外引流联合尿激酶灌注技术在基层医院已得到推广[14]。SIVH诊断明确后,手术宜尽早施行,以取得最佳的手术引流效果。目前ICP监测广泛应用于重型颅脑外伤及脑出血的治疗中,效果显著,但在IVH中的治疗中尚未推广[15-16],因此,有关侧脑室外引流联合ICP治疗SIVH的治疗效果及经验尚且缺乏。本研究62例患者,入院后均实施双侧侧脑室穿刺引流术,而观察组在术中侧脑室中置入了ICP监护探头,实施ICP持续监测,配合术后尿激酶的合理使用,从而取得较为满意的治疗效果。结果显示观察组术后2 d、7 d脑室血肿平均清除率明显高于对照组,原因在于ICP监测下术中可安全地行脑室血肿抽吸术及术后尿激酶的使用;由于术后可多次行尿激酶注入溶解血肿,脑室外引流时间较对照组明显缩短;根据ICP的变化趋势,双侧外引流管多在一周左右内拔除,因此术后颅内感染发生率低于对照组;由于早期脑室系统内血肿的清除及尿激酶的合理应用,不但避免了血肿对侧脑室壁及脑干的长期压迫,而且也降低了神经因子的神经损害作用[5],因此观察组患者死亡率比对照组下降;存活患者在3个月和6个月进行ADL评分,观察组ADL评分患者明显优于对照组,表明侧脑室外引流联合ICP监测对SIVH患者的预后及生活质量的提高有积极的影响。
通过比较和总结,双侧脑室外引流联合ICP监测具有以下优势:①在术中ICP监测下,脑室内积血可用生理盐水置换,尽可能多的置换出脑室内积血,减少血块的压迫及减少引流时间,但术中置换应缓慢,避免ICP剧烈波动,经置换后见引流管内血性液体流出通畅,脑搏动良好,这样确了保ICP监测的准确性,避免血块堵管,此过程中ICP应维持在15~20 mmHg;②ICP监测早期可发现颅内病情变化,如再出血,ICP数值波动往往先于意识、瞳孔及生命体征变化,可尽早行干预,避免脑疝的发生;③可选择性使用脱水剂,在ICP调控下使用脱水剂可明显减少脱水剂的使用量,摆脱经验性使用,避免了电解质紊乱及肾功能不全的发生;④明显缩短置管引流时间,减少颅内感染的发生;⑤明显缩短住院时间,可早期行康复治疗,改善患者生活质量;⑥根据ICP数值调整引流管高度,避免过度引流;同时可判断引流管是否通畅,是否有血块堵塞管道;⑦为尿激酶的安全使用提供保障;⑧确保安全地拔除引流管,一般在拔管前持续夹闭引流管24 h ICP维持在20 mmHg以内。
综上所述,双侧脑室外引流联合ICP监测治疗重型脑室出血,可明显缩短引流时间,提高临床治疗效果,改善患者的预后,提高患者的生活质量,具有广阔的临床应用前景。

