降阶梯疗法治疗新生儿细菌感染性肺炎的疗效及对血清PCT、WBC和CRP的影响
龚剑锋,万华,李秋红
(重庆市妇幼保健院 1.检验科,2.新生儿病房,重庆 401147)
新生儿细菌性肺炎是常见的新生儿疾病。患病新生儿免疫功能不健全,屏障功能差,容易造成感染,处置不慎将发展为重症肺炎[1]。流行病学调查表明在我国肺部感染是新生儿主要死因,而其中大多为细菌感染。细菌性肺炎与胎龄、出生体重、血清白蛋白水平、宫内窘迫、胎膜早破、羊水污染等因素有关,发病初始较为隐匿且缺乏特异性,一旦感染扩大会出现一系列严重并发症,威胁患儿生命[2]。抗生素的应用大大降低了新生儿细菌性肺炎的死亡率,但近年来抗生素滥用的问题日益严重,导致耐药菌株的产生[3]。为探索抗生素在新生儿细菌性肺炎治疗中的合理有效应用,本研究采用了降阶梯疗法(De- escalation therapy)治疗新生儿重症感染性肺炎,并观察该疗法对患儿血清炎症相关指标的影响。
1 资料与方法
1.1 一般资料
选择2015年6月至2017年5月本院收治的感染性肺炎新生儿88例,其中男54例,女34例,平均胎龄(38.03±1.32)周,平均日龄(13.13±4.15)d,入院平均体重(3.14±0.57)kg。将患儿随机分为治疗组和对照组各44例,两组患儿在性别、日龄、体重和早/晚期新生儿等一般资料方面差异无统计学意义,具有可比性(P<0.05,表1)。患儿感染性肺炎诊断参照《实用新生儿学(第八版)》:(1) 宫内感染性肺炎:出生后24 h内发病,出生时常有窒息史;气促、呼吸困难,肺部听诊呼吸音粗糙、减低,闻及湿啰音;X线胸片显示支气管肺炎。(2) 分娩过程中细菌性肺炎:出生3~5 d后发病,血液、气管分泌物涂片结果符合细菌性肺炎特征。(3) 产后细菌性肺炎:发热或体温不升、气促、鼻翼扇动;双肺闻及细湿啰音;鼻咽分泌物细菌培养符合细菌性肺炎特征。金黄色葡萄球菌肺炎可见脓气胸,X线胸片检查可见肺大泡。
表1两组一般资料比较
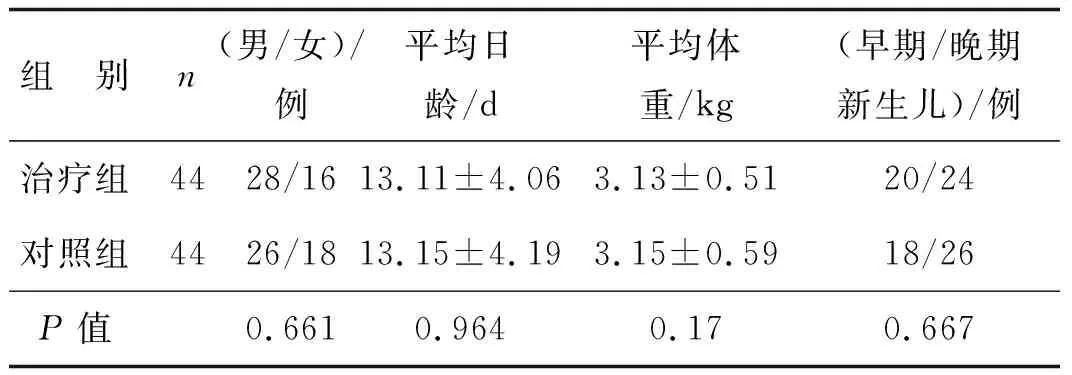
组 别n(男/女)/例平均日龄/d平均体重/kg(早期/晚期新生儿)/例治疗组4428/1613.11±4.063.13±0.5120/24对照组4426/1813.15±4.193.15±0.5918/26P值0.6610.9640.170.667
1.2 纳入标准和排除标准
纳入标准:(1) 符合上述诊断标准;(2) 无其他新生儿疾病、先天性遗传代谢疾病或先天性畸形;(3) 胸片出现片状、斑片状阴影改变,提示支气管肺炎特征;(4) 痰涂片细菌病原学及痰细菌培养均为阳性;(5) 家长同意进行试验并签署同意书。
排除标准:(1) 体重3 kg以下早产儿;(2) 对碳青霉烯类和头孢菌素类抗生素过敏患儿;(3) 体温未见升高,白细胞未下降患儿;(4) 严重心脑肝肾功能不全,或合并肿瘤患儿。
1.3 治疗方法
所有患儿均接受生命体征监护,根据病情不同接受保温、补充电解质、纠正酸碱平衡、吸氧、机械通气及吸痰等基础治疗。
治疗组患儿接受降阶梯治疗,在入院初期静脉滴注广谱抗生素亚胺培南西司他丁钠(泰能,每瓶1 g,含亚胺培南500 mg、西司他丁钠500 mg,美国默沙东公司),15 mg·kg-1·次-1,1次·(6 h)-1,持续使用3~5 d 后观察,如体温<37.5 ℃、呼吸频率<40次·min-1、心律<140次·min-1、肺啰音消失,则改为美洛西林或哌拉西林他唑巴坦继续治疗,如效果不明显或病情加重(体温持续>38.5 ℃,呼吸急促,吸气性三凹征,心律>160次·min-1,肺部可闻及干湿啰音),则采用第三代头孢菌素联合酶抑制剂或升级碳青霉烯类光谱抗生素进行治疗,至临床痊愈。
对照组患儿常规使用阿莫西林钠克拉维酸钾(每瓶1.2 g,珠海联邦制药股份有限公司),出生14 d内20~50 mg·kg-1·d-1,出生15~28 d 20~80 mg·kg-1·d-1,静脉滴入,连续使用3~5 d。根据临床症状及实验室检查结果,如效果不明显或病情加重(体温持续>38.5 ℃,呼吸急促,吸气性三凹征,心律>160次·min-1,肺部可闻及干湿啰音),则采用第三代头孢菌素联合酶抑制剂或升级碳青霉烯类光谱抗生素进行治疗,至临床痊愈。
1.4 观察指标
(1) 两组患儿临床疗效,总有效率=(有效例数+显效例数)/总病例数×100%;(2) 治疗前后患儿体温恢复正常、肺啰音消失、呼吸平稳和平均住院时间;(3) 治疗前后患儿血清降钙素原(procalcitonin, PCT)、白细胞计数(white blood cell count, WBC)和C- 反应蛋白(C- reactive protein, CRP)水平变化;(4) 治疗过程中不良反应以及肝肾功能、血糖指标变化。
1.5 疗效判定
显效:用药5 d后反应好转,哭声及吮乳有力,吸奶量增加,体温恢复正常,呼吸频率降至40 次·min-1以下,无吸气三凹征,无发绀体征、肺啰音消失或细微,实验室指标基本正常。有效:用药5 d后反应有所好转,哭声及吮乳尚可,呼吸频率40~50 次·min-1,三凹征变浅,肺部可闻及较少湿啰音,发绀体征消失,实验室感染相关指标下降但未恢复正常。无效:用药5 d后反应仍欠佳,哭声弱,饮奶量少或拒乳,呼吸频率在50次·min-1以上,可见三凹征,肺部仍有较多湿啰音,实验室感染指标未见改善或恶化,须更换药物进行治疗。
1.6 统计学处理
2 结 果
2.1 两组临床疗效比较
治疗组有效19例,显效22例,无效3例,总有效率93.2%;对照组有效15例,显效18例,无效10例,总有效率77.3%。两组总有效率比较差异具有统计学意义(χ2=4.23,P<0.05)。
2.2 两组临床症状改善情况比较
治疗组体温恢复正常时间、啰音消失时间、呼吸平稳时间和平均住院时间均显著低于对照组,差异具有统计学意义(P<0.05),见表2。
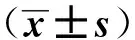

d
2.3 两组血清WBC、PCT和CRP水平比较
两组治疗前WBC、PCT和CRP水平比较差异均无统计学意义(P>0.05),治疗后两组WBC、PCT和CRP水平与治疗前比较均显著下降(P<0.05),其中治疗组下降更加明显,与对照组比较差异有统计学意义(P<0.05),见表3。
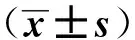
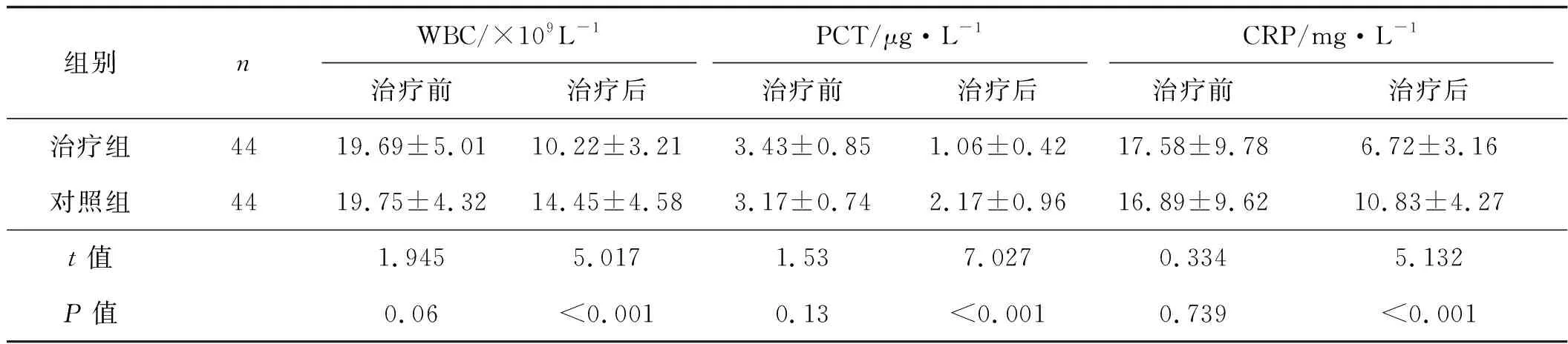
组别nWBC/×109L-1PCT/μg·L-1CRP/mg·L-1治疗前治疗后治疗前治疗后治疗前治疗后治疗组4419.69±5.0110.22±3.213.43±0.851.06±0.4217.58±9.786.72±3.16对照组4419.75±4.3214.45±4.583.17±0.742.17±0.9616.89±9.6210.83±4.27t值1.9455.0171.537.0270.3345.132P值0.06<0.0010.13<0.0010.739<0.001
2.4 两组不良反应发生情况
治疗组发生腹泻1例、呕吐1例、皮疹2例,对照组发生腹泻2例、呕吐1例、皮疹4例,两组患者不良反应发生率差异无统计学意义(P>0.05)。
3 讨 论
感染性肺炎是围产期新生儿死亡的主要原因之一,据统计在NICU中肺炎发生率超过10%,另一方面,感染性肺炎也与新生儿机体免疫力低下、呼吸道结构和功能发育不完善有关,此外院内感染的因素也不可忽视[4- 5]。加强抗生素管理是优化新生儿细菌性感染性肺炎抗生素治疗的重要策略,在治疗疾病的基础上防止细菌耐药已成为必然的趋势[6]。
传统的抗生素治疗为“逐步升级”的保守策略,即初始应用效果温和的抗生素,随着疾病的恶化逐步升级使用广谱抗生素,但有研究显示该方法有时无法及时有效控制感染[7]。新生儿抵御能力弱,发生感染时病情比较凶险,因此更需要在早期有效控制病情[8]。降阶梯疗法讲究“一步到位,重拳出击”的原则,主要包括两个阶段,首先在血液培养标本未出结果之前,选择使用最广谱的抗菌药物,目的在于防止病情迅速恶化,避免产生细菌耐药性;第二阶段在病原学明确后换用相对窄谱的抗菌方案,以减少耐药菌发生的可能,并优化治疗的成本效益比[9- 11]。左满凤等[12]观察亚胺培南/西司他丁对70例儿童重症监护病房脑瘫婴幼儿重症肺炎降阶梯治疗的疗效,应用降阶梯疗法总有效率87.18%,对照组仅32.26%,且该疗法还可降低有创机械通气率和病死率,并可减少抗菌药物的应用。田野等[13]研究了阿奇霉素为主的联合降阶梯疗法治疗56例婴幼儿喘息,结果发现该疗法在改善喘息患儿急性期咳嗽、喘息、哮鸣音、排痰困难等方面具有明显的优势。
降阶梯疗法的治疗优势在于对患者体内炎症状态的控制,细菌感染会导致机体发生炎症反应,控制不佳会导致炎症相关因子大量释放,造成脓毒症与脓毒性休克[14- 16]。PCT是急性期反应蛋白,对细菌感染较为敏感,可通过PCT水平判断细菌或病毒感染[17- 18]。CRP水平往往与感染严重程度呈正相关,WBC作为感染性疾病存在的依据与CPR联合诊断可反映机体炎症程度[19]。在本研究中将PCT、WBC和CRP作为评估降阶梯疗法治疗效果的实验室指标,结果显示降阶梯疗法与常规疗法比较,治疗5 d后治疗组炎症指标PCT、WBC和CRP均显著低于对照组(P<0.05);治疗组总有效率显著高于对照组,且治疗组体温恢复正常、啰音消失、呼吸平稳、平均住院时间均显著短于对照组(P<0.05)。
综上所述,早期、及时、正确应用抗生素降阶梯治疗新生儿重症细菌感染性肺炎的临床效果显著,能够显著提高患儿治疗的总有效率,缩短住院时间,及时改善临床症状,纠正体内高炎症状态,具有重要的临床应用价值。但本研究样本量较小,其确切疗效仍需进一步通过多中心的随机对照试验进行研究。

