妊娠期糖尿病合并高血压患者不良妊娠结局及相关危险因素分析
张静 唐国珍 谢江燕 吴君 谭春梅 潘燕
(成都医学院第一附属医院妇产科,四川 成都 610500)
妊娠期糖尿病是妊娠期常见内科合并症,随着我国经济发展,居民饮食结构改变,妊娠期糖尿病发生率呈上升趋势[1]。目前妊娠期糖尿病发病原因尚不完全明确,可能与肥胖、饮食、糖尿病家族史等因素相关[2]。妊娠期孕妇对胰岛素敏感性降低,导致妊娠期糖尿病患者血糖控制难度大,易引起胎膜早破、羊水过多、产后出血等不良妊娠结局。妊娠期高血压与妊娠期糖尿病同为妊娠期特有疾病,近年来研究证实,妊娠期糖尿病患者具有更高高血压发病风险[3-4]。妊娠期糖尿病合并高血压临床过程更为复杂,对母婴健康造成严重威胁。本文选取我院2014年2月~2017年2月80例妊娠期糖尿病合并高血压患者为研究对象,分析其不良妊娠结局的相关危险因素,为临床干预提供一定理论依据,现将结果报告如下。
1 资料与方法
1.1 一般资料 选取我院2014年2月~2017年2月80例妊娠期糖尿病合并高血压患者为研究对象,记录患者妊娠结局,根据有无不良妊娠结局分为不良妊娠结局组(30例)与无不良妊娠结局组(50例)。年龄:<35岁65例,≥35岁15例;孕前体质指数:<25kg/m259例,≥25kg/m221例;孕期总增重:过少11例,适宜55例,过多14例;确诊孕周:<28周36例,≥28周44例;口服葡萄糖耐量试验:2项异常46例,3项异34例;妊娠期高血压分度:轻度8例,中度62例,重度10例;文化程度:高中以下17例;高中及以上63例;经济状况:<5万元/年24例;≥5万元/年56例;孕产史:初产62例,经产18例;糖尿病家族史21例,高血压家族史14例,不良孕史11例。
1.2 纳入与排除标准 纳入标准:①符合《妊娠合并糖尿病诊治指南》[5],妊娠24~28周经75g葡萄糖耐量试验2项及以上异常,确诊为妊娠期糖尿病孕妇。②妊娠期高血压诊断参考《妊娠期高血压疾病诊治指南》[6]。③自然受孕单胎妊娠。④经医院伦理会通过,患者或其家属对本次研究知情同意并签署知情同意书。排除标准:①妊娠前既有心血管疾病、糖尿病、高血压、肝肾功能异常等。②多胎妊娠。③既往妊娠糖尿病或妊娠高血压史。④妊娠前服用干扰糖脂代谢或血压的药物。
1.3 方法 ①收集并比较两组患者年龄、孕前体质指数、孕期增重、确诊孕周、口服葡萄糖耐量试验、妊娠期高血压分度、文化程度、经济状况、孕产史、糖尿病家族史、高血压家族史、不良孕产史等临床资料。孕期总增重参考美国医学研究所(IOM)制定的孕期增重指南[7],体重不足(体质指数<18.5kg/m2)总增重适宜范围12.7~18.2kg,体重正常(体质指数18.5~24.9kg/m2)总增重适宜范围11.4~15.9kg,超重(体质指数25.0~29.9kg/m2)总增重适宜范围6.8~11.4kg,肥胖(体质指数≥30kg/m2)总增重适宜范围<6.8kg。口服葡萄糖耐量试验:于妊娠第24~28周口服75g葡萄糖,检测空腹、服糖后1h、2h血糖水平,空腹血糖正常值上限5.6mmol/L,服糖后1h正常值上限10.3mmol/L,服糖后2h正常值上限8.6mmo1/L,记录超过正常值的异常项数目。妊娠期高血压分度:轻度:收缩压>140mmHg,舒张压>90mmHg,无水肿,24h尿蛋白量<0.5g;中度:收缩压140~160mmHg,舒张压90~110mmHg,24h尿蛋白量≥0.5g,轻度水肿;重度:收缩压>160mmHg,舒张压>110mmHg,24h尿蛋白量5.0g,明显水肿。不良孕史:包括流产史、胚胎停产史、早产史。②记录所有患者妊娠结局,不良妊娠结局包括羊水过多、胎膜早破、早产、产后出血、巨大儿、低体重儿、新生儿窒息、新生儿低血糖等。羊水过多指B超检测羊水指数(AFI)>200mm。胎膜早破指胎膜在正常临产之前发生破裂。早产指孕周28~37周分娩者。产后出血定义为胎儿娩出后24h内出血量超过500ml。巨大儿指新生儿出生体重>4kg。低体重儿指新生儿体重<2.5kg。新生儿窒息指出生后1min阿普加(Apgar)评分<8分。新生儿低血糖指出生后24h血糖<2.2mmol/L。

2 结果
2.1 妊娠结局 自然分娩38例,剖宫产42例,剖宫产率52.5%;发生不良妊娠结局患者共30例,占37.5%,包括羊水过多3例,胎膜早破7例,早产10例,产后出血6例,巨大儿8例,低体重儿5例,新生儿窒息3例,新生儿低血糖3例。
2.2 自变量定义 将可能影响妊娠期糖尿病合并高血压患者不良妊娠结局的因素进行自变量定义,依次编号为自变量X1~X12,见表1。
2.3 妊娠期糖尿病合并高血压患者不良妊娠结局的单因素分析 不良妊娠结局组年龄≥35岁、孕前体质指数≥25kg/m2、孕期总增重过多、口服葡萄糖耐量试验3项异常、妊娠期高血压分度重度患者比例显著高于无不良妊娠结局组(P<0.05);确诊孕周、文化程度、经济状况、孕产史、糖尿病家族史、高血压家族史、不良孕史与无不良妊娠结局组比较差异无统计学意义(P>0.05),见表2。
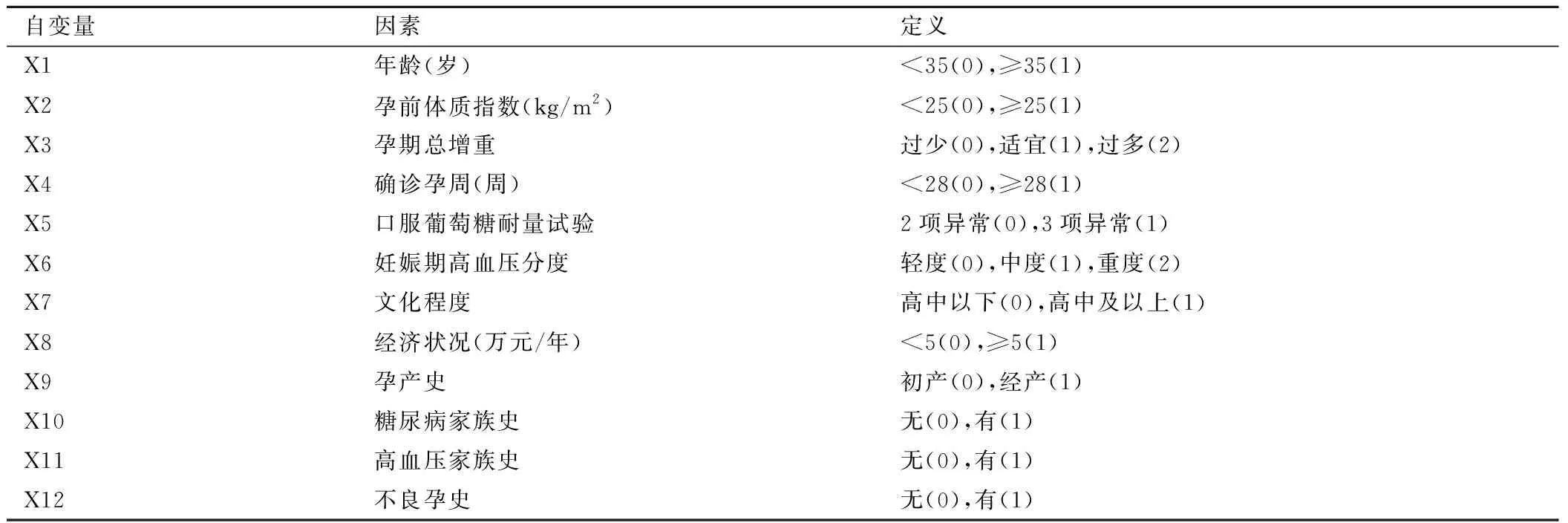
表1 自变量定义Table 1 Definition of independent variables
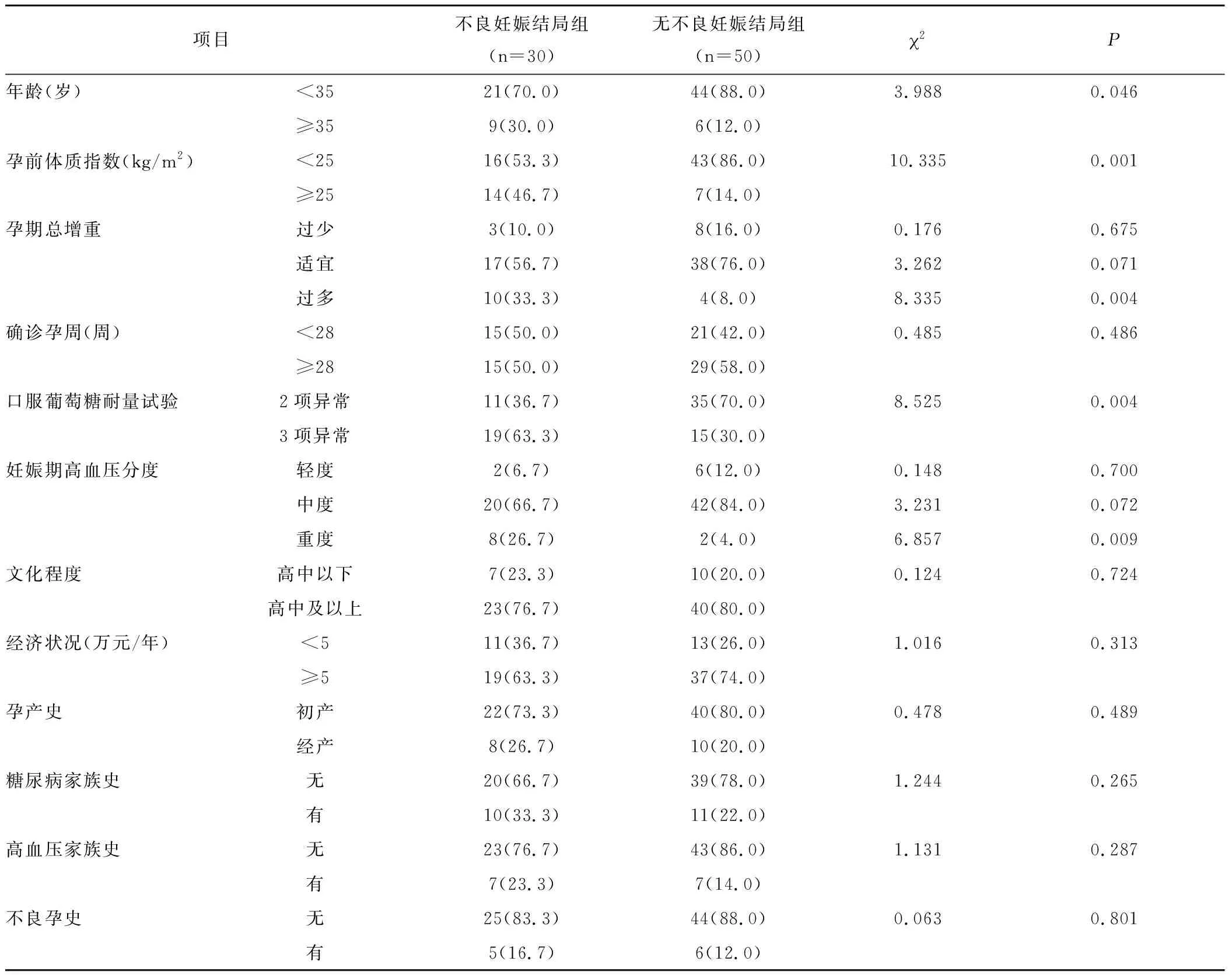
表2 妊娠期糖尿病合并高血压患者不良妊娠结局的单因素分析[n(×10-2)]Table 2 Single factor analysis of adverse pregnancy outcomes in patients with gestational diabetes mellitus complicated with hypertension
2.4 妊娠期糖尿病合并高血压患者不良妊娠结局的多因素分析 Logistic回归分析结果显示,孕前体质指数、孕期总增重、口服葡萄糖耐量试验、妊娠期高血压分度为妊娠期糖尿病合并高血压患者不良妊娠结局的独立影响因素,见表3。
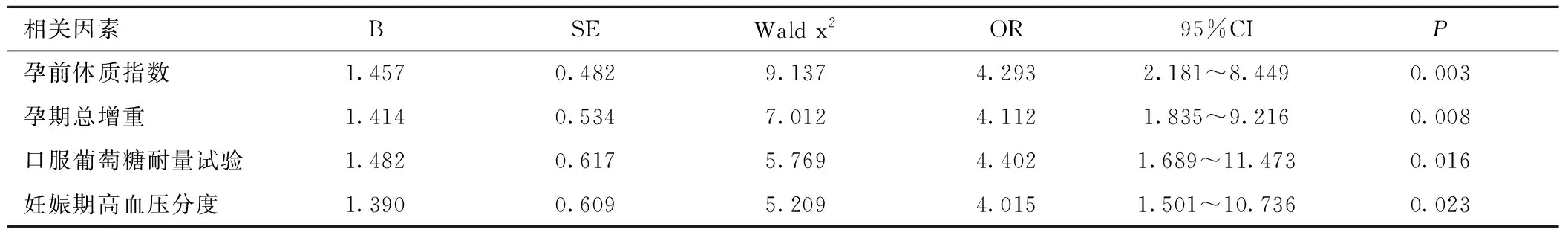
表3 妊娠期糖尿病合并高血压患者不良妊娠结局的多因素分析Table 3 Multivariate analysis of adverse pregnancy outcomes in patients with gestational diabetes mellitus complicated with hypertension
3 讨论
近年来有学者指出剖宫产是妊娠期糖尿病合并高血压患者首选分娩方式[8-10]。本次研究中妊娠期糖尿病合并高血压患者剖宫产率为52.5%,处于较高水平,可能由于妊娠期糖尿病合并高血压患者普遍肥胖,产力差,且具有较高巨大儿风险,自然分娩相对困难,可适当放宽剖宫产指征。本研究共30例患者发生不良妊娠结局,包括羊水过多、胎膜早破、早产、产后出血、巨大儿、低体重儿、新生儿窒息、新生儿低血糖等。羊水过多是妊娠期糖尿病合并高血压常见并发症,当B超测量羊水指数>200mm即可判定为羊水过多[11]。羊水过多可能由于宫内高糖环境,胎儿处于高渗性利尿状态,尿量相对增加,促使羊水增多。胎膜早破与高血糖、高血压等环境相关[12-13]。妊娠期糖尿病合并高血压患者机体免疫力下降,易发生感染,致使胎膜脆性增加,抗压能力减弱,引发胎膜早破。早产可由多种因素引起,对胎儿健康造成严重影响。高糖环境可诱发胎儿在宫内缺氧、感染等,而高血压致使患者血管痉挛,胎盘血供不足,进一步增加早产风险[14]。妊娠期糖尿病合并孕妇发生产后出血的原因与分娩胎儿体重过大,宫缩乏力等相关[15]。产后及时给予缩宫素,可以有效减少产后出血量。巨大儿是妊娠期糖尿病合并高血压不良妊娠结局之一,主要由于胎儿长期处于高血糖环境,脂肪沉积增多,躯体过度发育。妊娠期糖尿病合并高血压患者因高血糖与高血压环境,引发微血管病变,胎儿营养物质减少,胎儿生长受限,导致部分胎儿低于正常体重标准[16]。新生儿窒息指新生儿出生后1min内无法自主呼吸,与妊娠期糖尿病合并高血压患者胎盘供氧能力下降有关。新生儿低血糖是妊娠期糖尿病孕妇常见不良妊娠结局,主要由于妊娠期糖尿病患者的胎儿多存在高胰岛素血症,脱离母体后葡萄糖继续大量分解,引发低血糖,产后及时补充糖分,可避免新生儿脑组织损伤,改善预后[17]。
随着我国经济发展与观念转变,女性平均生育年龄不断推后[18]。随着女性年龄增长,血管收缩能力下降,骨盆关节变硬,韧带功能减退,增加妊娠并发症风险。染色体异常卵母细胞比例也随着女性年龄上升而增加,对胎儿健康造成一定影响,导致不良妊娠结局[19]。且随着年龄增长,妊娠期糖尿病合并高血压患者血管内皮损伤加剧,进一步增加妊娠风险。高龄妊娠期糖尿病合并高血压患者具有更高不良妊娠结局风险。胎儿的生长发育取决母体营养状况,研究证实[20],孕前肥胖是不良妊娠结局的重要影响因素。本研究显示,孕前体质指数≥25kg/m2患者具有更高不良妊娠结局风险。主要由于孕前肥胖孕妇胰岛素抵抗较强,血糖控制难度大,易导致巨大儿等不良妊娠结局。另外妊娠期糖尿病合并高血压患者处于糖脂代谢紊乱状态,而孕前肥胖会加剧血管粥样硬化风险,增加孕妇妊娠风险。孕期体重增加一直受到产科医师的关注,孕期增重过多或过少都可能对孕妇妊娠结局产生影响[21]。本研究结果显示孕期增重过多患者不良妊娠结局发生率显著高于孕期增重过少或适宜患者,因此,妊娠期糖尿病患者孕期体重控制显得尤为重要,制定合理膳食方案,进行孕期营养指导与合理运动,可以保证患者孕期体重适度增长,以获得最佳妊娠结局。同时应注意孕前肥胖患者不宜在孕期减脂减肥,避免增加酮体,影响胎儿神经发育。口服葡萄糖耐量试验是一种葡萄糖负荷试验,对糖尿病临床确诊具有重要意义。妊娠期糖尿病筛检一般在24~28周进行,口服75g葡萄糖检测空腹、服糖后1、2h血糖水平,2项及以上超过正常值即可诊断为妊娠期糖尿病。相关研究显示,口服葡萄糖耐量试验异常项数目可以反映妊娠期糖尿病患者病情严重程度[22]。本研究提示随着妊娠期糖尿病病情加重,患者发生不良妊娠结局的风险显著提高。妊娠期高血压疾病程度与不良妊娠结局存在紧密联系。妊娠期高血压病情越严重,胎盘微血管更易形成血栓,导致胎盘内血流量减少,胎盘营养不足,对胎儿生长发育造成消极影响。
4 结论
本文结果表明,年龄≥35岁、孕前体质指数≥25kg/m2、孕期总增重过多、口服葡萄糖耐量试验3项异常、妊娠期高血压分度重度的妊娠期糖尿病合并高血压患者具有更高不良妊娠结局风险。孕前体质指数、孕期总增重、口服葡萄糖耐量试验、妊娠期高血压分度为妊娠期糖尿病合并高血压患者不良妊娠结局的独立影响因素。

