经尿道前列腺绿激光汽化切除与钬激光剜除治疗良性前列腺增生的疗效对比分析
朱建 李小鑫 解吕中
1南通市中医院泌尿外科 226001 江苏南通
BPH主要表现为两类症状,一类是膀胱刺激症状:尿频、尿急、夜尿增多及急迫性尿失禁等;另一类则是因增生的腺体阻塞尿道产生的梗阻症状:尿等待、尿线变细、尿后滴沥、尿不尽等症状[1]。既往前列腺电切术被认为是治疗前列腺增生的金标准[2],但随着科技进步,前列腺增生治疗已步入激光治疗时代,其中最具代表性的即绿激光汽化切除与钬激光剜除术。我们于2013年5月开展前列腺绿激光汽化切除术(photoselective vaporization, PVP),2015年6月开始使用钬激光前列腺剜除术(holmium laser enucleation, HoLEP)对BPH患者进行治疗,现对2013年5月~2017年6月采用两种方法治疗418例患者的疗效对比报告如下。
1 资料与方法
1.1临床资料
PVP组患者286例,年龄(74.2±5.3)岁。病程(57.3±6.2)个月,术前血红蛋白(131.4±15.3)g/L、Qmax(6.8±1.5)ml/s、PVR(125.8±45.3)ml、IPSS(21.2±1.1)分、前列腺体积(73.5±7.2)g。HoLEP组患者132例,年龄(73.4±5.2)岁。病程(58.6±5.9)个月,术前血红蛋白(128.3±16.5)g/L、Qmax(7.1±1.2)ml/s、PVR(130.2±50.4)ml、IPSS(22.3±1.2)分、前列腺体积(75.3±6.2)g。主要合并症中尿潴留留置导尿者PVP组29例,HoLEP组17例;伴肉眼血尿者PVP组13例,HoLEP组8例;伴膀胱结石者PVP组16例,HoLEP组11例;伴膀胱肿瘤PVP组5例,HoLEP组2例。所有患者均经直肠指检、直肠前列腺超声检查及PSA检查诊断为前列腺增生,PSA异常者行穿刺活检排除前列腺癌。术后1、3、6个月分别评估Qmax、PVR及IPSS。
1.2手术方法
1.2.1HoLEP手术 钬激光设备为科医人公司100 W钬激光系统,包括550 μm 激光光纤及100 W钬激光发生器。能量设置为2.0 J/s,初始频率设置为30 Hz,待成功找到包膜层次后将频率上升至40~50 W,总功率为80~100 W。术者习惯采用三叶法剜除前列腺组织,先从精阜两侧找到前列腺包膜,然后以此为标志于5、7点处各打开一沟槽达包膜平面,沿包膜推进并剜除中叶,接着于12点处打开沟槽至包膜平面,最后分别剜除左右侧叶。在剜除腺体过程中利用镜体轻抬腺体,借用钬激光爆破能量来剥离腺体,切忌使用镜体暴力剥离腺体,剜除过程中出血点采用“点对点”法止血,并充分分离腺体与包膜,减张状态下止血,充分止血保证手术视野清晰后利用HAWK公司组织粉碎器将剜除的前列腺腺体粉碎后吸出送病检,最后留置F22三腔尿管外接生理盐水持续膀胱冲洗。
1.2.2PVP手术 采用中国瑞尔通公司生产的绿激光治疗系统,可持续冲洗膀胱镜,等渗液作为灌注液。手术步骤类似HoLEP术,最初将绿激光系统功率调至80 W,采用直出光光纤,在瞄准光指引下,于5、7点处各打开一沟槽达至接近包膜层面,沿此层面推进并切除中叶,接着于12点处打一沟槽至包膜平面,采用左右旋转、前后移动的手法分别切除左右侧叶,充分止血后组织粉碎器将切除的前列腺腺体粉碎后吸出送病检。最后仔细检查创面无活动出血后退出膀胱镜,轻轻按压耻骨联合上方,见尿液呈一条线喷出,留置F22三腔尿管连接等渗冲洗液进行冲洗。
1.3统计学方法
利用SPSS 19.0软件对患者术前一般资料、手术资料及术后复查资料进行卡方检验及t检验,P<0.05为差异有统计学意义。
2 结果
两组患者手术均获成功,PVP组手术时间(53.6±15.5)min,HoLEP组(70.3±20.8)min;术后复查血红蛋白PVP组为(122.5±10.5)g/L,HoLEP组为(119.3±9.6)g/L。术后膀胱冲洗时间PVP组为(1.7±0.3)d,HoLEP组为(1.4±0.5)d;术后尿管留置时间PVP组为(3.8±1.7)d,HoLEP组为(3.3±1.5)d;术后住院天数PVP组为(4.7±1.6)d,HoLEP组为(4.3±1.5)d。HoLEP组平均手术时间长于PVP组(P=0.032),余各参考值比较均差异无统计学意义(P>0.05)。两组患者术中术后均无电切综合征、大出血、严重尿失禁等严重并发症发生。HoLEP组8例患者拔除尿管后于咳嗽、排便等腹压增高情况下出现出现轻度尿失禁,均于术后3个月内恢复正常尿控。PVP组中13例患者术后出现膀胱颈口狭窄,其中11例接受尿道扩张术治愈,2例行狭窄内切开术治疗,HoLEP组随访至今暂无颈口狭窄发生。PVP组中8例拔除尿管后出现尿潴留,其中7例患者再次留置导尿2周后成功排尿,1例患者最终行膀胱造瘘。HoLEP组患者术后拔除尿管均成功排尿。两组患者随访至今无复发病例。
两组患者术后1、3、6个月随访评估Qmax、PVR及IPSS,较术前相比均明显改善,但两组间各指标差异无统计学意义,由于部分手术患者术后随访时间暂未满12个月,故术后12个月相关统计分析数据暂未出(表1)。
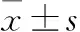

Qmax/(ml·s-1)1个月3个月6个月PVR/ml1个月3个月6个月IPSS/分1个月3个月6个月PVP组16.5±1.8 17.2±1.518.5±1.720.7±5.315.3±2.58.6±2.79.5±2.311.3±2.610.6±1.7HoLEP组17.1±1.617.7±1.818.9±1.518.6±5.113.6±3.27.5±2.38.7±2.610.5±2.19.8±1.5P值>0.05>0.05>0.05
3 讨论
过去TURP一直被人们认为是治疗BPH的金标准。但对于高龄患者而言,TURP术中术后的TURS及出血等风险也较高。随着科学技术的进步及医疗技术的发展,激光在医疗中的应用越来越普遍,各种激光被用来治疗BPH,其中最具代表的即绿激光及钬激光。
绿激光是一种通过磷酸钛氧钾晶体将波长为1 064 nm的激光转为波长532 nm的可见绿激光。其特点是易被组织中血红蛋白所吸收,组织穿透较表浅,约0.8 mm,可使热能局限在表浅组织内,从而有效发挥汽化切割作用[3]。钬激光是稀有元素钬产生的一种脉冲式近红外线激光,波长2 140 nm,为水吸收范围,对组织穿透深度小,具有良好的切割及止血功能[4]。
我们自2013年开展PVP术,并对技术进行改良,行直出绿激光前列腺切割及粉碎,大大提高手术效率,缩短手术时间,同时术中可以留取大量手术标本用于术后病理检查,效果令人满意。本项回顾性分析发现,HoLEP组平均手术时间要长于PVP组。PVP手术操作相对较为简单,初学者容易上手,相对PVP手术而言,HoLEP手术具有一定的难度,对术者要求较高,学习曲线较PVP明显延长[5, 6]。
在进行HoLEP手术时,以下几点需特别注意:①正确找到包膜层次至关重要,建议从精阜旁5、7点处开始寻找包膜,此处组织较薄,比较容易显露包膜[7],找到包膜后沿此平面向膀胱颈逐步推进剜除腺体,若术中不慎偏离包膜层次,切忌盲目向前推进,可退至精阜处看清层次后重新找到包膜平面,以保证手术的走行层次正确;②减少术中出血,保证手术视野清晰,为组织粉碎做好准备。HoLEP手术只要正确找到包膜层次,术中出血一般都比较有限,出血血管一般为包膜穿支血管。由于钬激光可被水吸收,止血时需靠近出血点,进行点对点精确止血[8],由于钬激光组织穿透深度小,故无需担心止血时激光穿出前列腺;③剜除结束,粉碎前列腺组织时,需保证膀胱充分充盈,同时需保证视野清晰,视野不佳时不可盲目进行组织粉碎,切勿将膀胱组织误认为前列腺腺体进行粉碎操作[9]。一旦发生误吸膀胱,立即放松脚踏,同时断开负压吸引装置,缓慢旋转刀头将膀胱组织松开。我们建议进行粉碎操作时,将刀头朝下倒置,同时将前列腺组织拉置颈口腺窝处进行粉碎,助手将一只手置入患者耻骨上,随时感知膀胱充盈度,保证粉碎安全。尿失禁是HoLEP手术较为常见的并发症之一,我们建议在剜除前列腺尖部组织时不必追求过于彻底的剜除,适当保留尖部尿道黏膜组织,对术后良好的尿控具有较大的帮助。本资料中所有HoLEP组患者均采用此方法,术后尿控令人满意。
目前,我科已累计完成的PVP及HoLEP手术资料证实两者手术方式对于治疗BPH具有明确疗效,在适应证方面,HoLEP手术更具优势,它可以一并处理合并尿道狭窄或膀胱结石的BPH 患者[10]。对于有心脑血管疾病、口服抗凝药物、年龄较高的BPH患者,我们建议首选PVP术,安全性更高[11]。两者手术较以往金标准TURP术具有术中出血少、术后膀胱冲洗时间短、留置导尿时间短、住院时间短、恢复快等特点,同时几乎无重大并发症发生,具有极高的安全性。
综上所述,PVP及HoLEP手术的安全性、低并发症被广大泌尿外科医师所接受,从开放手术到TURP是前列腺治疗史上的一次飞跃,而现在,前列腺增生手术治疗已全面进入激光治疗时代,成为前列腺治疗史上的第二次飞跃,甚至有可能替代传统的电切手术成为新的金标准。