早期空肠营养对重症胰腺炎的营养水平及预后影响
曹晓云 陈 敏
胰腺炎(pancreatitis)是由于胰腺内胰蛋白酶的自消化作用引起的疾病,重症胰腺炎是常见的急腹症,具有病情重、进展快、死亡率高、预后差等特征[1]。临床上对重症胰腺炎治疗时需要先禁食,但是重症胰腺炎本身属于消耗性疾病,在长期禁食后患者的消化吸收功能发生严重的影响,会逐渐在临床上表现出营养不良的现象,影响患者康复。目前营养支持是治疗重症胰腺炎的重要手段,有资料显示,对重症胰腺炎患者进行合理肠内营养可改善患者的全身状况,抑制炎症反应,防治肠道功能发生衰竭,从而达到改善预后的目的[2]。本研究将我院近3年来收治的重症胰腺炎患者81例为研究对象,部分患者给予早期空肠营养,取得较为满意的效果,现报道如下。
资料与方法
一、一般资料
将2014年1月至2017年5月榆林市星元医院收治的81例重症胰腺炎患者作为研究对象,用数字表法将患者随机分为研究组(43例)和对照组(38例)。其中,研究组男性24例,女性 19例,年龄 22~77岁,平均年龄(53.62±4.19)岁;发病时间24~48 h,平均(35.62±3.19)h。对照组男性21例,女性 17例,年龄 20~78岁,平均年龄(54.21±3.98)岁;发病时间 20~47 h,平均(35.48±3.22)h;两组一般资料比较差异无统计学意义(P>0.05)。
二、入选标准
1.纳入标准
符合重症胰腺炎诊断标准[3]:①急性、持续性腹痛(偶无腹痛);②血清淀粉酶活性增高≥正常值上限3倍;③局部并发症(胰腺坏死、假性囊肿、胰腺脓肿),或器官衰竭,或Ranson评分≥3分,或APACHE-Ⅱ评分<8分,或CT分级为A、B、C级。本研究获榆林市星元医院医学伦理委员会批准,纳入患者签署知情同意书。
2.排除标准
将合并有心、脑、血管、肝、肾功能障碍,哺乳期或妊娠期妇女,合并有急性胆管梗阻,胰腺肿瘤、坏死,以及其他急腹症,感染和药物过敏的患者排除。
三、研究方法
1.对照组
入院后患者常规卧床休息,进行胃肠减压、禁食、吸氧、抗感染、止痛、抑制胰液分泌、补充蛋白质等常规治疗方案,在此基础上持续泵入480μg/h生长抑素,并监测重点器官的功能,治疗36~48 h后开始营养支持,本组患者采用肠外营养,经中心静脉导管或外周静脉输注营养液,包含有20%复方氨基酸、脂肪乳、维生素、电解质、微量元素以及葡萄糖等维持生命的必须物质,在输注过程中注意保持氮平衡和血糖平衡。
2.研究组
在常规治疗的基础上进行早期空肠营养支持治疗,患者内镜下行鼻空肠营养管安置术,使用鼻-空肠营养管 (美国Sigma公司)置入十二指肠降段Treitz韧带远端5~10 cm,在X线透视下在胃管内注入造影剂,观察营养管深入的具体位置,在患者无腹痛、腹胀等不良反应的情况下进行肠内营养,首日注入肠内营养剂百普力(商品名:肠内营养混悬液;生产企业:纽迪希亚制药(无锡)有限公司;批准文号:国药准字 H20010285;规格:500 mL),初始剂量控制在 25 mL/h,之后每隔24 h加倍逐渐加至100 mL/h,再根据患者耐受情况调整百普力的量至1 000~1 500 mL,腹部CT扫查胰腺周围渗出液明显减少,血淀粉酶恢复正常后2~3 d可拔出导管,常规过度饮食。在营养支持前要注意健康宣教,加强患者的心理护理干预和口腔护理。
四、观察指标
1.营养水平
观察患者血红蛋白、体质量和上臂肌围等指标。清晨空腹状态下采集患者肘静脉血5 mL置入抗凝管,2 000 r/min离心10 min分离血清,使用日本日立公司全自动生化分析仪检测患者血红蛋白含量。
2.症状消失时间
观察两组患者腹痛、上腹压痛等临床症状消失时间、血淀粉酶以及尿淀粉酶等检测重症胰腺炎的指标恢复正常的时间。
五、疗效评定
治疗后患者症状、体征消失,影像学检查正常,血尿淀粉酶水平恢复正常判为显效;治疗后症状体征有所好转,影像学检查胰腺清晰,周围有渗出少,血尿淀粉酶基本趋于正常判为有效;治疗后未达到上述标准或病情加重者判为无效。临床总有效率为显效率+有效率。
六、统计方法
使用SPSS 19.0对获得的数据进行统计处理。计数资料以%表示,采用χ2检验;计量资料以x±s表示,采用t检验。P<0.05为差异具有统计学意义。
结 果
一、两组营养指标改善情况比较
治疗前,两组血红蛋白、体质和上臂肌围等营养指标比较,差异均无统计学意义(P>0.05);治疗后,研究组各项指标均有一定的改善,且明显优于对照组,差异具有统计学意义(P < 0.05);见表 1。
二、两组症状消失时间和住院时间比较
研究组各项症状消失时间和住院时间均明显短于对照组,差异具有统计学意义(P<0.05),见表2。
三、两组治疗效果比较
研究组临床总有效率高达95.35%,明显高于对照组的78.95%,差异具有统计学意义(P<0.05),见表3。
讨 论
重症胰腺炎发生机制主要是由于胰腺内的胰酶在机体各种因素下被异常激活,之后对自身的组织进行病理性消化,随后发生炎症,患者主要病变为弥漫性出血、组织坏死,临床表现为腹痛、腹胀、恶心、呕吐等典型症状,具有发病急、病情进展迅速等特征[4]。相关资料显示,肠道细菌异位繁殖在重症胰腺炎病情发生、发展中发挥着一定的作用,病原菌进入血液循环后大量繁殖,对肠道正常屏障保护作用产生明显的损伤,继而发生腹腔内持续感染,严重者引发脓毒血症,这是重症胰腺炎患者发生死亡一个重要因素[5]。重症胰腺炎患者治疗时要先禁食,在消化功能长时间发生障碍后患者会出现营养不良、体质下降、抵抗力降低等不良后果,进一步增加患者继发感染和多器官功能衰竭的危险性,从而使患者的病死率不断升高[6]。越来越多的文献报道,营养支持能够改善患者的预后状态,对恢复免疫功能具有十分重要的意义[7]。
表1两组各项营养指标改善情况比较 ±s)
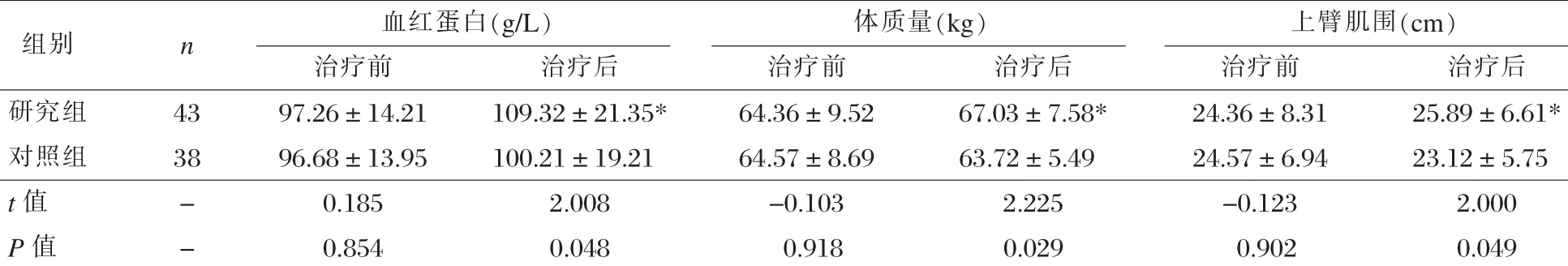
表1两组各项营养指标改善情况比较 ±s)
注:*与治疗前比较,P<0.05
组别 n 血红蛋白(g/L) 体质量(kg) 上臂肌围(cm)治疗前 治疗后 治疗前 治疗后 治疗前 治疗后研究组 43 97.26±14.21 109.32±21.35* 64.36±9.52 67.03±7.58* 24.36±8.31 25.89±6.61*对照组 38 96.68±13.95 100.21±19.21 64.57±8.69 63.72±5.49 24.57±6.94 23.12±5.75 t值 - 0.185 2.008 -0.103 2.225 -0.123 2.000 P值 - 0.854 0.048 0.918 0.029 0.902 0.049
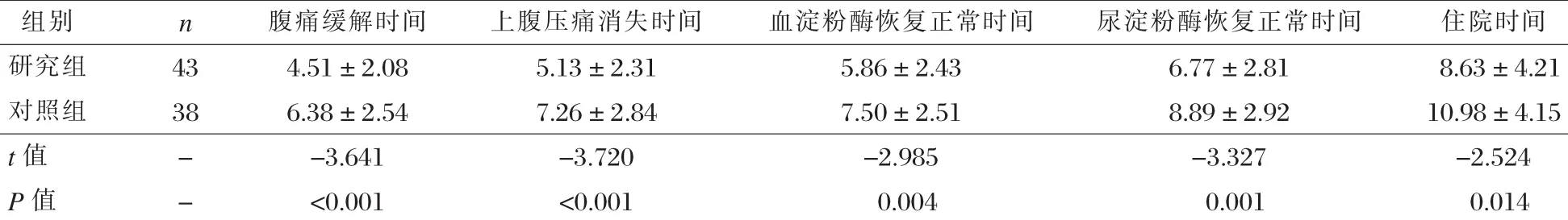
表2两组症状消失时间和住院时间比较 (x±s,d)

表3两组治疗效果比较 [n(%)]
本研究中研究组使用早期空肠营养治疗,对照组进行肠外营养治疗,结果显示,研究组治疗后营养状态各项指标均明显改善,且优于对照组;同时,研究组各项症状改善时间和住院时间均少于对照组,临床总有效率为95.35%,明显高于对照组的78.95%(P均<0.05)。说明肠内营养可有效地改善重症胰腺炎患者的营养状态,进一步加强肠黏膜血液灌注和促进肠蠕动后有效的维持肠黏膜屏障功能,对抵抗病原菌感染来说具有积极的意义,此外还能刺激细胞内溶酶体向细胞表面发生移动,有效地减少细胞胰酶的释放,进一步有效地抑制炎症反应的进行[8-9]。而肠外营养属于静脉输注,虽然该治疗方法不刺激胰腺外分泌,在胃肠功能障碍的情况下达到维持营养状态的作用,但是治疗方法会改变血液的渗透压,对血清白蛋白和血红蛋白的功能造成一定程度的破坏,因此并不推荐使用[10-11]。有研究报道早期空肠内营养不仅能够达到肠外营养保护胰腺等器官的作用,还能增加胃肠激素和免疫球蛋白的分泌,同时有效地维持胆汁肝肠循环,因此具有较好的治疗效果[12-14]。在早期空肠营养支持的过程中要加强护理干预是保证治疗顺利开展的关键,在今后的治疗中要引起足够的重视。
综上所述,早期空肠营养能够有效地改善重症胰腺炎患者的营养水平,改善患者临床症状,缩短住院时间,效果显著,可在临床范围内推广使用。

