脑梗死患者颈动脉斑块病变采用颈部血管彩超与CTA联合检测的临床价值
胡勇 徐文锐 李俊
脑梗死是常见脑血管疾病的一种,病死率约占30.0%,其余约70.0%的患者多会留下后遗症如失语、偏瘫等[1]。有研究表明,约20.0%~70.0%的脑梗死由颈动脉狭窄导致[2]。因此,在脑梗死患者病情评估、治疗方案制定中临床上通常会从血管狭窄程度方面入手,但单一依靠颈动脉狭窄程度实施评估难以对高危患者进行准确筛选[3]。基于此,近年来临床上逐渐对脑梗死患者颈动脉斑块情况进行分析,在此过程中颈部血管彩超、CTA被广泛应用,为进一步探讨其应用价值,本研究通过颈部血管彩超联合CTA检查对本院脑梗死住院患者进行分析,从而指导临床诊断及治疗。
1 对象及方法
1.1 对象
随机选取本院2014年9月-2017年9月收治的脑梗死患者48例为研究对象,其中男26例(54.17%),女22例(45.83%);年龄52~76岁,平均年龄(64.21±6.83)岁。 纳入标准:①均经《中国急性缺血性脑卒中诊治指南》确诊为脑梗死者[4];②患者及其家属知晓研究并配合签署知情同意书者;③本院医学伦理会支持此研究。排除标准:①合并血液、免疫系统严重疾病、恶性肿瘤者;②对造影剂过敏者。
1.2 方法
1.2.1 仪器与对比剂
Vivid7型彩色多普勒超声和Light Speed 16层螺旋CT扫描仪均购自美国GE公司;对比剂为碘海醇,购自扬子江药业集团有限公司,国药准字号:H10970196。
1.2.2 颈部血管彩超和CTA检查
(1)颈部血管彩超检查:设置彩色多普勒超声诊断探头频率为7.0~12.0 MHz,将患者姿势调整为平卧位,指导其头稍向后倾,于颈后垫入软枕,使颈部充分暴露,依据颈动脉的走形,以从下至上的方法依次展开扫描。
(2)CTA检查:①Light Speed VCT探测器为64排,层厚设置为0.625 mm,螺距设置为0.984,电压设为120 kV,电流设为60 mA,主动脉弓至颅顶为扫描范围;②将20.0 mL碘海醇经肘静脉注入,以2 s/帧对固定C4水平实施扫描,记录颈动脉中达到造影剂浓度峰值的时间,依据此对扫描延迟时间进行确定;③通过专用双筒高压注射器经静脉注射碘海醇,剂量70.0 mL,速率5.0 mL/s,对患者头部进行固定后展开扫描,先行平扫,后实施增强扫描,完成后将所得数据传入工作站(Advantage workstation 4.2)中,通过多平面重组、曲面重组、容积再现、最大密度投影等技术处理图像。
1.2.3 判定标准
(1)颈部血管彩超检查判定标准,即①颈动脉内膜-中层厚度(intima-media thickness,IMT):0.9~1.2 mm为增厚;②斑块形成:血管壁局部可见隆起,IMT≥1.2 mm。其中,斑块回声较血管壁回声低,后方不可见回声为软斑;斑块回声与血管壁回声接近或者高于血管壁回声,后方可见声影,部分不可见为硬斑;斑块内同时可见高、低回声,后方存在或不存在声影为混合斑块;③颈动脉狭窄程度判断:轻度狭窄为0~49.0%,中度狭窄为50.0%~69.0%,重度狭窄为70.0%~99.0%,闭塞为100.0%[5]。
(2)CTA判定标准,①斑块:可见丰富脂质回声,CT值在50 HU以下为软斑;斑块内可见钙化的高密度影,CT值在120 HU及以上为硬斑;可见混杂的斑块密度,CT值介于50~119 HU为混合斑;②通过北美症状性颈动脉内膜切除术试验的分级标准判定颈动脉狭窄程度:轻度狭窄为0~29.0%,中度狭窄为30.0%~69.0%,重度狭窄为70.0~99.0%,闭塞为100.0%。
1.2.4 观察指标
(1)观察两种方法颈动脉狭窄检出情况;(2)观察两种方法斑块检出情况。
1.2.5 统计学处理
2 结 果
2.1 两种方法颈动脉狭窄检出情况
彩超+CAT对颈动脉狭窄的检出率分别高于彩超、CTA单独检查(P<0.05)(表1)。彩超+CAT检出颈动脉轻度狭窄的检出率分别高于彩超、CTA单独检查(P<0.05)(表2)。
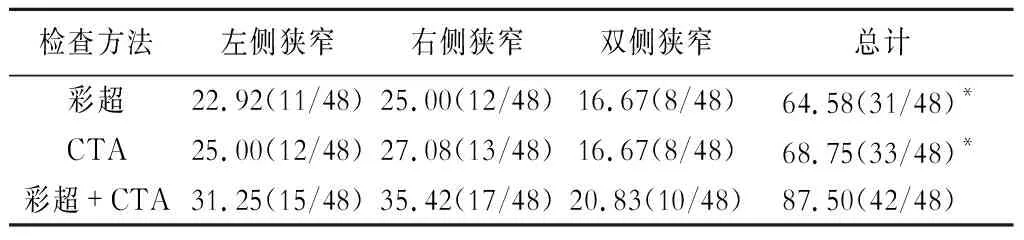
表1 两种方法联用对颈动脉狭窄的检出情况[n(%)]
注:与彩超+CTA比较,*P<0.05
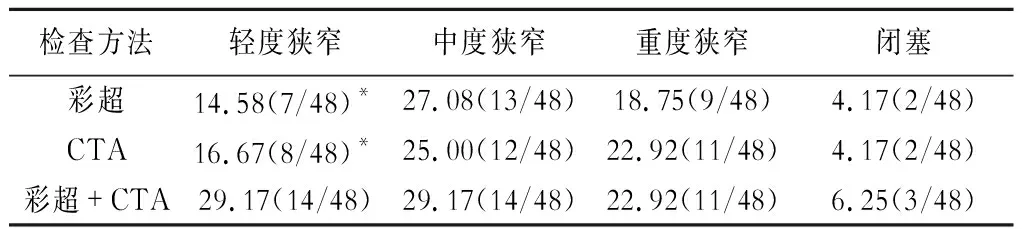
表2 两种检查方法对颈动脉狭窄程度的判断情况[n(%)]
注:与彩超+CTA比较,*<0.05
2.2 两种方法对斑块的检出情况
彩超+CTA对斑块的检出率分别高于彩超、CTA单独检查(P<0.05)(表3)。
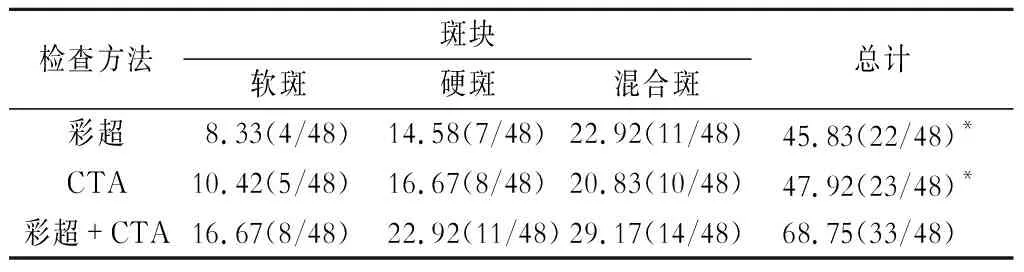
表3 两种方法的斑块检出情况[n(%)]
注:与彩超+CTA比较,*P<0.05
3 讨 论
脑梗死的主要引发原因为颈内动脉发生闭塞性病变,而颈内动脉闭塞性病变多由颈动脉粥样硬化导致,颈部动脉粥样硬化斑块已经成为现阶段脑梗死病情评估的一个重要指标。颈动脉内膜有胆固醇沉积、内膜深层脂肪增厚之后斑块便可形成,斑块进一步发展破裂可形成血栓,致使动脉管腔狭窄甚至闭塞,进而促发脑梗死。有报道显示,约70.0%的颈动脉斑块患者首发症状为脑梗死[6]。同时,另有研究表明,相较于正常人群,颈动脉存在50.0%以上狭窄的人群发生脑梗死的机率将上升4倍[7]。因此,在脑梗死进行诊治的过程中需对颈动脉狭窄、斑块情况实施检测。在动脉粥样硬化病变诊断中血管造影(DSA)是“金标准”,可对血管狭窄程度进行准确计算,但难以对血管壁情况、斑块性质作出判断,且此检查为有创性、价格高昂,应用有一定限制。因此,本研究尝试探讨颈部血管彩超和CTA检查在脑梗死患者诊断中的作用。
本研究分别对48例脑梗死患者进行了颈部血管彩超、CTA检查,结果显示患者经彩超+CAT检查后其颈动脉狭窄的检出率为87.50%,而仅采用彩超或CTA检查后其检出率仅为64.58%和68.75%,两种方法联用对颈动脉狭窄的检出率显著高于两种方法单独检查的检出率,差异有统计学意义(P<0.05)。此结果与包丽薇等[7]人的研究结果相似。这提示在脑梗死患者颈动脉狭窄的判断中联用颈部血管彩超和CTA检查与确诊的脑梗死患者的例数接近,准确性较高。这可能是因为颈部血管彩超具有无创、操作简单和可重复性操作等优点,能够对内-中膜的厚度进行测定,不仅可依据此判断颈动脉有无狭窄,而且可通过CTA一次扫描可获取三维图像,将图像传入工作站中,可从不同角度、不同方向对颈动脉进行显示,从而提高检出率[8]。同时,本研究发现彩超联合CTA检出颈部血管轻度狭窄的检出率分别高于单独采用彩超或CTA检查,差异有统计学意义(P<0.05)。这提示联合检查不仅对有无颈动脉狭窄和颈动脉狭窄程度进行判断,而且也可明确检出轻度的狭窄。这是由于彩超能够依据斑块回声特点对斑块类型进行判断,而根据CTA的影像学检查可对病变作出定位、定性的诊断,为脑梗死预后判断、治疗方案制定提供可靠依据[9]。另外,彩超联合CTA对颈动脉斑块的检出率也分别高于彩超或CTA单独检查的检出率。彩超联合CTA颈动脉斑块检出率为68.75%,较彩超单独检查的45.83%或CTA单独检查的47.92%高,差异有统计学意义(P<0.05),此结果与前人的研究一致[10]。这表明联用颈部血管彩超、CTA对脑梗死患者实施检查可明确颈部血管斑块的具体情况,并对斑块性质作出判断[11]。这主要因为颈部血管彩超可对血管狭窄程度、内-中膜厚度进行测定,并判断斑块性质[12]。同时,此检查还能够对斑块内新生血管的情况进行显示,以便于进一步对斑块的危险性进行评估,从而明确颈动脉的狭窄情况,并对其中有无斑块及斑块具体情况进行显示[13]。CTA能够对颈动脉系统实施全面的检查,可了解狭窄、斑块的具体分布情况,二者联用共同发挥优势,进而可对颈动脉狭窄、颈动脉斑块形成情况作出判断[14}。
颈动脉斑块与脑梗死的发生、发展联系紧密,临床上通常会通过颈动脉斑块情况来对患者病情严重程度进行判断,并对脑梗死实施诊治。现阶段,对脑梗死患者进行病因诊断尚有较大难度[15]。因此,对于脑梗死患者,临床上可积极联用颈部血管彩超、CTA展开检查,通过明确颈动脉斑块病变情况为临床诊治提供可靠依据。

