局限型胆囊腺肌增生症的超声影像学特征分析
陈雪君,袁海霞,黄琳津,林乐武,关佩珊,王文平
1.复旦大学附属中山医院厦门医院超声科,厦门 361015 2.复旦大学附属中山医院超声科,上海 200032
胆囊腺肌增生症(gallbladder adenomyomatosis)是一种非炎症性、非肿瘤性胆囊良性病变,以腺体和肌层慢性过度增生、胆囊壁增厚并伴有黏膜上皮陷入肌层形成罗-阿窦(Rokitansky-Aschoff sinuses, RAS)为特征[1-2]。胆囊腺肌增生症根据病变累及范围通常被分为3种类型:局限型(基底型)、节段型、弥漫型。其中,局限型胆囊腺肌增生症最多见,且与胆囊癌最不易鉴别,二者预后转归及临床诊治策略存在较大的区别[2-3]。因此,及早明确诊断对临床诊疗方案的制定具有重要意义。
胆囊腺肌增生症的临床表现缺乏特异性,与胆囊炎、胆囊结石极其相似。目前主要依赖于影像学资料来诊断胆囊腺肌增生症。其中超声检查是胆囊占位性病变的首选检查方法,特别是高频超声的广泛应用,大大提高了该病的检出率[4-6]。因此,本研究以手术病理诊断为金标准,进一步探讨局限型胆囊腺肌增生症的二维超声声像图特征,为临床诊治提供参考。
1 资料与方法
1.1 一般资料 收集2014年2月至2017年3月在我院经手术病理确诊为局限型胆囊腺肌增生症的30例患者临床及影像资料,其中男性19例,女性11例,年龄33~81岁,平均(53.32±13.32)岁,20例有间歇性右上腹痛症状,10例无临床症状,经体检发现胆囊病变。本研究经医院伦理委员会审核批准,所有患者均知情同意并签署知情同意书。
1.2 主要仪器及设备 仪器为Philips iU22、GE Logiq E9、Hitachi Ascendus、Toshiba Aplio500及Mylab Twice彩色多普勒超声诊断仪,3.5~5 MHz低频凸阵探头及5~10 MHz高频线阵探头。
1.3 超声检查 检查前嘱患者禁食8~12 h,取仰卧位及左侧卧位,必要时可嘱患者坐位经背部探查。每例患者先用低频探头对胆囊进行常规扫查,发现胆囊壁局部增厚者,再切换高频探头并联合局部放大功能重点观察病灶,再用彩色多普勒血流显像观察病灶区有无血流信号、血流分布情况及阻力指数等。
重点观察分析病灶的部位、基底、回声类型、病灶局部胆囊壁的连续性、病灶内有无小囊样结构(罗-阿窦)、病灶内有无点状强回声伴“彗尾征”以及彩色多普勒血流显像显示病灶区有无血流信号、血流分布情况及阻力指数(RI)等。
2 结 果
2.1 局限型胆囊腺肌增生症二维超声影像学特征及诊断价值 30例局限型胆囊腺肌增生症患者联合使用高频超声正确诊断21例,诊断符合率为70%。患者超声影像学特征如下,(1)部位:28例病变在胆囊底部(93.3%),1例在胆囊体部(3.3%),1例在体部及颈部交界处(3.3%)。(2)病灶基底:29例为宽基底(96.7%),1例为窄基底即带蒂样(3.3%)。(3)病灶回声:11例为低回声(36.7%),17例为中等回声(56.7%),1例为稍高回声(3.3%),1例回声不均匀(3.3%)。(4)病灶内囊样无回声区:21例病灶内可见无回声区(70.0%),9例病灶内未见明显无回声区(30.0%)。(5)病灶内囊壁上点状强回声:12例可见点状强回声(40.0%),18例未见明显点状强回声(60.0%)。(6)病灶处胆囊内壁完整性:29例胆囊壁完整(96.7%),1例胆囊壁连续性中断(3.3%)。(7)CDFI:28例病灶未见明显彩色血流(93.3%);1例可见短线状彩色血流,测得血管RI为0.57;1例可见点状彩色血流,未能测得频谱。
2.2 典型病例介绍 局限型胆囊腺肌增生症患者,女性,41岁,体检发现胆囊底部占位,低频超声显示胆囊底部病灶(图1A);CDFI示病灶内无血流信号(图1B);高频探头显示病灶内囊样无回声区(图1C);高频探头显示病灶内点状强回声(图1D);H-E染色示胆囊壁内腺体增生伴罗-阿窦结构(图1E)。
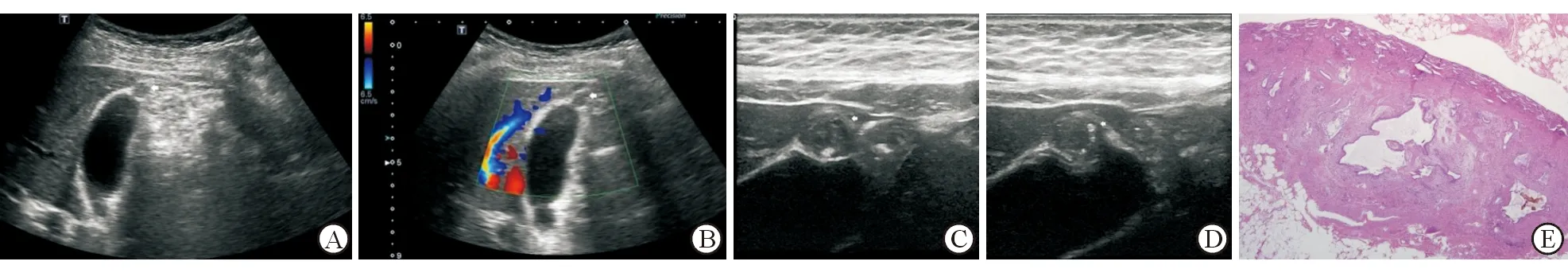
图1 典型局限型胆囊腺肌增生症患者超声影像及病理染色
A:低频探头显示胆囊底部病灶;B:CDFI示病灶内无血流信号;C:高频探头显示病灶内囊样无回声区;D:高频探头显示病灶内点状强回声;E:术后病灶H-E染色示胆囊壁内腺体增生伴罗-阿窦结构.Original magnification:×20(E)
3 讨 论
胆囊腺肌增生症是一种胆囊增生性疾病,多数临床医师认为若合并典型胆道疾病症状应积极行胆囊切除术。然而,胆囊切除术后的患者常出现十二指肠液及胃液反流和消化不良性腹泻等多种难治性并发症,且有增高胆管结石的发病几率、损伤胆总管,甚至增加发生结肠癌的风险[7]。因为胆囊除具有调节胆汁生成和排出的作用外,还具有复杂的化学和免疫等生理功能。尽管目前有些病理学研究发现,罗-阿窦上皮可发生癌变[8]。但不同类型的胆囊腺肌增生症癌变率不一,其中局限型胆囊腺肌增生症的癌变率仅3.1%[9]。因此,对局限型胆囊腺肌增生症患者可行部分胆囊切除术。因此,术前通过影像学检查手段正确鉴别胆囊癌和局限型胆囊腺肌增生症对临床治疗策略的选择具有极其重要的意义。充盈状态下的胆囊,因胆汁与胆囊壁之间可形成良好的反射界面,故超声检查尤其是联合高频超声能清晰显示胆囊底部结构,包括占位性病变的部位、大小、形态、边界、内部回声等,敏感性高,且具有便捷、无创、价廉的优点。因此,其被公认为胆囊疾病的首选诊断方法。
本研究30例局限型胆囊腺肌增生症患者中28例病变位于胆囊底部,与胆囊底部是炎症等胆囊病变的最好发部位有关。因受重力的影响,相对于胆囊颈部,底部常处于较低位置,故底部的结晶物容易淤积不易引流,并长时间接触和刺激底部上皮黏膜。此外,底部属于神经、血管束的终末位置,其血供少、收缩功能减弱因而更易发生病变。但这对于与胆囊癌的鉴别意义并不大。罗-阿窦是诊断胆囊腺肌增生症的特征性表现。因此,尽可能明确病变内是否存在罗-阿窦是与胆囊癌鉴别的要点。本研究30例患者中21例可清晰显示病灶内的无回声区(即罗-阿窦),罗-阿窦的显示率为70%,接近CT的检出率[10],而既往常规低频超声的检出率仅为40%~60%[5,11]。这可能得益于对胆囊的探查是在常规使用低频探头发现病灶后,即切换高频探头并使用局部放大功能观察分析病灶的声像图特征,高频超声因分辨率高,近场显示可以更清晰。而且局限型胆囊腺肌增生症常发生于底部,靠近腹壁,使用高频探头能更清晰地显示病灶内部结构特征。特别是病变早期,罗-阿窦较小时,低频超声仅能观察到胆囊壁的局部增厚,而借助高频探头并通过局部放大功能则可发现微小囊状结构,从而与胆囊癌鉴别。
本研究的诊断符合率低于Joo等[4]的报道,分析原因为:本研究中9例腺肌增生症未准确诊断,查阅患者临床资料发现,该9例患者平均BMI为27.5,远高于另外21例(平均BMI为23.2),且其中2例患者BMI>30(重度肥胖)。此外,30例病例中1例在胆囊体部,1例在体部及颈部交界处。因此,对于部分较肥胖的患者,或是有些病灶位于胆囊体部或颈部,均会限制高频探头的优势发挥,故仍较难与胆囊癌相鉴别。
本研究29例病变均呈现宽基底表现。仅1例表现为呈蕈伞状的窄基底,明显突向腔内生长,超声将其误诊为胆囊癌,其病理提示为胆囊腺肌增生症,局灶黏膜呈肠化生,呈乳头状生长,考虑有恶变倾向。本研究除1例为稍高回声和1例为回声不均匀外,其余均为低至中等回声的声像图表现,与胆囊癌的表现并无特征性差异,因而不能以病灶的回声高低来区分胆囊占位性病变的良恶性。本研究发现除1例呈现病灶处胆囊壁的连续性中断外,其余病例均呈现胆囊壁完整。这提示胆囊壁连续性是否完整可辅助判断胆囊占位性病变的良恶性。这也符合胆囊腺肌增生症属于良性病变而不出现恶性侵袭行为,故而使胆囊壁的连续性依旧完整。其中1例因胆囊壁连续性中断被误诊为胆囊癌,分析可能因该病例病灶旁有结石遮挡,且胆囊腔内胆汁较少,透声较差,使得胆囊壁显示不够清晰,因而被误判为胆囊壁连续性中断。本研究还发现除2例病例可探及少许彩色血流外,其余病例均为乏血供表现。胆囊癌早期因生长较慢,也可呈现类似表现,故局限型胆囊腺肌增生症与早期胆囊癌在CDFI下的表现并无特征性差异。但是当病灶急剧生长后,胆囊癌多数呈现富血供且高速高阻的特征,可借此鉴别。
由于本研究样本量较小,对局限型胆囊腺肌增生症的超声二维声像图分析尚不够全面,仍需进一步扩大样本进行验证。此外,本研究仅对局限型腺肌增生症的声像图特征进行分析,尚缺乏与胆囊癌病例的对照分析,在后续的研究中将完善这方面的资料进行更加深入的研究。
综上所述,局限型胆囊腺肌增生症的二维超声声像图主要表现为胆囊底部宽基底的低至中等回声实质占位,联合高频探头及局部放大功能多数能清晰显示其内特征性的无回声区,且病灶局部的胆囊壁连续完整,彩色多普勒多数显示无血流信号。综合这些声像图特征,联合高频超声并使用局部放大功能多数能与胆囊癌鉴别,且具有较高的诊断符合率,值得临床大力推广。

