急性脑梗死患者血清音猬因子、血管内皮生长因子水平变化及其与预后的关系
张柳英,姜桂生,赵鑫,夏章勇,肖以磊,朱伟杰,王晓婷,李莉,张桂凤,班茹
(1泰山医学院研究生部,山东泰安271016;2聊城市人民医院;3济南军区总医院)
脑血管病是脑血液循环障碍引起的脑功能损害,缺血性脑卒中是最常见的脑血管病类型,占总患病人数的80%,其具有高发病率、高病死率、高致残率特点,严重危害民众健康[1]。脑血管狭窄是导致缺血性脑卒中的重要病理基础,在亚洲人群中又以大脑中动脉狭窄最为常见[2]。脑供血动脉发生狭窄或闭塞时,血管新生、侧支循环的建立能改善患者预后[3]。音猬因子(SHH)是一种调节蛋白,在血管再生过程中发挥重要作用[4]。血管内皮生长因子(VEGF)是目前研究最广泛的促血管生长因子。既往研究已经证实,血清SHH及VEGF表达增高有利于脑梗死患者侧支循环的形成[5]。因此推测,SHH及VEGF有可能与脑梗死患者的预后密切相关。本研究分析了症状性大脑中动脉重度狭窄或闭塞的脑梗死患者血清SHH、VEGF水平的改变及其与预后的关系,以期为脑梗死患者临床预后评估提供新的依据。
1 资料与方法
1.1 临床资料 选择2015年1月~2016年1月于聊城市人民医院神经内科住院的急性脑梗死患者67例(脑梗死组),均符合中国急性缺血性卒中诊治指南中的诊断标准[6],并经脑CT和(或)磁共振成像证实。其中男47例、女20例,年龄34~81(64.43±4.70)岁;高血压41例,糖尿病27例,高脂血症34例;吸烟31例,饮酒31例。均为首次发病,发病1周内入院,入院3 d内经全脑血管造影(DSA)检查证实为单侧大脑中动脉M1段重度狭窄或闭塞,且为此次脑梗死的责任血管。选取同期在聊城市人民医院门诊体检者65例作为对照组,其中男45例、女20例,年龄33~80(63.50±3.73)岁;高血压30例,糖尿病19例,高脂血症25例;吸烟25例,饮酒27例。均排除血液系统疾病、严重心肺疾病或严重肝肾功能不全、免疫性疾病、肿瘤等。1周内无抗血小板及抗凝药物等应用史。两组性别、年龄、高血压、糖尿病、高脂血症、吸烟、饮酒史等具有可比性。本研究经聊城市人民医院伦理委员会批准,并取得所有入选者知情同意。
1.2 一般资料收集 记录急性脑梗死患者的基线临床资料,包括年龄、性别、吸烟(>10支/d,≥5年)、饮酒(>20 g/d,≥5年)、高血压[收缩压≥140 mmHg和(或)舒张压≥90 mmHg]、糖尿病(两次空腹血糖≥7.0 mmol/L或糖耐量试验2 h血浆血糖≥11.1 mmol/L)、高脂血症[甘油三酯(TG)>1.7 mmol/L或总胆固醇(TC)>5.72 mmol/L或低密度脂蛋白胆固醇(LDL-C)>3.12 mmol/L]。
1.3 血清SHH、VEGF水平的检测 采用ELISA法。脑梗死组于入院次日清晨、对照组于体检当日清晨空腹采集静脉血4 mL于抗凝管中,室温下静置30 min,4 000 r/min离心15 min,取上清液放于-80 ℃冰箱保存。严格按照由美国雅培公司生产的ELISA试剂盒说明书进行操作。
1.4 急性脑梗死患者血管狭窄程度及预后评定 应用德国西门子Artis zeego血管造影仪行全脑DSA检查,采用北美症状性颈动脉内膜切除试验法计算血管狭窄程度[7],狭窄率=(1-最窄处管径/正常血管管径)×100%,狭窄率70%~99%为重度狭窄;狭窄率100%为闭塞。于患者发病第90天进行面对面或电话随访,采用改良Rankin量表(mRS)进行评分,mRS评分0~2分为预后良好、mRS评分3~6分为预后不良。血管狭窄程度及预后评定由2名以上神经科医师达成一致后作出结果判断。

2 结果
2.1 两组血清SHH及VEGF水平比较 脑梗死组与对照组血清SHH分别为(212.48±30.81)、(125.94±19.53)ng/mL,血清VEGF水平分别为(175.25±26.62)、(97.65±15.59)pg/mL。脑梗死组血清SHH、VEGF水平高于对照组(t分别为16.507、16.920,P均<0.01)。
2.2 不同预后患者血清SHH、VEGF水平比较 根据mRS评分结果,脑梗死患者中预后良好组38例(56.7%),预后不良组29例(43.3%)。预后良好组男性27例、年龄(65.08±3.47)岁、高血压19例、糖尿病11例、高脂血症19例、吸烟18例、饮酒20例,预后不良组男性20例、年龄(63.76±5.46)岁、高血压22例、糖尿病16例、高脂血症15例、吸烟13例、饮酒11例。预后良好组高血压、糖尿病比例高于预后不良组(P均<0.01),其余指标比较,P均>0.05。预后良好组患者血清SHH、VEGF水平分别为(228.63±37.40)ng/ mL、(194.11±32.74)pg/mL,预后不良组分别为(191.16±24.94)ng/mL、(154.93±20.43)pg/mL,预后良好组均高于预后不良组(t分别为4.660、5.565,P均<0.01)。
2.3 急性脑梗死患者血清SHH与VEGF的相关性分析 Pearson相关性分析结果显示,急性脑梗死患者血清SHH与VEGF水平呈正相关(r=0.818,P<0.01)。
2.4 影响急性脑梗死患者预后的多因素分析 以预后情况作为因变量,以SHH、VEGF、高血压及糖尿病等相关因素作为自变量进行Logistic回归分析,结果表明:血清SHH水平(OR=0.268,95%CI:0.095~0.759,P=0.013)及VEGF水平(OR=0.274,95%CI:0.108~0.698,P=0.007)为急性脑梗死患者预后的独立保护因素,糖尿病(OR=2.692,95%CI:1.113~6.511,P=0.028)是急性脑梗死患者预后的独立危险因素。见表1。
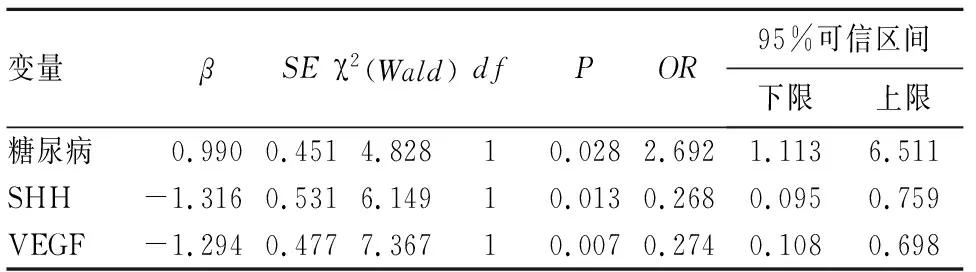
表1 多因素Logistic回归分析结果
3 讨论
脑梗死是脑组织缺血缺氧引起的脑功能障碍,梗死后血管再生及组织修复对促进神经功能恢复、改善患者预后至关重要[8]。SHH是一种分泌性调节蛋白,在脊椎动物中广泛存在,不仅与胚胎发育及肿瘤血管新生密切相关,还能参与缺血组织损伤修复[9]。近年研究发现,SHH信号通路在脑梗死后的血管再生及神经修复中发挥作用[10]。VEGF是目前研究最广泛的生长因子,作为促有丝分裂原与趋化因子,其可促进内皮细胞增殖、分化、迁移,促进血管生成[11]。缺血缺氧是促进VEGF表达的重要因素。脑梗死后,VEGF水平升高有利于脑血管再生及侧支循环形成[12]。
Jin等[13]通过敲除大鼠卒中模型SHH基因发现,SHH信号通路失活能引起脑梗死面积增加,神经功能缺损加重。SHH信号通路激活能明显改善卒中大鼠的运动及认知功能,经免疫染色及MRI成像发现,实验鼠的脑血管生长和成熟活跃,脑组织损伤小[14]。同时,Chen等[15]的研究发现,在大鼠大脑中动脉闭塞模型中,脑内注射SHH蛋白能增加缺血区微血管密度,促进神经元存活,从而减少梗死面积,促进神经功能恢复。然而,目前有关SHH与脑梗死的研究多集中于动物模型实验,对于SHH与脑梗死预后关系的临床研究国内外尚未见报道。本研究观察到,脑梗死组血清SHH水平高于对照组,预后良好组血清SHH水平高于预后不良组,Logistic回归分析显示血清SHH水平升高是预后的独立保护因素,以上结果表明血清SHH水平升高有利于改善急性脑梗死的预后。考虑可能的机制为:一方面SHH通过血管再生促进了脑侧支循环的形成,改善了脑血流灌注,减少了脑组织缺血损伤;另一方面SHH通过细胞增殖分化促进了神经再生及脑组织修复,从而有利于减少神经功能损害,改善了脑梗死患者预后。以上结果提示血清SHH水平可作为预测急性脑梗死预后的生物学指标,同时启发我们在临床工作中可将SHH信号通路作为脑梗死治疗的潜在理想靶点。
最新研究表明,SHH信号通路可通过调控基质细胞分泌VEGF、血管生成素、血小板源性生长因子、碱性成纤维细胞生长因子及转化生长因子等促进血管再生[16]。本研究为观察SHH与VEGF在急性脑梗死患者体内的相关性,我们在检测血清SHH水平的同时检测了血清VEGF水平,结果显示脑梗死组VEGF水平高于对照组,预后良好组VEGF水平高于预后不良组,且SHH与VEGF水平呈正相关。Logistic回归分析显示,VEGF升高是预后的独立保护因素。由此我们推测SHH极有可能通过调控VEGF的表达影响急性脑梗死患者预后。具体机制有待进一步验证。
肖新兴等[17]的研究表明,高血压、糖尿病为急性脑梗死患者预后的独立危险因素。本研究发现,预后良好组高血压、糖尿病发生率低于预后不良组,Logistic回归分析显示,糖尿病是预后的独立危险因素,而高血压不是预后的独立危险因素。我们考虑出现结果不一致的情况不仅与受试者人群及样本含量有关,还与检查方式以及机器型号等不同有关。高血糖可导致SHH通路及血管内皮细胞受损,而血管内皮细胞又是SHH通路及VEGF的作用位点,进一步加重对血管再生的损害,更加不利于患者预后改善[18,19]。因此,在急性脑梗死患者的治疗中,积极控制脑血管的危险因素,尤其是血糖水平是非常重要的。
综上所述,急性脑梗死患者血清SHH、VEGF水平升高,与预后密切相关,是其独立的保护因素,SHH极有可能通过调控VEGF的表达影响患者预后。本研究由于样本量小,随访时间短,且未对血清SHH、VEGF水平进行动态监测,其确切的结果如何有待于今后更多的多中心、大样本、前瞻性观察研究进行验证。

