rmhTNF二次治疗恶性胸腔积液的疗效观察
刘晓英 贾秀青 张桂华 徐 超 李培培 冯庆亮
恶性胸腔积液是肿瘤患者常见的并发症之一,尤其是复发性的恶性胸腔积液,严重困扰着患者的生活,加重了患者的心理负担。积极治疗恶性胸腔积液为放、化疗或手术提供了可能,是延长肿瘤患者生存期和提高其生活质量的有效措施之一。大量的临床研究表明,rmhTNF治疗恶性胸腔积液取得了理想的治疗效果,且未出现严重不良反应,但对于首次治疗后复发的恶性胸腔积液,二次治疗是否仍有效,尚无报道。我科自2013年起应用重组改构人肿瘤坏死因子治疗恶性胸腔积液患者,对于首次治疗后复发的恶性胸腔积液,二次治疗取得较好的疗效。
1 资料与方法
1.1 研究对象
选择2013年2月至2015年8月20例因恶性胸腔积液在我科首次经rmhTNF治疗有效(CR+PR)之后又复发的患者,其在原发病上出现气短、胸闷等临床症状。所有患者均经临床和病理学确诊为恶性胸腔积液,且积液中有恶性肿瘤细胞;男性12例,女性8例;年龄42.3~78.6岁,平均年龄(58±5.5)岁;肺癌14例,乳腺癌2例,食管癌2例,贲门癌1例,肾癌1例;首次治疗后达CR 8例,PR 12例;经B超证实:坐位胸腹腔液深度不小于4 cm;实验室检查:血性胸腔积液7例,黄色胸腔积液13例。
1.2 治疗方法
患者均经B超定位做胸腔穿刺置管,接引流袋,做胸腔持续引流,确认排尽胸腔积液后,用rmhTNF(上海唯科生物制药有限公司,国药准字:S20040048,50万IU/瓶)将300万IU溶解于30 ml生理盐水中,由胸腔注入然后立即夹管,之后每30 min改变体位让胸膜和药液充分接触。注入rmhTNF前30 min肌肉注射5 mg地塞米松防止过敏反应的发生。第4天,第7天和第10天分别放开引流管,接引流袋,至胸腹腔液不再流出时拔管,并注入rmhTNF300万IU和30 ml生理盐水,注入前给予地塞米松5 mg肌肉注射。若第10天效果仍不佳,此后即改用其他方法治疗。
1.3 不良反应观察指标
根据NCI的常见药物毒性分级标准进行评估,观察患者服用药物后是否出现乏力、呕吐、恶心、发热、胸痛、胸闷、腹痛等副作用,并记录其血压、心率、KPS评分以及客观疗效等。
1.4 疗效评定标准
1.4.1 恶性胸腔积液评估标准 根据WHO制定的标准评估,疾病进展(PD):患者治疗后胸腔积液增加量超过25%;疾病稳定(SD):患者治疗后胸腔积液减少量低于50%或增加量低于25%;部分缓解(PR):患者治疗后胸腔积液减少量超过50%以上,保持时间超过4周;完全缓解(CR):患者治疗后胸腔积液全部消失,保持时间超过4周。
1.4.2 疗效计算 临床受益率(CBR)=(CR+PR+SD)/总例数×100%;临床有效率(RR)=(CR+PR)/总例数×100%。
1.4.3 患者全身状态评分 采用卡氏评分(Karnofsky,KPS)标准[1]评价,记录患者治疗前后的KPS评分,总分100分。其中正常,无症状和体征(100分);可正常活动,但有轻微症状和体征(90分);可勉强正常活动,有一些症状(80分);生活可自理,但无法正常生活工作(70分);生活大多可以自理,但偶尔需帮助(60分);常需人照顾(50分);生活无法自理,需特殊照顾(40分);生活无法自理(30分);需要住院支持治疗(20分);重危(10分);死亡(0分),分数越高,生活质量越好。
1.5 统计方法
应用SPSS 19.0统计软件进行数据处理与统计分析,其中计数资料用例数和构成比例(率)表示,组间比较使用卡方检验,以P<0.05为有统计学意义。
2 结果
2.1 治疗效果
20例复发性恶性胸腔积液患者中,治疗后达CR 4例,PR 12例,SD 3例,PD 1例,RR 80%,CBR 95%。其中,首次治疗达CR患者经rmhTNF胸腔注射二次治疗后50%达CR,50%达PR,RR达100%;首次治疗达PR患者二次治疗后,66.7%达PR,RR达66.7%,CBR达91.7%;7例血性胸腔积液全部变为黄色,见表1。
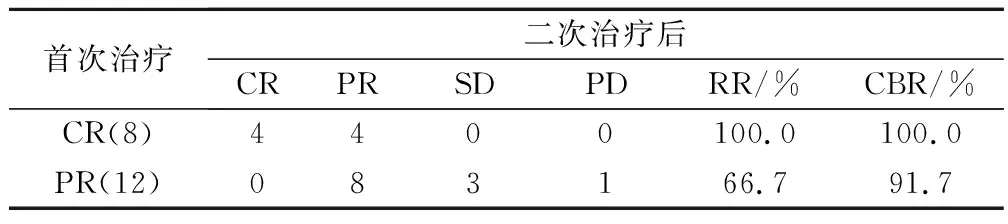
表1 rmhTNF胸腔注射二次治疗后疗效/例
2.2 健康状况改善
17例患者经rmhTNF治疗后出现不同程度的生活质量提高,其中5例患者KPS评分提高30分以上,12例KPS评分提高10~30分,仅3例未出现显著变化。
2.3 不良反应
rmhTNF治疗后,3例患者出现不同程度的发热、寒战,经过地塞米松以及吲哚美辛栓治疗后有所好转,5例患者治疗感到胸痛,经对症治疗后有所缓解。1例患者治疗后感到乏力,之后自行缓解。所有患者服药后均没有出现肝、肾功能损以及心率、血压改变以及骨髓抑制的情况。
3 讨论
恶性胸腔积液是中晚期肿瘤患者常见的并发症,患者胸腔会出现大量的积液,病情发展迅速,容易造成严重的循环障碍以及呼吸困难,严重影响了其生活质量。因此进行积极胸腔积液治疗可以有效地提高肿瘤患者生存质量,延长其生存期[2]。
胸腔置管避免了因反复穿刺而导致的感染、血气胸或内脏损伤,经置管处放液后注入药物是当前最有效、最安全的1种治疗恶性胸腔积液的方法。临床上通常采用甘露聚糖肽、顺铂、白介素-2、榄香烯等药物进行治疗,单其有效率并不高,且恶性胸腔积液极易出现复发,复发后的胸腔积液治疗难度异常加大。rmhTNF相比天然的TNF,毒性明显降低,活性明显增加。其对正常细胞无明显的毒性,却可以在体内、体外杀死肿瘤细胞,且抗肿瘤方面无明显的种族特异性等活性特征奠定了rmhTNF治疗恶性胸腔积液中的重要地位[2]。
汪海涛等[3]研究发现TNF单药治疗恶性胸、腹水总有效率高达83.7%、82.7%,远高于其他药物;然而当联合其他化疗药物后其总有效率并未显著增加,却会损伤肝肾功能、降低血细胞数量等不良反应。为此,我们观察了20例首次治疗有效的患者,再次单药治疗是否仍有效。结果表明,有效率仍能达到80%,临床获益率达到95%,与报道的初次治疗的83.7%相当。考虑是因为这些患者第一次治疗均有效,治疗后大多于半年后出现复发,没有产生耐药性。另外,本研究中7例患者的血性胸腔积液全部变为黄色,考虑与rmhTNF损伤肿瘤的血供系统有关。
TNF作为目前为止最强的抗肿瘤细胞因子[4],在众多细胞因子中唯一可直接杀死肿瘤细胞[5]。其抗肿瘤机制可分为下面几个方面[6-7]:和TNF受体结合后可以诱导肿瘤细胞凋亡、抑制细胞增殖;通过抑制肿瘤新生血管的生成来促进肿瘤坏死;通过提高机体免疫力以及引起局部炎症反应来发挥抗肿瘤作用;增加肿瘤细胞对化疗药物的敏感性,逆转其多药耐药性;此外,还可以提高化疗药物在肿瘤细胞中的浓度。
TNF大多可间断性用药,单次用量超过1000万IU,患者通常容易出现发热、寒战等流感样症状。此次研究我们发现小剂量胸腔内注射TNF仅会造成轻微的副反应,3例患者出现不同程度的发热、寒战,经过地塞米松以及吲哚美辛栓治疗后有所好转,5例患者治疗感到胸痛,经对症治疗后有所缓解。其原因可能是由于患者胸腹腔液大量减少导致壁层胸膜和脏层胸膜相互摩擦引起;此外,坏死的肿瘤细胞裂解产物对胸膜以及局部神经末梢产生刺激[8]。1例患者出现乏力,未处理,自行缓解。9例患者均未影响后续治疗。
综上可见,rmhTNF治疗恶性胸腔积液有效率高,对于复发性的恶性胸腔积液,首次治疗有效的患者,仍有很高的有效率,值得临床推广应用。

