食管胃早期癌内镜特点及临床病理特征与浸润深度及淋巴结转移的关系
李峥嵘
食管癌、胃癌是全球性的消化道主要致死疾病,其发病率居恶性肿瘤前列。据报道,胃癌全球发病率排名第4位,致死性疾病全世界排名第2位,食管癌全球发病率排名第6位,致死性疾病全世界排名第8位[1]。中国特别是中国西部、北部地区是食管癌、胃癌高发区,两个地区每年发病人数占到了全世界的将近一半,而且早期诊断率不足8%。根据国内外医学研究者的发现,胃癌后期五年生存率为15%~25%,而食管癌后期五年生存率低至5%~15%,早期阶段的病灶诊断与治疗往往能极大的改善预后及提高生存率,治疗情况良好的话,五年生存率可达85%以上[2-3]。一方面内镜仪器价格较高,尚未全面普及,另一方面,对内镜医师要求过高,致使食管胃早癌早检率仍然很低。近年来,随着医学水平的不断发展,内镜技术发展日臻成熟,内镜下粘膜剥离术(ESD)、内镜下粘膜切除术(EMR)为大量患者带来了福音[4]。淋巴结转移是影响手术方式和效果及预后最主要因素,术前很难准确判断淋巴结是否已经转移,从而增加了手术风险、延缓了患者康复过程[5]。所以要进一步深入研究食管胃早癌浸润深度和淋巴结转移的关系,以便给患者提供最佳手术方案。对此,目前临床医学上并未有有效研究,所以本院对此进行深入研究,现将结果报告如下。
1 资料与方法
1.1 研究对象
选取自2015年4月至2017年4月入本院的106例食管胃早癌患者为研究对象,入选病例均已确诊,符合食管胃早癌纳入排除标准和诊断标准。其中男性患者63例,女性患者43例,性别比为1.46∶1;患者年龄47~81岁,61~67岁患者占比例最高,为42.5%。
1.2 样本纳入排除标准
纳入标准:不合并其他恶性肿瘤;确诊为食管癌、胃癌早期病症;未进行手术、化疗等方式治疗。
排除标准:食管胃早癌是由其他部位的转移癌症;临床及病理资料记录不完整;患者同时患有多种其他如肝癌、前列腺癌等恶性肿瘤;患者或者家属不同意参加研究。
1.3 诊断标准
依照医学界分型,分为:隆起型(Ⅰ型),即为病变高于周围正常粘膜约5 mm;浅表隆起型(Ⅱa型),即为病变低于周围正常粘膜约5 mm;浅表平坦型(Ⅱb型),即为变病相当于周围正常粘膜;浅表凹陷型(Ⅱc型),即为病变区域低于周围正常粘膜5 mm以内;凹陷型(Ⅲ型),即为病变区域低于周围正常粘膜约5 mm以上[6]。
1.4 观察指标
年龄、性别、内镜下特点、临床表现、术后病理、淋巴结转移情况及淋巴结分布情况等指标,对比分析患者一般临床病例特征与浸润深度和淋巴结转移的关系。
1.5 统计方法
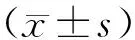
2 结果
2.1 食管胃早癌内镜下特点及病理特征
患者内镜下特点及病理特征见表1。
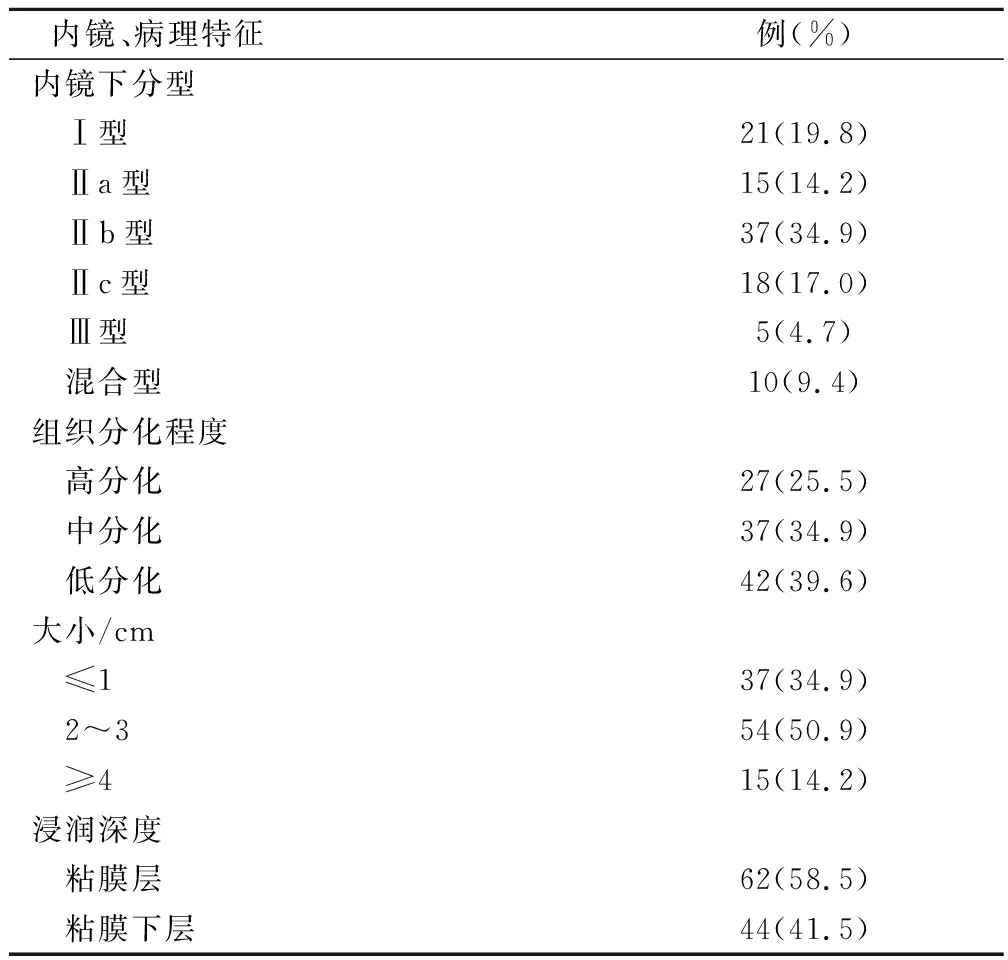
表1 患者内镜下特点及临床病理特征
2.2 食管胃早癌内镜特点及临床病理与浸润深度的关系
患者年龄、性别、肿瘤直径与浸润深度无关(P>0.05),患者内镜下分型和组织分化程度与浸润深度相关(P<0.05),见表2。
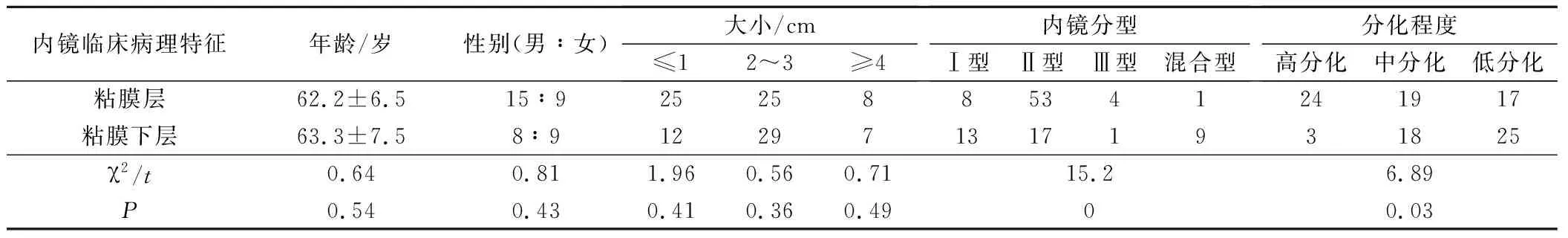
表2 食管胃早癌内镜特点及临床病理与浸润深度的关系/例
2.3 食管胃早癌内镜特点及临床病理与淋巴结转移的关系
患者年龄、性别、肿瘤直径、内镜分型与淋巴结转移无关(P>0.05),分化程度和浸润深度与淋巴结转移相关(P<0.05),见表3。
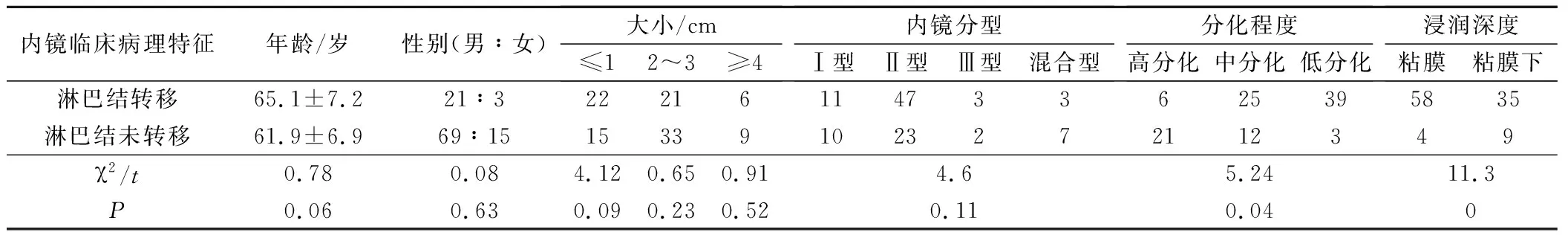
表3 食管胃早癌内镜特点及临床病理与淋巴结转移的关系/例
2.4 Logistic回归分析淋巴结转移的影响因素
对分化程度和浸润深度2个自变量作为淋巴结相关的转移因子,进行逐步Logistic回归分析,结果显示分化程度、浸润深度是淋巴结转移的独立危险因素(P<0.05),结果见表4。
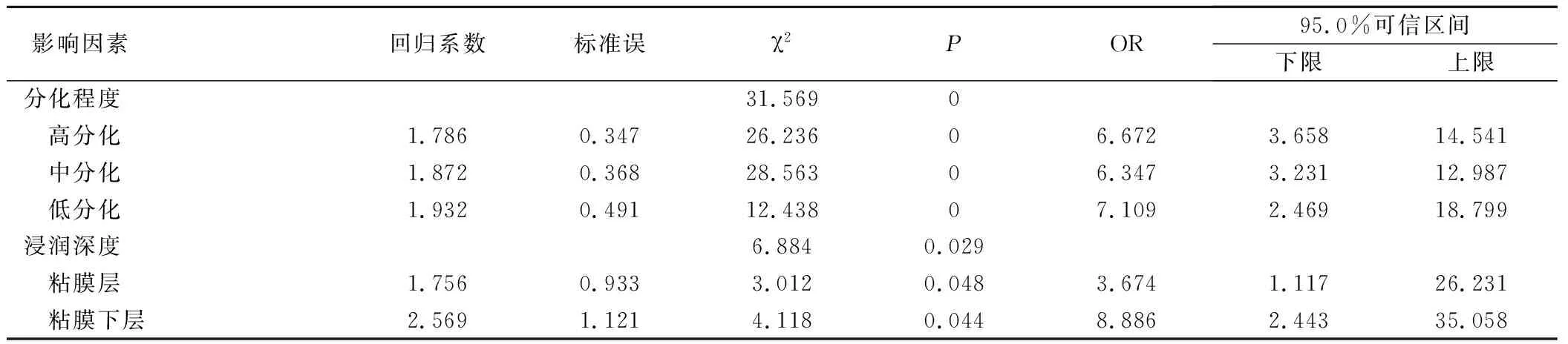
表4 Logistic回归分析结果
2.5 不同浸润深度转移淋巴结的分布情况
对发生淋巴结转移的患者进行分析,不同浸润深度与转移淋巴结分布情况见表5。
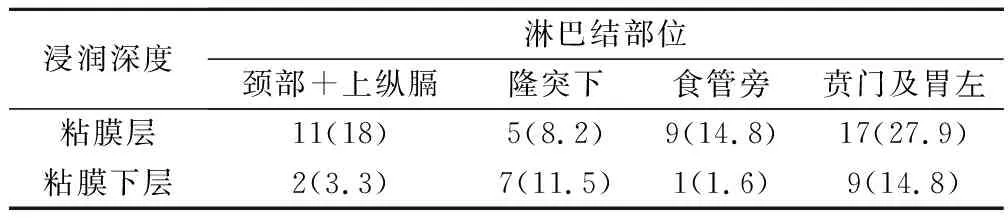
表5 不同浸润深度转移淋巴结的分布情况(例,%)
3 讨论
近年来,食管胃早癌在我国发病率逐年提高,发病原因为局部炎症、溃疡、表浅溃疡、肿瘤浸润,常常反复出现,间歇期症状会消失,时间一般持续几年时间甚至更长[7]。进食粗糙、过热或者刺激性食物可导致极度疼痛,且疼痛呈灼烧、针刺或摩擦牵拉般痛疼。甚至部分患者之前尚未有任何症状,仅在胃镜检查时发现病变。黏膜下层存在着大量的丰富的网状淋巴管,其纵行淋巴管是横行淋巴管的7倍,淋巴管除一小部分直接穿过肌层到达食管外的淋巴管网外,另一部分则先在食管黏膜下层延伸一段后才穿肌层[8-9]。肿瘤一旦侵犯肌层,就处于相同的淋巴环境中,其淋巴结就容易发生转移。随着科技发展,患者可采用色素内镜、超声内镜、钡剂X线检查辅助检查[10]。外科手术是治疗早期食管胃癌的主要方法,但是外科手术创伤大,且手术之后患者并发症较多,后期护理程度加大。镜食管黏膜切除术(EMR)较外科手术具有独特优点:效果好,5年生存率高[11-12]。我们在此基础上加强食管胃早癌内镜特点及临床病理的研究,加深本院医护人员对病理特征与浸润深度、淋巴结转移的认识,进一步提高对食管胃早癌的治疗效果。
此次研究发现,食管胃早癌发病无明显的年龄差异。可发病于任何年龄阶段,但主要发病于老年阶段,可能随着年龄增加,食管胃平滑肌功能退化,括约肌张力下降,胃底腺逐渐萎缩,交界区上移等使老男性食管胃早癌发病率明显上升[13]。本次患者中,61~67岁患者占比最高,但发病在47~53岁阶段也有3人,发病年龄有年轻化趋势,可能与该年龄段人群工作压力、生活习惯等有关。患者中男性患者明显多于女性患者,且差距较大,可能与男性生活压力更大、劳动强度大、吸烟酗酒等有关。患者病理特征中Ⅱ型患者高达70例,Ⅱb型占37例,占Ⅱ型患者比例为52.9%。患者内镜分型和分化程度与浸润深度有明显相关性,分化程度和浸润深度与淋巴结转移明显相关。淋巴结转移是治疗食管胃早癌失败的主要原因,随着浸润深度的增加,转移频度明显加大,本次研究中,发生淋巴结转移患者61例,淋巴结转移率为57.5%,与文献报道结果一致[14-15]。逐步Logistic回归分析中OR值表明,肿瘤浸润深度越深,区域淋巴结转移数量越多,即与侵及肌层患者、侵及外模患者相比,侵及黏膜及黏膜下层患者发生淋巴结转移率分别增加3.6倍、8.8倍。肿瘤分化程度与淋巴结转移关系密切,随着分化程度的降低,淋巴结转移明显升高,此结果与国内外的文献报道结果一致[16]。粘膜层贲门及胃左淋巴结转移率较颈部+上纵膈、隆突下和食管旁高,其转移率达到22.6%,这对食管胃早癌病理的研究分析及治疗提供可参考的依旧,将有助于患者及早康复。
综上所述,患者内镜下分型和组织分化程度与浸润深度明显相关,分化程度和浸润深度与淋巴结转移关系密切,患者年龄、性别及肿瘤直径与浸润深度、淋巴结转移无直接关系。近年来,食管胃早癌发病出现新特点,年龄超过45岁有消化系症状的患者应进行早期内镜检查,能提高早检率、检出率,早治疗,早康复。

