产前MRI与超声对凶险性前置胎盘伴胎盘植入的诊断价值
李黎 高芬 蔡萍* 杨智 胡晓飞
(1.成都市第五人民医院 放射科,成都 四川 611130;2.陆军军医大学(第三军医大学)附属西南医院 放射科,重庆 400038)
随着婚育年龄的推迟、以及二胎政策的实施,我国瘢痕妊娠、高龄妊娠明显增加,随之而来的前置胎盘、胎盘植入的发病率也明显升高[1, 2]。胎盘植入会导致胎儿分娩后胎盘难以剥离,甚至侵及周围膀胱及直肠、泌尿系统,造成难以控制的产后大出血,危及母胎安全,是严重的妊娠并发症,也是产科切除子宫的主要病因之一。凶险性前置胎盘(pernicious placenta previa,PPP)产前准确诊断并评估胎盘植入的程度和范围,对产科手术方案的选择尤为重要。目前超声是诊断产前胎盘植入的首选方法。随着影像技术的快速发展,磁共振成像(magnetic resonance imaging,MRI)在产前母胎诊断中提供了新思路,本研究比较产前MRI和超声对凶险性前置胎盘的诊断效能。
1 资料与方法
1.1 一般材料 选取2016年1月至2017年4月间本院产科收治的疑似凶险性前置胎盘患者共110例,年龄20~45岁,平均(32.5±2.1)岁;孕龄22~40周;既往孕次1~10次;既往剖宫产次数≥1次。所有孕妇均于计划剖宫产前1周内行经腹彩色多普勒超声和胎盘MRI平扫检查,经手术及病理证实87例发生胎盘植入。
1.2 仪器与方法
1.2.1 超声检查 采用GE Voluson730及Philips iU22 彩色多普勒超声扫描仪,经腹探头频率3.5~8.0Hz。根据以下至少一个征象超声诊断或排除PPP[3,4]:胎盘后间隙部分或全部消失,胎盘实质内见丰富的腔隙血流和血窦,胎盘基底血流增多并紊乱湍急,彩色多普勒探及低阻高速的动脉血流,子宫肌层变薄≤1mm,胎盘基底部与膀胱壁分界不清,以上征象出现越多,胎盘植入的诊断信心越足。
1.2.2 MRI检查 采用SIEMENS 1.5T MAGNETOM Avanto超导磁共振扫描仪,扫描序列:HASTE-T2WI、Tru-FISP-T2WI、MP-FGRE-T1WI、FLASH2D-T1WI,轴位、矢状位、冠状位分别扫描。排除MRI根据以下至少一个征象MRI诊断或排除PPP[5]:子宫肌层变薄,胎盘-肌层交界面模糊中断,胎盘内部带状T2WI低信号,胎盘内胎盘位于子宫轮廓线以外,膀胱浆膜层低信号中断,出现“帐篷征”。此外我们将胎盘组织直接突入宫颈管,覆盖宫颈内口的胎盘增厚,胎盘内及胎盘基底部流空血管增多、增粗,出现穿过子宫肌层的跨界血管作为MRI诊断胎盘植入有力证据。以上征象出现越多,胎盘植入的程度越深、范围越广。
1.3 统计学方法 采用SPSS 16.0软件对数据进行统计学分析,以手术-病理结果为诊断的金标准,比较凶险性前置胎盘伴胎盘植入的超声、MRI的诊断效能;计数资料采用率(%)表示,组间比较采用χ2检验,以P<0.05表示差异有统计学意义。
2 结果
110例凶险性前置胎盘中,手术-病理证实87例伴胎盘植入(包括胎盘粘连65例,胎盘植入18例、胎盘穿透4例),图1。保留子宫107例,子宫次全切1例,子宫全切+膀胱修补2例。
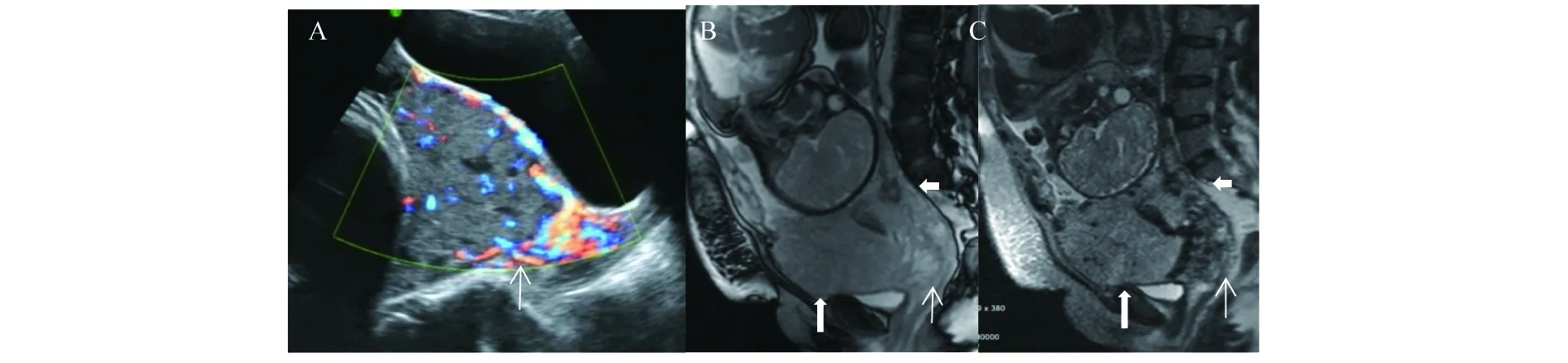
图1 彩色多普勒超声和MRI均诊断凶险性前置胎盘伴胎盘植入
A.彩色多普勒超声显示子宫下段前壁肌层显示不清,胎盘后血管丰富,胎盘内腔隙血管以及跨界血管(细箭);B.矢状位Tru-FISP成像;C.矢状位HASTE T2WI成像。显示前置胎盘,子宫下段前壁肌层菲薄,胎盘局限性突出(粗箭),胎盘明显增厚,突入宫颈管,胎盘内多个低信号带(横箭头),胎盘后壁肌层菲薄,出现跨界血管和血管团(细箭)。手术病理证实胎盘植入,胎盘粘连,术中出血5000ml
2.1 110例PPP患者超声和MRI诊断结果 超声正确诊断58例,诊断符合率52.7%(58/110),52例漏、误诊,误诊率28%(7/25),漏诊率52.9%(45/85),见表1。MRI正确诊断86例,诊断符合率78.2%(86/110),24例漏误诊,误诊率68%(17/25),漏诊率8.2%(7/85),见表1。MRI诊断凶险性前置胎盘伴植入的诊断符合率高于超声检查,两种检查方法间比较差异有统计学意义(P<0.05)。
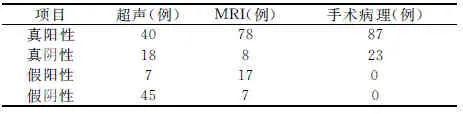
表1 110例PPP患者超声及MRI与手术病理结果对照
2.2 超声及MRI对凶险性前置胎盘伴胎盘植入的诊断效能评估 超声和MRI对凶险性前置胎盘伴胎盘植入的诊断效能评估情况见表2。超声和MRI的诊断敏感性分别为47.1%、91.8%,差异有统计学意义(P<0.05);超声和MRI的诊断特异性分别为72.0%和32.0%,差异有统计学意义(P<0.05);两者在诊断的阳性预测值上没有统计学差异,MRI的阴性预测值及诊断准确率均高于超声,分别为50.0%、78.2%和28.6%、52.7%,差异有统计学意义(P<0.05)。
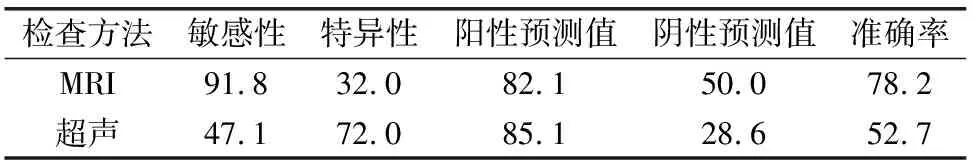
表2 超声和MRI对胎盘植入的诊断价值评估(%)
3 讨论
凶险性前置胎盘是由于既往剖宫产术后瘢痕形成,瘢痕处内膜受损,继发局部缺氧导致蜕膜缺陷,以及过度的滋养细胞不同程度地侵袭子宫肌层,造成异常的、甚至令人恐惧的血管形成[6],当胎儿分娩后受累处子宫收缩不良,扩张的血窦不能封闭,胎盘不易剥离并极易导致大出血,甚至严重出血及死亡,需要产时多学科协作,因此胎盘植入的产前准确诊断对临床治疗的选择极其重要。临床治疗胎盘植入常分为手术和非手术治疗,两种不同的治疗方法会给患者带来不同的远期效果,采取积极有效的治疗措施是降低孕产妇子宫切除率及死亡率的关键。
胎盘附着异常也即侵袭性、粘连性胎盘,即常说的胎盘植入,根据胎盘侵入子宫肌层的深度定义为胎盘粘连,胎盘植入和胎盘穿透。目前认为超声是诊断产前凶险行前置胎盘并胎盘植入以及筛查的首选方法,检查方法包括经腹及经阴道检查,经阴道超声检查是前置胎盘诊断的影像标准, 通常经腹超声即可满足日常诊断,但是胎盘位于后壁或者孕妇肥胖、子宫肌瘤等子宫病变,发生胎盘异常时,经腹检查无法准确评估,需要经阴道检查明确。然而, 经阴道成像需要特别护理, 因为它可能导致胎膜早破或感染。因此当遇到胎盘位置特殊,无法充分评估胎盘状态及胎盘植入的范围和深度。MRI有更好的软组织分辨率,可以多参数多平面成像,而随着MRI快速成像序列及图像处理方法的不断发展,在产科疾病诊断中成为超声检查之外的另一个重要检查手段,可以更清晰、全面地显示胎盘的位置、形态以及胎盘植入的深度及范围,是产前诊断凶险性前置胎盘伴胎盘植入的重要检查手段。
众所周知,没有粘连的前置胎盘,随着孕周的增加胎盘会向上迁移,而存在粘连的胎盘在超声监测过程中不会上向迁移,也间接提示胎盘附着异常。分析本组US误漏诊较多的病例为植入深度较浅的胎盘粘连,典型的胎盘植入超声征象较少,仅表现为胎盘后低回声带消失,Tanimura等[7]发现,首次超声发现胎盘后低回声带lcz消失,可能有助于识别前置胎盘伴胎盘植入高危患者。随着孕周增大,超声表现很模糊,再加上后壁胎盘更不容易识别,此时MRI则有助于对超声诊断进行补充。Derman等[8]认为,胎盘基底面HASET T2WI和Tru-FISP均为低信号,是粘连性胎盘的最特异性征象,病理上显示为出血或感染后的纤维素内含铁血黄素沉积,T2上胎盘内浓黑的低信号在Tru-FISP上为高信号提示类似超声所见的血流腔隙,本组病例从MRI技术上,采用多种扫描序列多方位将胎盘内和胎盘基底面的低信号纤维粘连出血和扩张血管鉴别开来,在110例前置胎盘中诊断胎盘植入的敏感性高达91.8%,在文献所报道的75%~100% 范围之内[9],但是特异性仍然较低仅32%,远远低于文献所报告的65%~100%[9]。所以这些低信号带以及血管扩张的程度、数目、位置,各诊断征象之间的关系,同时它们与胎盘植入的深度以及手术出血量之间的关系,仍然值得进一步研究。
本研究的局限性在于仅比较了产前MRI和超声在凶险性前置胎盘伴胎盘植入的诊断效能,而胎盘植入的深度和位置,并不完全与产术后出血平行,无法真正有意义地指导临床医师对孕产妇的处理方式,有必要全面科学地对凶险性前置胎盘胎盘植入进行术前风险评估。
综上所述,对疑诊为凶险性前置胎盘的病例,产前MRI和超声诊断相互结合相互补充,有助于提高胎盘植入的诊断准确性,为临床提供正确的宝贵信息。
参考文献
[1] Bour L, Placé V, Bendavid S, et al. Suspected invasive placenta: evaluation with magnetic resonance imaging[J]. Eur Radiol, 2014, 24(12):3150-3160.
[2] 陈敦金, 杨慧霞.胎盘植入诊治指南(2015)[J]. 中华妇产科杂志, 2015, 50(12): 26-31.
[3] Baughman WC, Corteville JE, Shah RR. Placenta accreta: spectrum of US and MR Imaging findings[J]. Radiographics, 2008,28:1905-1916.
[4] Comstock CH, Lee W,Vettraino IM, etal. The early sonographic appearance of placenta accreta[J]. J Ultrasound Med, 2003,( 23): 19-23.
[5] 曾斯慧, 刘鸿圣, 秦焕娣,等.妊娠期胎盘植入MRI的诊断评价及植入范围分级的临床意义[J]. 中国临床医学影像杂志, 2015, 26(5): 341-344.
[6] Wehrum MJ, Buhimschi IA, Salafia C, et al. Accreta complicating complete placenta previa is characterized by reduced systemic levels of vascular endothelial growth factor and by epithelial-to-mesenchymal transition of the invasive trophoblast[J]. Am J Obstet Gynecol, 2011, 204(5): 411. e1-11.
[7] Tanimura K, Yamasak Y, Ebina Y, etal. Prediction of adherent placenta in pregnancy with placenta previa using ultrasonography and Magnetic resonance imaging[J].Eur J Obstet Gynecol Reprod Biol, 2015,187:41-44.
[8] Tanimura K, Yanasaki Y, Ebina Y, etal. MRI of placenta accreta: a new imaging perspective[J].Am J Roentgenol, 2011, 197(6): 1514-1521.
[9] Rahaima NSA, Whitby EH. The MRI features of placental adhesion disorder and their diagnostic significance: systematic review[J]. Clinical Radiology, 2015,70 : 917-925.

