PDCA护理模式在颅脑损伤手术患者中的临床应用价值
张春霞
颅脑损伤是指患者因外界暴力作用导致的头部组织器质性损伤。患者生理病理变化复杂,极易引起一系列重要器官及神经系统级联反应[1]。同时,医院感染也是导致患者病情加重甚至死亡的因素之一[2],此类患者多伴有不同程度的意识不清,自理能力缺乏。有报道指出,术后护理是颅脑损伤患者治疗过程中不可忽视的重要因素[3],对颅脑损伤手术患者给予有效的护理可以减少并发症及医院感染的发生率,进一步改善预后[4]。鉴于此,笔者将PDCA护理模式 (即:plan-do-check-action mode)应用于颅脑损伤患者中,旨在寻找更为有效的护理方式提高患者生存率,改善患者术后生活质量。
1 资料与方法
1.1一般资料将2013年4月—2015年4月笔者所在医院收治的颅脑损伤患者共74例纳入观察组,其中男37例,女37例;年龄 39~51岁,平均(45.0±11.3)岁;硬脑膜下血肿 27例,硬脑膜外血肿18例,多发性颅内血肿6例,颅脑血肿23例;中度颅脑损伤16例,重度颅脑损伤58例;闭合性颅脑损伤35例,开放性颅脑损伤39例。所有患者均在常规颅脑损伤护理要求上配合PDCA护理模式进行护理。按1∶1比例选取往期资料完善且行常规颅脑损伤护理的病例74例,将其纳入对照组,其中男43 例,女 31 例;年龄 40~54 岁,平均(47.1±10.9)岁;合并脑膜下血肿25例,硬脑膜外血肿20例,多发性颅内血肿8例,颅脑血肿21例;中度颅脑损伤20例,重度颅脑损伤54例;闭合性颅脑损伤38例,开放性颅脑损伤36例。两组临床基本资料及病理学资料对比无差异,具有可比性。
1.2纳入与排除标准纳入标准:符合颅脑损伤诊断标准[5];有明确的头部外伤史;经CT或MRI确诊为颅脑损伤;该次研究通过医院伦理委员会批准;患者或患者家属均知情研究内容并签署同意书。排除标准:其他非外界暴力作用导致的颅脑损伤;有其他重大器官并发症患者;入院前有胃肠道或出血性疾病患者。
1.3PDCA护理模式实践方法(1)Plan。通过对往期在笔者所在医院进行治疗的1683例颅脑损伤患者住院期间的并发症进行统计分析发现,因医院感染所致并发症患者达579例,感染率高达34.40%,感染部位多发生于颅内、肺部及泌尿系统。为寻找更为有效的护理方式减少医院感染率,改善患者生存情况及预后,笔者将该院收治的74例颅脑损伤患者在常规护理基础上给予PDCA护理模式。护理工作开始前依据本院相关护理规定及常规颅脑损伤护理要求制订严格的护理制度及检查考核制度,所有护理行为需严格按照护理要求及护理操作步骤进行护理,不得违背护理目的。(2)Do。严格按照护理要求及操作要求对颅脑损伤患者进行护理,准确客观地记录护理过程中出现的不良症状,分析其发生的原因并制定有效的措施,将措施标准化。每周至少例行3次小组会议,对问题进行总结与分析,将有效措施标准化并加以推广,对于存在漏洞或缺点的护理方式予以规避。(3)Check。依据小组制订的工作及护理制度对护士进行不定期抽查,确保各项措施的落实情况,对不足部分加以指出并改正。(4)Action。总结以上三个阶段所记录的各项问题,将问题进行逐一分析与讨论,并制定有效的解决方式及预防手段。将本次护理中的成功经验纳入工作及护理制度标准,同时将本轮发现的问题作为下一轮PDCA护理的目标,以此循环,并以患者出院或死亡为护理终止时间。
1.4观察指标分别于护理前及护理结束后采用改良爱丁堡斯堪的纳维亚评分(MESSS量表,内容涵盖意识、语言、上肢肌力、面瘫、水平凝视功能等,总分45分,分值与缺损度呈正比)和格拉斯哥昏迷评分量表(Glasgow量表,内容涵盖睁眼、语言、运动三个维度,总分15分,分值与昏迷度呈正比)对患者神经功能评分;采用日常生活能力量表(Barthel指数,总分100分,分值与能力呈正比)及功能独立性评分量表(FIM,量表涵盖运动功能及认知功能两个维度,总分126分,分值与能力呈正比)对患者日常生活能力、运动能力及认知能力评分;同时记录住院期间两组患者医院感染的发生情况。
1.5统计学分析采用SPSS 19.0统计学软件对数据进行分析,评分资料用x±s表示,采用t检验,感染发生率采用χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1两组患者Glasgow、MESSS评分比较护理前两组患者Glasgow、MESSS评分对比无差异 (P>0.05);护理后,两组患者Glasgow昏迷评分上升,MESSS评分下降,其中观察组患者Glasgow及MESSS评分升降幅度均高于对照组,对比差异有统计学意义(P<0.05)。 见表 1。
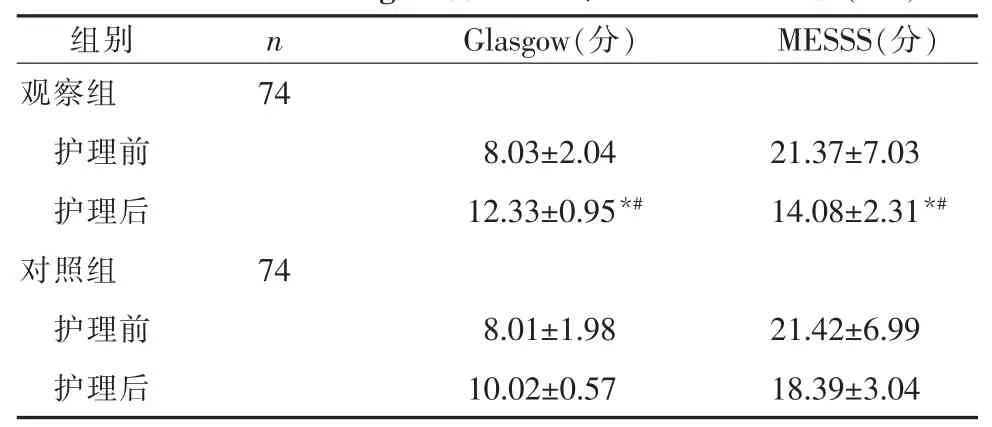
表 1 两组患者Glasgow昏迷评分、MESSS评分比较(x±s)
2.2两组患者BI指数及FIM评分比较护理前两组患者BI指数及FIM评分对比无差异(P>0.05);护理后,两组患者BI指数及FIM评分均有明显上升,其中观察组上升幅度对照组,差异有统计学意义。见表2。
2.3两组患者医院感染率比较观察组感染率为16.21%,低于对照组的31.08%,差异有统计学意义(P<0.05)。 见表 3。

表 2 两组患者BI指数及FIM评分比较(x±s)

表 3 两组医院感染率比较
3 讨论
PDCA护理模式是PDCA循环模式的衍生物[6],Plan阶段是发现问题并制订合理有效计划;Do阶段指将计划内容付诸行动;Check阶段是对上一阶段的实施情况逐一检验,判定计划实施的结果与目的是否一致;Action阶段是对各个阶段中存在的优缺点进行总结,将对阶段中存在的问题加以分析处理,对成功经验加以肯定并纳入下个PDCA循环,对不足以及失败教训加以总结,分析问题出现的原因并制定相应的解决方式,同时一并纳入下个PDCA循环中[7]。其护理理念是通过制定护理计划,对护理过程中的每项内容标准化并严格按照标注实施;同时对护理过程中的有利及不利因素加以分析指导,制定相应措施予以完善,并将此次存在的问题作为下次循环目标;在护理过程中,定期对护士及病患进行调查,以确保护理制度的贯彻落实,使护理质量在循环过程中呈阶梯式上升[8]。
PDCA护理的理念现已被广泛用于各项质量管理中,但应用于颅脑损伤的相关报道较少[9]。鉴于此,笔者将所在医院收治的74例确诊为颅脑损伤的患者纳入观察组研究范围。在征得患者或患者家属同意后在常规护理上增加PDCA护理模式,并将护理效果与常规护理的对照组进行比较发现:护理前两组研究对象的Glasgow、MESSS、Barthel指数及FIM等评分对比无差异(P>0.05);护理干预后,两组研究对象的Glasgow、Barthel指数及FIM等评分均明显上升,MESSS评分下降,证明经术后护理干预后患者意识、昏迷状况、运动功能、认知功能及日常生活功能均有显著改善;其中观察组患者各评分的上升或下降幅度均由于对照组,与既往研究相符[10],由此可见,采用PDCA护理模式干预下的观察组患者各项神经功能及日产生活能力的改善程度优于常规护理的对照组。
同时,术后医院感染是指术后住院期间或出院后因自身机体原因及外在环境于医院内感染并暴发的现象,对院内患者的生存率及预后有着不可忽视的影响[11]。医院患者种类繁多,免疫缺陷及病情轻重不一,其感染部位或感染症状也不一致。颅脑损伤作为危重急病之一,其感染风险较一般患者更大,特别是部分损伤患者伴有不同程度的脑部外伤,导致脑部组织与外界联通,更是加大了感染风险[12]。医院感染风险虽不可完全规避,但通过采取有效措施也能一定程度地减少医院感染的发生率,达到减少病死率,改善预后的目的[13]。该研究通过对比两组患者住院期间的医院感染发生情况发现,采用PDCA护理模式的观察组感染率为16.21%,较常规护理的对照组低,对比差异有统计学意义,这可能与PDCA护理特有的循环模式有关[14]。在PDCA护理过程中,通过对护理中存在的问题进行及时有效的分析,并进行针对性解决,将问题纳入下个循环开始的目标,同时将有利的护理经验进行总结并标准化,使护理质量在循环中不断提升[15],继而减少医院感染率的发生。
综上所述,PDCA护理模式在控制医院感染率上具有显著优势,或可降低因医院感染导致的严重并发症,最大限度地改善颅脑损伤手术患者预后。

