超声引导下椎旁神经阻滞复合右美托咪定麻醉在经皮肾镜碎石取石术中的应用
周先科 陈君 唐媛 刘金闯
1长沙市中医医院 长沙市第八医院麻醉科 410100 长沙
泌尿系结石是泌尿系统常见疾病之一,其发病率为1%~5%[1],严重影响人体健康。随着现代取石技术的不断进步,各种微创治疗手段不断涌现,其中PCNL逐渐替代了输尿管镜和ESWL用于较大直径、复杂的输尿管上段和肾盂内结石的治疗[2]。经皮肾镜常采用全麻或椎管内麻醉,椎旁神经阻滞麻醉是近几年新兴的经皮肾镜手术麻醉方式[3, 4]。右美托咪定是一种高选择性的α2肾上腺素受体激动剂,具有镇静、镇痛和抗交感的作用,且呼吸抑制作用较少[5]。我们拟探讨超声引导下椎旁神经阻滞复合右美托咪定麻醉在PCNL中的麻醉和镇痛效果。
1 资料与方法
1.1 临床资料
选取2015年6月~2017年6月我院收治106例在超声引导下采用椎旁神经阻滞进行麻醉,择期行经皮肾镜碎石取石术(单侧)的患者,将患者按照随机数字表法随机分为治疗组和对照组两组,每组53人。治疗组53例,男47例,女6例,年龄(51±6.7)岁。体重(68.3±10.2)kg;ASA 分级Ⅰ、Ⅱ、Ⅲ分别为35例、14例和4例。对照组53例,男43例,女10例,年龄(54±8.2)岁。体重(65.6±9.9)kg。ASA 分级Ⅰ、Ⅱ、Ⅲ分别为37例、13例和3例。两组患者的性别、年龄、体重、ASA分级等比较差异无统计学意义(P>0.05 ),具有可比性。其中肾结石78例,输尿管上段结石28例。本研究经医院伦理委员会批准,患者签署知情同意书。纳入标准:年龄18~65岁,ASA分级:Ⅰ~Ⅲ级,术前明确诊断有上尿路结石。排除标准:术中发现患者合并其他严重尿路梗阻性疾病;因手术无法完成改换其他术式;有神经系统疾病和严重的心血管系统疾病;有相关药物过敏史;长期使用镇痛镇静药物或长期饮酒者;注射部位皮肤、软组织有感染性疾病者;有严重出血倾向者。
1.2 麻醉方法
麻醉方式:两组均采取T10、L1两点阻滞法,每点注入0.375%罗哌卡因15~20 ml。
观察组:确定T10棘突,患者侧卧位,患侧在下,消毒铺巾后,棘突旁开2.5~3.0 cm 局麻,在椎体正中线旁1.5~2.0 cm处,采用5~10 MHz探头作旁正中矢状面垂直扫描,使用局麻针从探头一侧进针,从两个横突中间进入椎旁间隙,当穿刺针突破肋横突上韧带(CTL),注药观察胸膜推移和药物扩散。确定L1棘突,旁开2.5~3.0 cm 局麻,旁开椎体正中线1.5~2.0 cm使用探头进行旁正中矢状面垂直扫描,显露椎间孔外口后,于超声探头一侧进针,穿刺注药15~20 ml观察药物扩散。从摆体位直到手术结束前10 min静脉持续泵注右美托咪定0.5 μg·kg-1·h-1。
对照组:超声引导方法及麻醉方法同观察组。摆体位时静脉注射芬太尼0.5~1.0 μg/kg,咪达唑仑0.02~0.03 mg/kg,术中视麻醉效果间断静脉注射0.5~1.0 μg/kg芬太尼和咪达唑仑0.02~0.03 mg/kg。
观察指标:连续监测并记录患者麻醉前(T0)、用药后5 min(T1)、开始建立碎石通道时(T2)、手术开始后60 min(T3)、手术结束时(T4)的平均动脉压(MAP)、心率(HR)、动脉血氧饱和度(SpO2)。
镇静评分:采用Ramsay评分,1分为烦躁不安;2分为安静合作;3分为嗜睡,对指令反应敏捷,但声音含糊;4分为睡眠状态可唤醒;5分为对呼叫反应迟钝;6分为深睡或麻醉状态,呼唤无反应;有插管者Ramsay评分为1分。
舒适度评分:采用BCS评分,0级为持续疼痛;1级为安静时无痛,深呼吸或咳嗽时疼痛加重;2级为平卧安静时无痛,深呼吸或咳嗽时轻微疼痛;3级深呼吸也无痛;4级咳嗽时也无痛。
安全性:主要观察患者不良反应发生率,包括呼吸抑制、寒战、恶心呕吐、术中气管插管、阿托品使用率。
1.3 统计学方法

2 结果
治疗组手术时间(124±22.1)min,对照组为(131±31.3)min。治疗组麻醉时间(140±31.1)min,对照组为(146±33.2)min,两组比较差异无统计学意义。
2.1 监测指标比较
组间比较:MAP整体趋势差异有统计学意义(P<0.05),治疗组更加平稳,且低于对照组,MAP在T0、T1和T4时间点均无明显差异,在T2和T3时间点差异有统计学意义(P<0.05)(图1)。组间比较:HR整体趋势差异有统计学意义(P<0.05),治疗组更低,T0、T1和T4时间点均差异无统计学意义,在T2和T3时间点差异有统计学意义(P<0.05)(图2)。组间比较:SpO2组间和各时间点均差异无统计学意义(图3)。
2.2 镇静/舒适度评分比较
两组Ramsay评分均无1分和6分病例,但在2、3、4、5分的病例分布存在统计学差异(P<0.05),详见表1。两组术后3 h的BCS评分均无0分病例,但在1、2、3、4分的病例分布差异有统计学意义,详见表2。
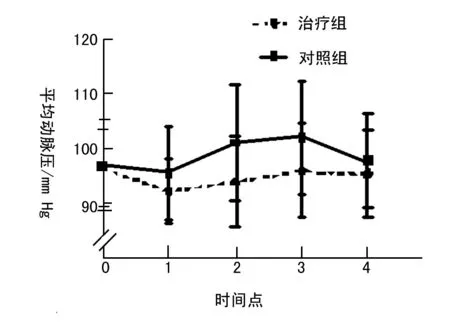
图1 治疗组和对照组MAP不同时间点的比较
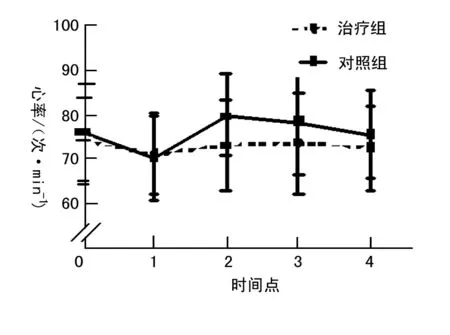
图2 治疗组和对照组HR不同时间点的比较
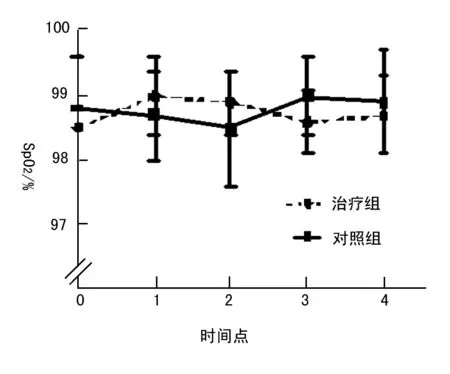
图3 治疗组和对照组SpO2不同时间点的比较

组别2分3分4分5分χ2值P值治疗组2319101--对照组10231559.1690.027

表2 术后3小时BCS评分比较
2.3 安全性
治疗组在手术过程中无呼吸抑制和术中插管,有1例使用阿托品,2例发生寒战,2例出现恶心,但未呕吐。对照组在手术过程中无呼吸抑制和术中插管,2例使用阿托品,1例发生寒战,3例有恶心,1例呕吐少量胃内容物。两组患者不良事件发生率比较差异无统计学意义。
3 讨论
PCNL作为泌尿外科腔镜手术,在治疗上尿路结石方面具有创伤小、出血少、取石速度快、结石取净率高、手术时间短、术后恢复快等优点[6],得到了泌尿外科医师和患者的一致认可,目前已在国内外广泛开展。PCNL术中疼痛类型主要有两种:①在术中建立由皮肤到取石部位的通道引起的躯体疼痛(T11~L1支配)[7];②肾和输尿管由于结石和术中刺激带来的内脏疼痛(T10~L2支配)[8]。阻断T9~L2就可控制PCNL术中疼痛,超声引导下椎旁神经阻滞,可以轻易实现两种疼痛的阻滞[9]。相对于传统麻醉方式,超声引导下椎旁神经阻滞更加精确,安全,并发症少,术后恢复快,无呼吸抑制,对组织区域外的其他脏器几乎无任何影响[10]。但其难点在于椎旁间隙注药后,药物的扩散方向具有不确定性,所以若想实现稳定的多节段阻滞,多点阻滞更加可靠[11]。
PCNL目前麻醉方案多以气管插管全麻和椎管内麻醉为主,超声引导下椎旁神经阻滞应用较少。术中多为俯卧位,患者处于清醒状态,容易出现体位不能耐受或紧张、焦虑等,交感神经兴奋,血液中的儿茶酚胺升高,甚至血流动力学紊乱,影响手术进程。因此,如何能让患者在术中提高麻醉舒适度是这类麻醉方式的研究热点。右美托咪定具有镇静、镇痛、抑制交感神经作用,还可以有效预防寒战、术后恶心、呕吐等作用[12]。同时可明显减少麻醉操作时紧张焦虑不适感,还可产生稳定的镇静和觉醒作用[13]。
本研究结果表明,超声引导下椎旁神经阻滞复合右美托咪定麻醉在PCNL有明显优势,患者情绪平稳,血压、心率无明显大幅度波动,且低于对照组;Ramsay评分方面,治疗组患者评分更低,但无烦躁不安患者出现。由于PCNL需要患者保持特殊体位,术中不应该让患者陷入较深的麻醉状态,而椎旁神经阻滞复合右美托咪定让患者Ramsay评分主要集中在2、3、4分,大部分患者意识处于最佳状态;术后BCS评分显示治疗组主要集中在2、3、4分,说明术后患者疼痛较对照组轻微。综上,超声引导下椎旁神经阻滞复合右美托咪定麻醉镇静程度好,镇痛效果佳,适合PCNL术,既能满足手术的麻醉要求,还能减少术中患者的不良感受和麻醉后的恢复时间。
[参考文献]
[1] Türk C, Petík A, Sarica K, et al. EAU guidelines on interventional treatment for urolithiasis. Eur Urol, 2016,69(3):475-482.
[2] De La Rosette J, Assimos D, Desai M, et al. The clinical research office of the endourological society percutaneous nephrolithotomy global study: indications, complications, and outcomes in 5803 patients. J Endourol, 2011,25(1):11-17.
[3] Borle AP, Chhabra A, Subramaniam R, et al. Analgesic efficacy of paravertebral bupivacaine during percutaneous nephrolithotomy: an observer blinded, randomized controlled trial. J Endourol, 2014,28(9):1085-1090.
[4] Yong L, Xiao Y, Sun X, et al. Paravertebral block for surgical anesthesia of percutaneous nephrolithotomy. Medicine (Baltimore), 2016,95(28):e4156.
[5] Abdallah FW, Brull R. Facilitatory effects of perineural dexmedetomidine on neuraxial and peripheral nerve block: a systematic review and meta-analysis. Br J Anaesth, 2013,110(6):915-925.
[6] De SB, Autorino R, Kim FJ, et al. Percutaneous nephrolithotomy versus retrograde intrarenal surgery: a systematic review and meta-analysis. Eur Urol, 2015,67(1):125-137.
[7] Mehrabi S, Zadeh AM, Toori MA, et al. General versus spinal anesthesia in percutaneous nephrolithotomy. Urol J, 2013,10(1):756-761.
[8] Yang H, Yu X, Hu J, et al. Usage of multilevel paravertebral block as the main anesthesia for Mini-Invasive PCNL: retrospective review of 45 cases with large stones. Urol Int, 2017,99(3):326-330.
[9] El-Boghdadly K, Madjdpour C, Chin KJ. Thoracic paravertebral blocks in abdominal surgery - systematic review of randomized controlled trials. Br J Anaesth, 2016,117(3):297-308.
[10] Hida K, Murata H, Sakai A, et al. Perioperative pain management of minimally invasive esophagectomy with bilateral continuous thoracic paravertebral block. Masui, 2016,65(2):119-124.
[11] Schreiber KL, Chelly JE, Lang RS, et al. Epidural versus paravertebral nerve block for postoperative analgesia in patients undergoing open liver resection: a randomized clinical trial. Reg Anesth Pain Med, 2016,41(4):460-468.
[12] Piao G, Wu J. Systematic assessment of dexmedetomidine as an anesthetic agent: a meta-analysis of randomized controlled trials. Arch Med Sci, 2014,10(1):19-24.
[13] Vorobeichik L, Brull R, Abdallah FW. Evidence basis for using perineural dexmedetomidine to enhance the quality of brachial plexus nerve blocks: a systematic review and meta-analysis of randomized controlled trials. Br J Anaesth, 2017,118(2):167-181.

