甲状旁腺切除术对终末期肾病合并继发性甲状旁腺功能亢进患者冠状动脉钙化及钙磷代谢的影响
曲立枝
终末期肾病(end stage renal disease, ESRD)是指各种肾脏疾病进展至肾功能、肾脏结构不可逆的最终阶段,随着透析技术的发展,患者生存时间得到明显延长,但是影响患者生活质量及长期生存率的并发症问题日益凸显[1-2]。其中心血管不良事件发生及继发性甲状旁腺功能亢进(secondary hyperparathyroidism, SHPT)是最为常见且严重的并发症。由于ESRD患者存在骨和钙磷代谢异常,又可诱发心血管疾病,会对患者的预后造成严重影响[3]。冠状动脉钙化(coronary artery calcification, CAC)是心血管事件的病理基础,研究报道,CAC和钙磷乘积水平、甲状腺旁腺激素(iPTH)、血磷等密切相关[4]。临床认为在早期应用拟钙剂、活性维生素D3、磷结合剂可降低iPTH水平,减轻CAC,改善钙磷代谢,并可缩小增大的甲状旁腺,但是部分患者经活性维生素D3冲击或其他药物治疗后仍然可进展为难治性的SHPT或钙磷代谢紊乱加重[5]。故对于晚期ESRD合并SHPT患者,甲状旁腺切除术治疗是唯一有效的治疗方法[6]。本研究探讨甲状旁腺切除术对ESRD合并SHPT患者CAC及钙磷代谢的影响,旨在为其治疗提供理论基础,现报告如下。
1 资料与方法
1.1一般资料 选择2006年1月—2016年2月在我院择期行甲状旁腺切除术的300例ESRD合并SHPT患者的临床资料,并进行回顾性分析。①纳入标准:颈部彩色超声均显示甲状旁腺增大,且经术后病理证实;均伴有SHPT,即iPTH>800 pg/ml;均给予活性维生素D3冲击等内科保守治疗无效或疗效较差,均符合甲状旁腺切除术手术指征;均经放射学检查显示高度骨代谢指标转运。②排除标准:近期应用过免疫抑制剂或糖皮质激素治疗者;伴有血液系统疾病或急性感染患者;合并恶性肿瘤患者;伴有严重肝、脑功能障碍患者;近1年来有心肌梗死、心绞痛、心力衰竭等心血管疾病病史者。其中男120例,女180例;年龄35~65(43.26±3.52)岁;透析时间2~10(6.12±1.41)年;原发病类型:高血压肾病82例,慢性肾小球肾炎118例,糖尿病肾病100例。并根据有无发生CAC分为CAC组210例和无CAC组90例。
1.2方法
1.2.1治疗方法:所有患者入院后均给予血液透析、饮食控制、营养支持、降压等对症治疗,待病情平稳后再行甲状旁腺切除术,具体如下:采用全身麻醉方式,于颈部做一横向切口,将上下皮瓣游离,再分开颈前肌群,确定甲状腺上下极后方的甲状旁腺腺体,常规行甲状旁腺切除术,术后放置引流管。所有患者术后均常规将切除的甲状旁腺腺体进行病理检测,结果证实为甲状旁腺组织增生。
1.2.2观察指标:记录所有患者的年龄、性别、透析时间、血钙、血磷、钙磷乘积、iPTH、C反应蛋白、甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、白蛋白、血红蛋白以及CAC积分等临床资料。
1.2.3随访:所有患者随访12个月,观察术前、术后6和12个月的CAC积分、iPTH、血钙、血磷、钙磷乘积、甘油三酯水平变化。
1.3CAC积分评估标准 参照Agatston积分法对CAC进行定量分析[7],钙化的阈值定为CT值130 Hu,并要求所检测的钙化灶面积>0.5 mm2。将CT值130~199 Hu定为1分,200~299 Hu定为2分,300~399 Hu定为3分,≥400 Hu定为4分。各钙化灶积分=钙化灶面积×CT值积分。CAC积分等于右冠状动脉、左冠状动脉、左回旋支、左前降支的各钙化灶积分之和。CAC积分<10分则表明心血管疾病发生率较低;CAC积分在10~400分,则表明存在冠状动脉狭窄,临床应当引起重视;CAC积分>400分则表明存在冠心病。
2 结果
2.1单因素分析 两组的血钙、血磷、钙磷乘积、C-反应蛋白、iPTH水平、透析时间和CAC积分比较差异有统计学意义(P<0.01),而年龄、性别、甘油三酯、高密度脂蛋白胆固醇、低密度脂蛋白胆固醇、血红蛋白和白蛋白水平比较差异无统计学意义(P>0.05)。见表1。
2.2多因素Logistic回归分析 将上述有统计学差异的因素纳入多因素Logistic回归分析,结果显示透析时间长、CAC积分高是影响ESRD合并SHPT患者发生CAC的独立危险因素(P<0.05)。见表2。
2.3不同时间点相关指标的变化 术后6和12个月,血钙、血磷、钙磷乘积、甘油三酯、iPTH水平及CAC积分均低于术前(P<0.05)。术后12个月,iPTH水平及CAC积分低于术后6个月(P<0.05),术后12个月与术后6个月的血钙、血磷、钙磷乘积、甘油三酯水平比较差异均无统计学意义(P>0.05)。见表3。
3 讨论
SHPT是ESRD患者对于钙磷代谢紊乱的适应性反应,iPTH是一种尿毒症毒素,与ESRD患者免疫功能、肌肉功能、睡眠状况、皮肤瘙痒及心血管不良事件密切相关,这些均可对患者的生存质量及预后造成影响[8]。ESRD患者由于肾功能衰竭引起活性维生素D3生成减少、高磷血症、低钙血症,这些因素均可引起甲状旁腺增大,过度释放iPTH,增加破骨细胞的活性,从而导致钙、磷水平过高发生高钙、高磷血症[9-10]。大部分患者在ESRD早期通过拟钙剂、透析、活性维生素D3、降磷药物、饮食控制等对症治疗,可有效地改善钙磷代谢紊乱,缩小甲状旁腺腺体,但是仍有小部分患者可发展为难治性的SHPT[11]。ESRD患者具有“传统的”和“非传统的”心血管不良事件危险因素,“传统的”危险因素包括高血压、糖尿病、高龄、高脂血症等[12],“非传统的”危险因素包括血管钙化、炎性反应、钙磷代谢紊乱等[13]。
表1 ESRD合并SHPT患者发生CAC的单因素分析
注:ESRD为终末期肾病,SHPT为继发性甲状旁腺功能亢进,CAC为冠状动脉钙化,iPTH为甲状腺旁腺激素
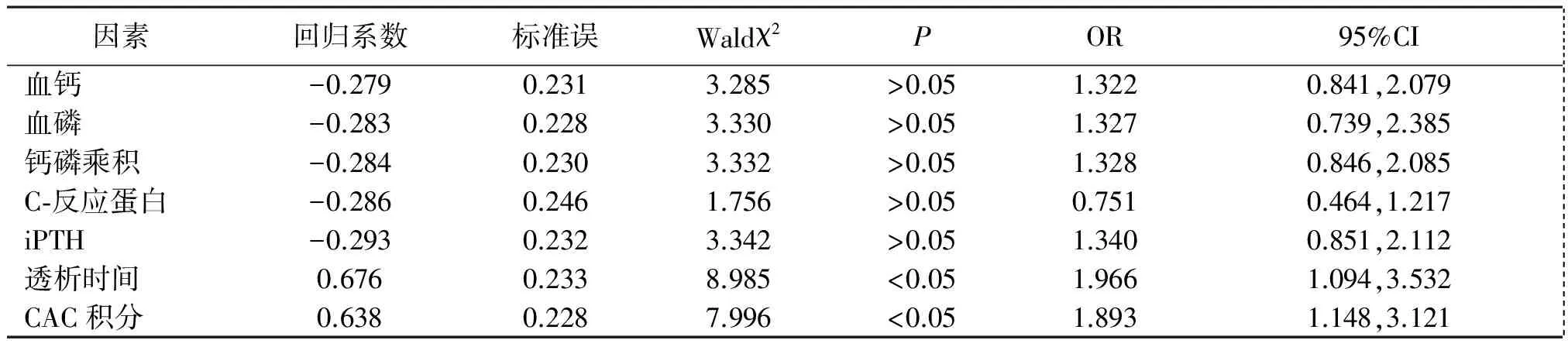
表2 ESRD合并SHPT患者发生CAC的多因素Logistic回归分析
注:ESRD为终末期肾病,SHPT为继发性甲状旁腺功能亢进,CAC为冠状动脉钙化,iPTH为甲状腺旁腺激素
表3 300例ESRD合并SHPT患者随访不同时间点相关指标变化
注:ESRD为终末期肾病,SHPT为继发性甲状旁腺功能亢进,CAC为冠状动脉钙化,iPTH为甲状腺旁腺激素;与术前比较,aP<0.05;与术后6个月比较,cP<0.05
在ESRD患者中发现CAC的现象较为常见,CAC可引起心律失常、心肌缺血、心肌梗死等不良心血管事件的发生,也是引起ESRD患者死亡的重要因素[14-15]。CAC发生是多种因素共同作用结果,本研究结果显示,透析时间长、CAC积分高是影响ESRD合并SHPT患者发生CAC的独立危险因素。近20年,在国外30项有关软组织钙化临床研究中发现ESRD患者发生血管钙化主要与透析持续时间、年龄大相关[16]。还有相关研究发现,透析时间是引起CAC发生的独立危险因素[17-19],本研究结果也与之相符。CAC积分越高发生不良心血管事件的危险性越大,冠心病患者CAC积分明显高于正常人[20]。在关于心血管疾病危险性和CAC积分相关性研究中,CAC积分越高心肌梗死、心绞痛发生率也越高,预后也越差[21],也符合本研究结果。
在欧洲慢性肾脏病骨代谢及其疾病临床实践中建议对于难治性SHPT或合并高钙、高磷血症的ESRD合并SHPT患者可行甲状旁腺切除术治疗,可有效地改善患者生活质量[22]。本研究结果显示,术后6和12个月,血钙、血磷、钙磷乘积、甘油三酯、iPTH水平及CAC积分均低于术前,其中iPTH水平及CAC积分在术后12个月达到最低。符合既往黄莹等[23]的研究结果。安全有效的手术可使ESRD合并SHPT患者iPTH水平快速下降至正常,从而缓解因iPTH引起的相关临床症状及死亡率[24-25]。
综上所述,甲状旁腺切除术可有效地改善ESRD合并SHPT患者钙磷代谢紊乱、降低iPTH水平,抑制CAC进展。
[参考文献]
[1] 阚森,张倩,王梦婧,等.甲状旁腺切除术对血液透析患者冠状动脉钙化进展的影响[J].中国血液净化,2015,14(7):408-411.
[2] 薛玉仿,郝丽,王德光,等.甲状旁腺全切并自体前臂移植术对难治性继发性甲状旁腺功能亢进患者骨代谢的影响[J].安徽医科大学学报,2015,50(7):1008-1011.
[3] 张衡.甲状旁腺切除术后并发症原因分析及护理对策[J].中国血液净化,2017,16(3):211-213.
[4] 罗丽花,管保章,黄盛玲,等.维持性血液透析患者钙磷代谢紊乱治疗进展[J].临床肾脏病杂志,2015,15(9):567-570.
[5] 侯终君.高通量血液透析对血清β2-微球蛋白和甲状旁腺激素的影响[J].中国实验诊断学,2015,19(3):444-446.
[6] 曹娟,赵彩霞,李海涛,等.甲状旁腺切除术治疗尿毒症继发性甲状旁腺功能亢进的疗效观察[J].实用临床医药杂志,2015,19(21):200-201,210.
[7] 王喆,魏芳,陈海燕,等.西那卡塞对终末期肾病患者继发性甲状旁腺功能亢进影响的Meta分析[J].天津医药,2016,44(5):642-648.
[8] Neves P D, Bridi R A, Elias R M,etal. Coronary artery calcification seen through chest radiography[J].J Clin Med Res, 2015,7(9):724-725.
[9] 程晨,张丽娜,王宁宁,等.超声引导下微创治疗严重继发性甲状旁腺功能亢进症[J].中华骨质疏松和骨矿盐疾病杂志,2016,9(4):428-433.
[10] 王妍妮,杨小娟,刘延,等.成纤维细胞生长因子23(FGF23)在终末期肾病患者继发性甲状旁腺功能亢进中的作用[J].现代生物医学进展,2016,16(32):6336-6338,6289.
[11] 于婵媛,王红月,刘丽,等.尿毒症继发性甲状旁腺功能亢进的发病机制及治疗研究进展[J].国际泌尿系统杂志,2017,37(3):467-470.
[12] 贾鸿雁,张晓蕾,刘景峰,等.早期慢性肾脏病患者社区-家庭-自我管理的效果观察[J].山西医药杂志,2015,44(7):828-830.
[13] 段丽萍,郑朝霞,胡天晓.邯郸地区应用生理钙透析液对持续性腹膜透析患者钙磷代谢的影响[J].临床肾脏病杂志,2016,16(4):228-231.
[14] 陈续红,刘帝,刘烨歆,等.维持性血液透析患者钙磷代谢紊乱的影响因素及其与肾性贫血的相关性[J].临床肾脏病杂志,2016,16(12):728-733.
[15] 邢昌赢,沈冬云.慢性肾脏病患者骨-矿物质代谢异常的诊断与治疗[J].中华全科医学,2015,13(7):1040-1041.
[16] 吴美军,叶丽萍,郝丽,等.单中心维持性血液透析患者的钙磷代谢调查[J].临床肾脏病杂志,2015,15(3):155-160.
[17] 黄琳,于畅,王晓中,等.尿毒清颗粒对老年腹膜透析患者透析充分性及营养状态效果分析[J].中国中西医结合肾病杂志,2015,16(10):886-888.
[18] Jing Y, Zhao H, Ge Y,etal. Application of total parathyroidectomy with auto-transplantation for uremia secondary hyperparathyroidism treatment[J].Int J Cli Exp Med, 2015,8(7):11188-11194.
[19] 李怀鱼,杨军,王振兴,等.血液透析患者血清中骨硬化蛋白和DKK1蛋白表达与腹主动脉钙化程度的相关性分析[J].中国药物与临床,2017,17(1):79-81.
[20] 崔杰,董勤,叶春林,等.醋酸钙联合低钙透析液对老年高钙、高磷腹膜透析患者钙磷代谢和左心功能的影响[J].上海医学,2016,39(5):306-308.
[21] 贾英民,霍延红,杨永红,等.左卡尼汀治疗终末期肾病维持性血液透析患者心功能不全的临床效果[J].中国医药,2015,10(10):1499-1501.
[22] 袁戎,杨莹,彭辉,等.甲状旁腺素与2型糖尿病肾脏病相关性研究进展[J].临床肾脏病杂志,2016,16(9):567-570.
[23] 黄莹,肖龙,梁剑波,等.甲状旁腺切除对终末期肾病并继发性甲旁亢患者钙磷代谢的影响[J].广州医科大学学报,2017,45(2):45-48.
[24] Dural C, Okoh A K, Sinziana A,etal. A pilot study investigating the effect of parathyroidectomy on arterial stiffness and coronary artery calcification in patients with primary hyperparathyroidism[J].Surgery, 2016,159(1):218-224.
[25] 柳诗意,张宁,刘世巍,等.慢性肾脏病血管钙化机制研究进展及中医药研究概况[J].中国中西医结合肾病杂志,2015,16(4):352-356.

