PCT、CRP、SAA联合检测对儿童化脓性扁桃体炎的鉴别诊断价值
季孝 刘思宇 史杨 王伟文
小年龄儿童的非特异性免疫、体液免疫和细胞免疫功能均不成熟,因此,其抗感染能力较成年人及年长儿低下,容易发生呼吸道和消化道感染[1]。化脓性扁桃体炎占小儿呼吸道感染性疾病的10%~15%,常见病原体包括:细菌、EB病毒、腺病毒,近来发现肺炎支原体(MP)感染引起的化脓性扁桃体炎也不在少数[2]。由于病原体辨识不清而造成误诊,使感染扩散甚至发展成败血症,病情发展快,来势凶险[1]。因此,做好儿童化脓性扁桃体炎的鉴别诊断显得尤为重要。降钙素原(procalcitonin,PCT)、C反应蛋白(C-reactive protein,CRP)、血清淀粉样蛋白 A(serum amyloid A,SAA)在临床用于诊断感染性疾病有较好的作用,但是由于儿童自身特异性,以上指标在单独诊断儿童化脓性扁桃体炎的灵敏度、特异度均不能让临床医生满意。由于PCT、CRP、SAA联合诊断方面的研究报道较少,笔者以本院123例患儿为研究对象,探讨PCT、CRP、SAA联合检测对儿童化脓性扁桃体炎鉴别诊断的临床价值。
1 资料和方法
1.1 一般资料 选取2016年7月至2017年6月在我院住院治疗的儿童化脓性扁桃体炎患儿123例,男62例,女 61例,年龄(3.93±2.61)岁;均符合《儿科学》第 8版相关诊断标准。纳入标准:细菌感染化脓性扁桃炎符合痰液或咽拭子培养出致病菌(排除污染菌);MP感染化脓性扁桃体炎符合血液检出MP IgM抗体为阳性,且MP急性期IgG抗体及恢复期的IgG抗体滴度有4倍以上升高;病毒感染化脓性扁桃体炎符合血液经分子生物学诊断技术检测EB病毒、腺病毒阳性。排除标准:入院时间<24h;合并恶性肿瘤、血液系统、免疫系统疾病;甲状腺C细胞癌;正在激素治疗的患者;病原体混合感染者。其中细菌感染组74例,男38例,女36例;感染的细菌包括:流感嗜血杆菌、肺炎链球菌、金黄色葡萄球菌、溶血葡萄球菌、大肠埃希菌。MP感染组29例,男13例,女16例;病毒感染组20例,男11例,女9例。
1.2 检测方法 采用真空管在入院当天采集空腹静脉血,通过离心方式取血清,微生物标本在入院当天采集,操作规范均按SOP执行。血清PCT检测采用化学发光法使用德国罗氏公司的Cobas8000分析仪及配套试剂;CRP检测以速率散射比浊法采用美国雅培公司全自动生化分析仪c16000及配套试剂;SAA检测以速率法使用美国雅培公司全自动生化分析仪c16000及其配套试剂。所有检测项目均要求,在质控在控后由专业的检验人员在当天完成检测。
1.3 统计学处理 应用SPSS 17.0统计软件。正态分布计量资料以 表示,多组间比较采用单因素方差分析,两两比较采用SNK-q检验;非正态分布计量资料采用中位数 M(P25~P75)表示,两组间比较采用 Mann-Whitney U检验,多组间比较采用Kruskal-Wallis H(K)检验;将PCT、CRP、SAA进行多因素logistic回归分析,获得3种指标联合的回归模型P,绘制ROC曲线,计算AUC,评价PCT、CRP、SAA诊断细菌感染、MP感染引起化脓性扁桃体炎的灵敏度和特异度。P<0.05为差异有统计学意义。
2 结果
2.1 3组患儿临床基本资料的比较 不同病原体引起化脓性扁桃体炎患儿各感染组性别比例、年龄、体温、WBC等比较差异均无统计学意义(均P>0.05);病毒感染组患儿住院时间最长,MP感染组患儿中性粒细胞百分比(N%)最高,3组间住院时间和中性粒细胞百分比比较差异均有统计学意义(均P<0.O5)。见表1。

表1 3组患儿临床基本资料的比较
2.2 3组患儿PCT、CRP、SAA水平的比较 细菌感染组PCT水平高于MP感染组和病毒感染组,差异有统计学意义;细菌感染组和MP感染组CRP、SAA水平均高于病毒感染组,差异有统计学意义;病毒感染组CRP、SAA水平在3组中均为最低。见表2。

表2 3组患儿PCT、CRP、SAA水平的比较
2.3 PCT、CRP、SAA诊断效能评价 以细菌感染、MP感染、病毒感染为对象,对细菌感染化脓性扁桃体炎PCT、CRP、SAA测定值绘制ROC曲线。3种指标联合检测 ROC 曲线分析,设 x1=PCT,x2=CRP,x3=SAA,得 3种指标联合的回归模型P,其logistic回归方程为log(P/1-P)=-23.660+10.559x1+0.827x2+0.142x3,对数据表产生的PCT、CRP、SAA和新变量 P进行ROC曲线分析,PCT、CRP、SAA诊断细菌感染化脓性扁桃炎的ROC曲线见图1;PCT+CRP+SAA联合诊断细菌感染化脓性扁桃体炎的效能最大,AUC为0.871,灵敏度及特异度分别为:0.838、0.796,见表 3。

图1 PCT、CRP、SAA、PCT+CRP+SAA诊断细菌感染化脓性扁桃体炎的ROC曲线

表3 PCT、CRP和SAA诊断细菌感染引起化脓性扁桃体炎的ROC曲线参数
以MP感染和病毒感染为对象,PCT、CRP、SAA诊断MP感染化脓性扁桃体炎的ROC曲线见图2;PCT AUC为0.429,诊断价值低;CRP、SAA诊断MP感染化脓性扁桃炎均具有较高的诊断价值,见表4。因此,无须再进行PCT+CRP+SAA联合诊断。
3 讨论
儿童化脓性扁桃体炎在临床上起病急、进展迅速,且感染途径复杂,一般资料、症状、体征及常规检验又无特异性的特点,因此发病早期容易混淆感染类型,导致误诊或抗生素滥用而错过治疗的关键时期。以往多通过对患儿的血液、体液或分泌物的细菌培养和病毒分离来确诊,因方法复杂、耗时长及检测窗口期问题,导致阳性率低,致使一些重症患儿的病情在未确诊之前已恶化,违背了早诊断、早治疗的目的。临床医师为实现对病情的及时控制,降低其致残、致死率,迫切希望能找到一种能快速、有效的诊断方法。

图2 PCT、CRP、SAA诊断MP感染化脓性扁桃体炎的ROC曲线
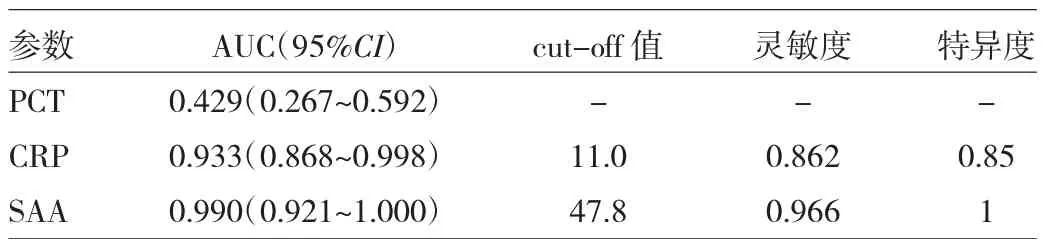
表4 PCT、CRP和SAA诊断MP感染引起化脓性扁桃体炎的ROC曲线参数
在临床上,PCT、CRP、SAA在儿童感染性疾病诊断方面有一定的意义。PCT是116个氨基酸组成的无激素活性降钙素前体[3],由于细菌脂多糖在短时间就能诱导大量PCT生成,而支原体感染和病毒感染分泌的IL会阻断PCT分泌,故PCT分泌量有所下降[4]。CRP是肝脏合成的一种急性时相蛋白,健康者血清浓度很低,当细菌感染引起炎症或组织损伤或手术后,其浓度显著增高[5],由于多数细菌感染发生在细胞外,细胞膜在其作用下分离,暴露出胆碱磷酸分子和提供一个CRP的附着点,有利于CRP的合成;与此相反,病毒感染主要在机体细胞内进行,完整的细胞无法暴露磷脂蛋白质,限制了CRP的产生[6];支原体感染则引起细胞免疫功能紊乱,导致组织损伤,使CRP的水平升高[7]。SAA是104个氨基酸组成的多肽,主要由肝脏产生,是一种较为敏感的急性期反应蛋白[8],正常情况下,机体内SAA含量极少,当机体受到细菌、支原体、衣原体等抗原刺激后,肝细胞分泌大量的SAA入血,在5~6h内升高1 000倍[9-10],且超过参考值上限时间早于CRP。本研究显示,细菌感染组的PCT水平是最高的,MP感染组与病毒感染组的PCT水平无差异;细菌感染、MP感染组的CRP、SAA水平高于病毒感染组;病毒感染组的CRP、SAA水平最低。因此,PCT、CRP、SAA对3个感染组的区分是有价值的。值得注意的是,在儿童化脓性扁桃体炎感染早期,还不能区分是细菌感染、MP感染还是病毒感染的情况下,虽然,PCT、CRP、SAA迅速升高,但是儿童免疫系统不成熟的缘故,不能显示出PCT、CRP、SAA诊断细菌、MP及病毒感染的优势,而细菌感染化脓性扁桃体炎进展迅速,不容耽误,因此本文探索3者联合检测的意义,以期在儿童化脓性扁桃体炎感染早期即使PCT、CRP、SAA微弱的变化,也能辨识出不同病原体感染的存在,并进行及时、有效、针对性的治疗。
联合检测血清PCT、CRP、SAA水平,并动态观察PCT、CRP、SAA水平变化,可提高诊断感染性疾病的灵敏度、特异度,减少误诊,且有利于感染类型的鉴别,实现早期鉴别诊断疾病,以针对性的治疗。ROC曲线是一种将灵敏度、特异度结合起来综合评价诊断试验准确程度的方法,将曲线形状及AUC进行分析,其结果不会受患病率的影响。 通过ROC曲线分析找出PCT、CRP、SAA的最适临界值由此来判断感染指标的灵敏度及特异度,有利于判断差异性,从而正确的分析出PCT、CRP、SAA联合检测对儿童化脓性扁桃体炎的诊断意义。根据报道,AUC在0.5以下时无诊断价值,AUC在0.5~0.7时有较低的准确性,在0.7~0.9时有较高的准确性,在0.9以上时准确性最高[10]。本研究结果表明,PCT+CRP+SAA联合检测诊断细菌感染化脓性扁桃体炎的AUC为:0.871,与各单项检测比较差异有统计学意义(P<0.05);当 PCT、CRP、SAA 临界值分别为:0.255ng/ml、15.50mg/L、40.85 mg/L 时,PCT+CRP+SAA 诊断细菌感染化脓性扁桃体炎的灵敏度、特异度分别为:0.838、0.796。可见,PCT+CRP+SAA联合检测鉴别诊断细菌感染化脓性扁桃体炎的效能最大。PCT诊断细菌感染化脓性扁桃体炎的临界值为 0.255ng/ml,则 PCT<0.255ng/ml的感染类型可能与MP感染、病毒感染有关,绘制其两者为对象的ROC曲线显示:CRP、SAA诊断MP感染化脓性扁桃体炎的AUC分别为:0.933、0.990,且两者比较AUC无差异,当CRP、SAA诊断临界值分别为:11.00、47.80mg/L时,两者的灵敏度分别为:0.862、0.966,特异度分别为:0.850、1.000, 且两者比较AUC无差异,可见,鉴别诊断MP感染化脓性扁桃体炎时,任选CRP、SAA均具有较好的价值。
综上所述,PCT、CRP、SAA是感染的非特异指标,通过以上3种指标组合检测,可以获得有效的、特异的辅助诊断,必要时结合细菌培养、病毒分离、免疫检测等,能帮助临床快速准确判断感染类型,起到早诊断、早治疗的目的,还能避免抗生素滥用。血清PCT、CRP、SAA联合检测能快速、有效地鉴别诊断细菌感染化脓性扁桃体炎;CRP或SAA检测对鉴别诊断MP感染与病毒感染扁桃体炎均具有较好的价值。本研究的不足之处:由于病原学检测技术的局限性,可能存在部分混合感染;部分患儿在入院前,己使用过抗生素,可能使PCT的结果下降[11],对本文结果产生一定影响。
[1]王卫平.儿科学[M].8版.北京:人民卫生出版社,2013:2.
[2]卢一丽,单小鸣,金佳蕙.不同病原体引起的儿童化脓性扁桃体炎的临床特点[J].浙江医学,2016,32(3):186-188,191.
[3]Dymicka-Piekarska V,Wasiluk A.Procalcitonin(PCT),contemporary indicator of infection and inflammation[J].Postepy Hig Med Dosw(Online),2015,69:723-728.
[4]Yang AP,Liu J,Yue LH,et al.Neutrophil CD64 combined with PCT,CRP and WBC improves the sensitivity for the early diagnosis of neonatal sepsis[J].Clin Chem Lab Med,2016,54(2):345-351.
[5]IsmailAQ,GandhiA.Using CRP in neonatal practice[J].J Matern FetalNeonatalMed,2015,28(1):3-6.
[6]Liqin Gao,Xinghui Liu,Denghai Zhang,et al.Early diagnosis of bacterial infection in patients with septicopyemia by laboratory analysis of PCT,CRP and IL-6[J].Exp Ther Med,2017,13(6):3479-3483.
[7]Zhang Y,Zhou Y,Li S,et al.The Clinical Characteristics and Predictors of Refractory Mycoplasma pneumoniae Pneumonia in Children[J].PLoS One,2016,11(5):e0156465.
[8]Liu J,Huang P,He Y,et al.Serum amyloid A and clusterin as potential predictive biomarkers for severe hand,foot and mouth disease by 2D-DIGE proteomics analysis[J].PLoS One,2014,9(9):e108816.
[9]田月如,李巍,叶志成,等.血清淀粉样蛋白A和C反应蛋白检测在儿童感染性疾病诊断中的应用[J].检验医学,2017,5(32):382-385.
[10]Zhang X,Ru XF,Wang Y,et al.Clinicalcharacteristics of neonatal fungal sepsis in neonatal intensive care unit[J].Beijing Da Xue Xue Bao.2017,49(5):789-793.
[11]陈杰华,郑跃杰,王妹,等.降钙素原和C-反应蛋白对儿童全身和局部细菌感染的诊断价值[J].中国循证儿科杂志,2013,8(2):87-91.

