结肠癌患者脂代谢特征及其临床价值
方征宇 潘志芸 李乾元 董云飞 徐至理
结肠癌是临床常见的恶性肿瘤,对健康和生活质量造成巨大威胁,其发病率和死亡率逐年上升[1],流行病学显示2015年我国大肠癌发病率占全球24.3%,死亡率占全球22.9%[2],2017年调查显示我国结直肠癌的发病率居恶性肿瘤发病率的第4位[3]。结直肠癌的发病率上升同高脂血症、肥胖及饮食结构密切相关[4]。随着现代技术的不断发展,近来有研究表明,在肿瘤细胞增殖和代谢的过程中,机体的脂质代谢变得活跃,使得机体的血脂和脂蛋白水平异常[5]。目前血脂和脂蛋白代谢异常与结肠癌发生、发展之间的相互作用尚不明确,本研究旨在观察结肠癌患者脂代谢特征并初步探讨其临床价值。
1 资料和方法
1.1 一般资料 收集我院2010年1月至2017年12月期间住院治疗、经临床及术前肠镜活检病理学确诊的结肠癌患者。纳入标准:(1)确诊原发性结肠癌且无远处转移的患者;(2)无原发性脂代谢异常疾病,无低蛋白血症;(3)结直肠癌组入选前均未进行任何抗肿瘤治疗。排除标准:(1)妊娠、哺乳妇女及其他多发癌患者;(2)高血压病、冠心病、糖尿病等重大内科及血液系统疾患患者。共纳入74例患者,男42例,女32例,年龄(59.46±1.41)岁,随访时间(26.15±2.43)个月。
1.2 方法 所有患者均于住院第2天空腹抽取静脉血2ml,置于红色干燥管,采用全自动生物化学分析仪测定血清TC、TG、HDL-C和LDL-C。我院血脂化验结果参考范 围 为 :TG 0.40~1.80mmol/L;TC 3.0~5.18mmol/L;HDL-C>0.89mmol/L;LDL-C<3.10mmol/L。按照性别、年龄、手术记录、术后标本病理报告及2年无进展生存时间(PFS)将患者分为不同性别组(男性组与女性组),不同年龄组(≤60岁组与>60岁组),不同肿瘤部位组(左半结肠组与右半结肠组),不同疾病分期组(Ⅱ期组与Ⅲ期组),2年PFS(2年内未进展组与2年内进展组)。TG<0.40mmol/L为降低,TG>1.80mmol/L为升高;TC<3.0mmol/L为降低,TC>5.18mmol/L为升高;HDLC≤0.89mmol/L为降低;LDL-C≥3.10mmol/L为升高。
1.3 统计学处理 应用SPSS 19.0统计软件,计量资料以表示,组间比较采用t检验,生存资料采用KM生存函数分析。P<0.05为差异有统计学意义。
2 结果
2.1 结肠癌患者临床特征与血脂、脂蛋白分布情况 详见表1。
2.2 不同临床特征对结肠癌患者血脂、脂蛋白影响的分析结果 不同年龄、不同疾病分期、不同发病部位的TG、TC、HDL-C、LDL-C水平比较差异均无统计学意义(均P>0.05)。不同性别组间女性血清HDL-C水平高于男性(P<0.05),其余均无统计学差异(均P>0.05)。2年内未进展组与2年内进展组的TC、LDL-C水平有统计学差异,而TG、HDL-C水平比较无统计学差异(均P>0.05)。详见表2。

表1 结肠癌患者临床特征与血脂、脂蛋白分布情况(例)
2.3 结肠癌患者血脂、脂蛋白水平与2年内疾病进展关系的分析结果 74例患者中59例随访时间达到或者超过2年,以这59例患者为对象,取其TG、TC、HDL-C、LDL-C均值为分组标准,将其分为低于均值组和高于均值组。KM生存分析结果表明,TG高于均值组与TG低于均值组的患者平均生存时间无统计学差异,两者生存曲线大致相似(Log Rank P=0.912),TG高于均值组与TG低于均值组对2年内疾病是否进展的差别无统计学意义。TC高于均值组与TC低于均值组的患者平均生存时间差异有统计学意义,两者生存曲线有差异(Log Rank P=0.005),TC低于均值组2年内疾病进展的概率明显小于TC高于均值组。HDL-C高于均值组与HDL-C低于均值组的患者平均生存时间无统计学差异,两者生存曲线大致相似(Log Rank P=0.765),HDL-C高于均值组与HDL-C低于均值组对2年内疾病是否进展的差异无统计学意义。LDL-C高于均值组与LDL-C低于均值组的患者平均生存时间差异有统计学意义,两者生存曲线有差异(Log Rank P=0.013),LDL-C低于均值组2年内疾病进展的概率明显小于LDL-C高于均值组。详见表3、图1-4。

表2 不同临床特征对结肠癌患者血脂、脂蛋白影响的分析结果(mmol/L)
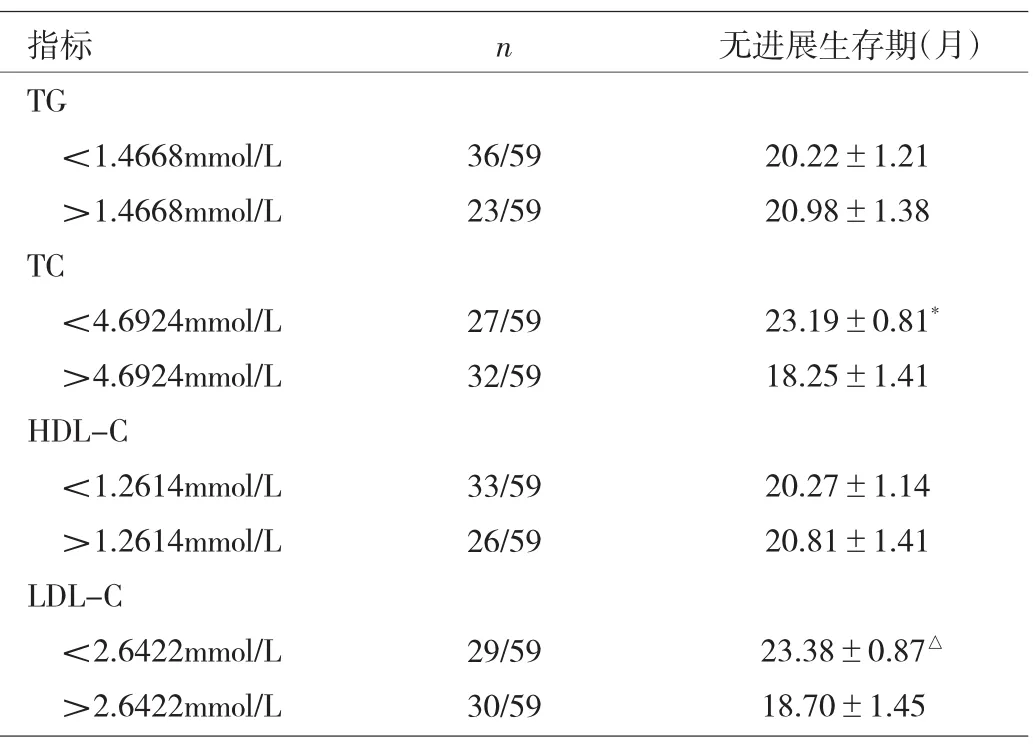
表3 结肠癌患者血脂、脂蛋白水平与2年内疾病进展关系的分析结果
3 讨论

图1 TG高于均值组与低于均值组2年内疾病进展生存曲线
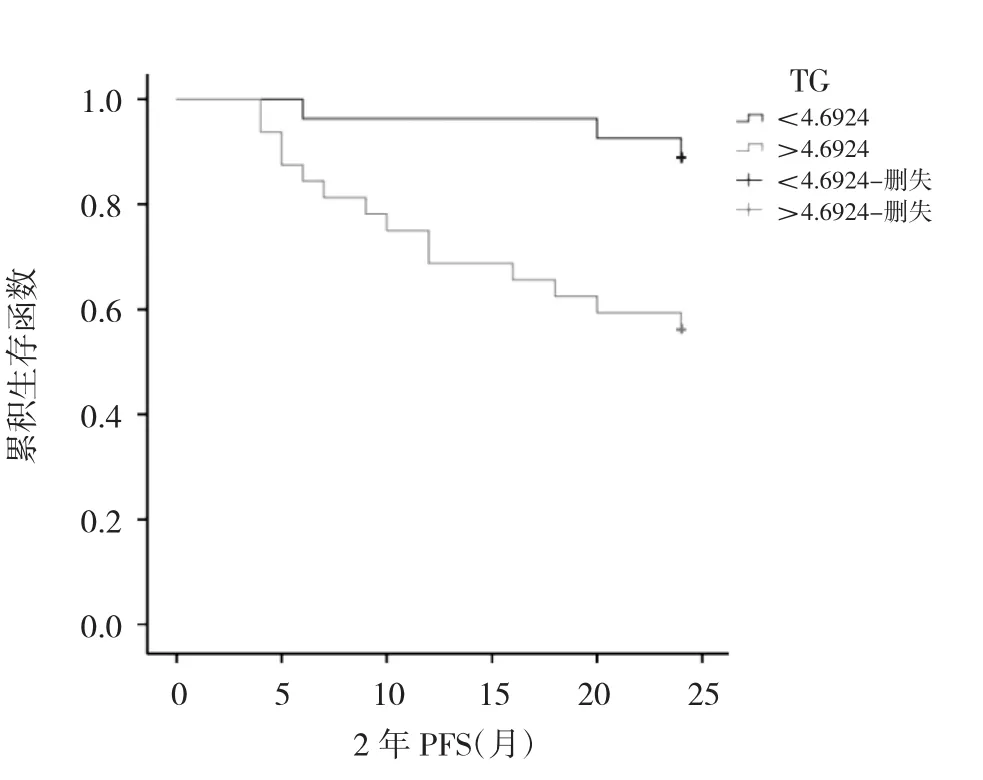
图2 TC高于均值组与低于均值组2年内疾病进展生存曲线

图3 HDL高于均值组与低于均值组2年内疾病进展生存曲线
近年来,我国结肠癌患者的发病率和致死率都呈现上升趋势,导致其产生的原因可能是近几十年来我国社会经济进步带来的国人生活方式和饮食习惯的变化[6]。血脂异常作为血液脂质代谢异常的简称,主要是指:(1)TG 水平过高;(2)TC 水平过高;(3)HDL-C 水平过低;(4)由于TC与LDL-C的密切联系,近年来现代医学界都越来越重视血清LDL-C水平[7]。血脂对肿瘤,尤其是消化道肿瘤的影响近来愈发受到关注:欧洲一项大型队列前瞻性研究发现高水平血清HDL-C可降低结肠癌发病风险[8]。瑞士AMORIS研究发现高总胆固醇水平增加患胃肠肿瘤的风险[9]。

图4 LDL高于均值组与低于均值组2年内疾病进展生存曲线
本研究结果提示结肠癌患者血脂测定中血清TC、LDL-C水平与疾病进展的关系较为密切,分析TC与LDL-C升高的原因和机制可能为:结直肠癌细胞过度增殖需要大量的能量来源,机体脂质代谢变得异常活跃,脂肪大量动员,使机体血脂和脂蛋白改变,造成血清TC升高[10]。胆固醇的合成限速酶HMG-CoA还原酶活性增高,使得TC能提供参与DNA复制的类戊二烯产物[11]。而作为TC的重要载体,LDL-C的血清水平会相应有所增高。有研究发现,LDL-C对患者的免疫功能有所影响,过高的LDL-C会抑制T细胞的增殖。其导致的免疫抑制有助于肿瘤细胞的浸润,从而促进肿瘤的进展与转移[12]。另外,大量研究显示恶性肿瘤患者的血清TG水平增高[13-16],并且支持可能存在高脂血症倾向这一观点,其认为结肠癌细胞过度增殖需要大量的能量来源,这使得机体脂质代谢变得活跃,大量动员脂肪,最终导致血清TG升高[17]。本研究结果提示结肠癌患者血脂测定中血清TC、LDL-C水平与疾病进展的关系较为密切,而在年龄、肿瘤分期与发病部位对血清中血脂水平影响不大,这可能与样本量较少有关,后期可在加大样本量基础上继续深入研究。总之,血清中血脂水平检测有利于结肠癌的诊断与治疗,并有一定的预后提示意义。
[1]Sung JJ,Lau JY,Young GP,et al.Asia Pacific consensus recommendations for colorectal cancer screening[J].Gut,2008,57(8):1166-1176.
[2]Chen W,Zheng R,Baade PD,et al.Cancer statistics in China,2015[J].CACancer J Clin,2016,66(2):115-132.
[3]陈万青,袁郑荣,寿袁,等.2013年中国恶性肿瘤发病和死亡分析[J].中国肿瘤,2017,24(1):1-7.
[4]Chung YW,Han DS,Park YK,et al.Association of obesity,serum glucose and lipids with the risk of advanced colorectal adenoma and cancer:a case-controlstudy in Korea[J].Dig Liver Dis,2006,38(9):668-672.
[5]陈瑞云,郭震,王春祥,等.胃癌患者血脂水平与肿瘤组织分化程度的相关性研究[J].中国现代普通外科进展,2009,12(8):684.
[6]Giovannucci E.Insulin,insulin-like growth factors and colon cancer:a review of the evidence[J].The Journalof nutrition,2001,131(11):3109-3120.
[7]陆宗良,顼志敏.血脂异常的治疗[J].中国医刊,2001,36(3):18-21.
[8]Van Duijnhoven FJ,Bueno-De-Mesquita HB,Calligaro M,et al.Blood lipid and lipoprotein concentrations and colorectal cancer risk in the European Prospective Investigation into Cancer and Nutrition[J].Gut,2011,60(8):1094-1102.
[9]Wulaningsih W,Garmo H,Holmberg L,et al.Serum Lipids and the Risk of Gastrointestinal Malignancies in the Swedish AMORIS Study[J].J Cancer Epidemiol,2012,2012:792034.
[10]Coogan PF,Smith J,Rosenberg L.Statin use and risk of colorectalcancer[J].J NatlCancer Inst,2007,99(1):32-40.
[11]Dess S,Batetta B,AnchisiC,et al.Cholesterolmetabolism during the growth of a rat ascites hepatoma[J].Br J Cancer,1992,66(5):787-793.
[12]Firestone RA.Lipid-lowering agents may fight cancer by denying it LDL[J].Int J Cancer,2006,119(10):2497.
[13]俸家富,陈渝春.癌肿患者血清抗氧化维生素与脂质的变化[J].现代实用医学,2003,15(9):645-646.
[14]繆云翔,王晶敏.血清总胆固醇及高密度脂蛋白与胃癌的相关性分析[J].苏州大学学报(医学版),2008,28(5):834-835.
[15]程家蓉,高玉堂,王炳生,等.胆道癌与胆石症和对照人群血脂水平的比较分析[J].肿瘤,1998,18(5):315-317.
[16]李东芹,金头峰,金春梅,等.白细胞、血脂水平与癌症的相关性[J].延边大学医学学报,2010,33(1):35-38.
[17]陈易,徐华,汤金海,等.结直肠腺癌患者血脂水平测定及其临床意义[J].苏州大学学报(医学版),2007,27(6):981-982.

