甲状腺全切除术在甲状腺微小癌临床治疗中的应用效果观察
孟华 张建立 李波
(长治市第二人民医院 山西 长治 046000)
研究表明,甲状腺癌尤其是甲状腺微小癌(thyroid microcarcinoma TMC)发病率逐年增多[1]。临床对TMC手术方式的选择仍存在较多争议,已成为目前研究的热点。现对我院89例TMC患者分别行甲状腺全切除术和次全切除术治疗,并对比两组治疗效果,报道如下。
1.资料与方法
1.1 一般资料
本研究经伦理委员会批准,选取我院2012年1月—2015年12月收治的TMC患者89例,术前使用彩超、CT、细针穿刺活检等技术确诊为TMC,必要时术中病理进一步明确,术前确定结节大小数量及在腺体分布情况、颈部淋巴结情况。根据随机法将其分为两组,对照组44例, 男20例女24例,年龄22至70岁,平均年龄(59.8±3.2)岁;观察组45例,男19例女26例,年龄20至68岁,平均年龄(60.2±3.4)岁。病理类型为髓样癌4例,滤泡状癌25例,乳头状癌59例,未分化癌1例。两组一般资料比较P>0.05,有可比性。
纳入标准:(1)本研究所有患者均符合相关诊断标准;(2)所有患者均自愿参与研究,并签署同意书。排除标准:(1)有颈部及甲状腺手术病史者;(2)有心、肾、肝、肺等脏器功能严重损害者;(3)喉返神经已侵犯;(4)不愿参与研究者。
1.2 方法
对照组采用全麻下甲状腺次全切除术治疗,术中显露腺体并切除肿块、淋巴结等送病理,明确肿瘤病理类型及腺体分布情况和淋巴结有无转移,结扎切断病灶侧甲状腺中静脉、甲状腺上动静脉、甲状腺下动脉,游离病叶及峡部,对侧腺体近环甲关节处保留侧叶后面部分腺体及包膜,剩余甲状腺组织间断缝合止血,注意保留甲状旁腺血供和显露喉返神经,常规引流和缝合手术切口。观察组采用全麻下甲状腺全切除术治疗,结扎切断各血管,注意甲状旁腺血供与喉上神经喉返神经的保护,游离双侧腺叶和峡部,完整切除包括瘤体在内的全部甲状腺。
有淋巴结肿大并术中病理证实转移者在上述基础上行改良的淋巴结清扫术,对位于甲状腺体内的甲状旁腺移植于同侧胸锁乳突肌。术后两组均给予甲状腺素进行TSH抑制,一般设定在持续低于0.1mU/L。
1.3 观察指标
围术期指标包括:手术出血量、手术时间、住院时间等,术后并发症包括:喉返神经损伤、术后出血、手足麻木等。所有患者暂定2年随访调查,随访率100%,主要观察对比两组术后复发及颈部淋巴结转移情况。
1.4 统计学结果
使用SPSS18.0软件进行数据处理,采用t检验计量资料,用(±s)表示,方差不齐用t'检验;采用χ2检验计数资料,使用(%)表示,P<0.05有统计学意义。
2.结果
2.1 对比两组围术期指标
数据显示,观察组手术出血量和手术时间及住院时间均低于对照组,两组数据差异显著,有统计学意义(P<0.05),见表1。
表1 两组围术期指标 (±s)
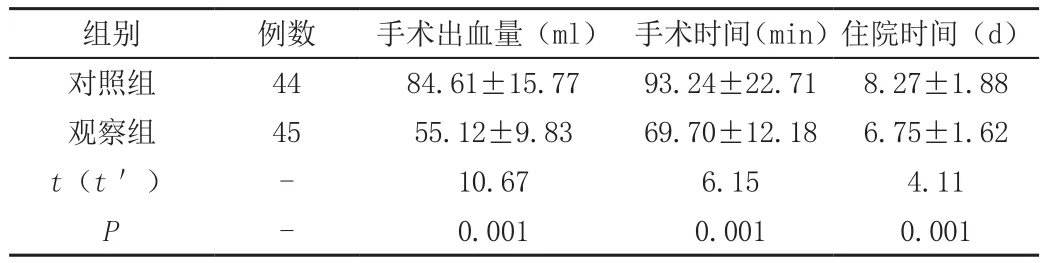
表1 两组围术期指标 (±s)
组别 例数 手术出血量(ml) 手术时间(min)住院时间(d)对照组 44 84.61±15.77 93.24±22.71 8.27±1.88观察组 45 55.12±9.83 69.70±12.18 6.75±1.62 t(t') - 10.67 6.15 4.11 P-0.001 0.001 0.001
2.2 对比两组术后并发症情况
数据显示,两组患者术后喉返神经损伤和甲状旁腺功能低下无显著差别,观察组术后出血及并发症发生率低于对照组,组间差异明显,有统计学意义(P<0.05),见表2。
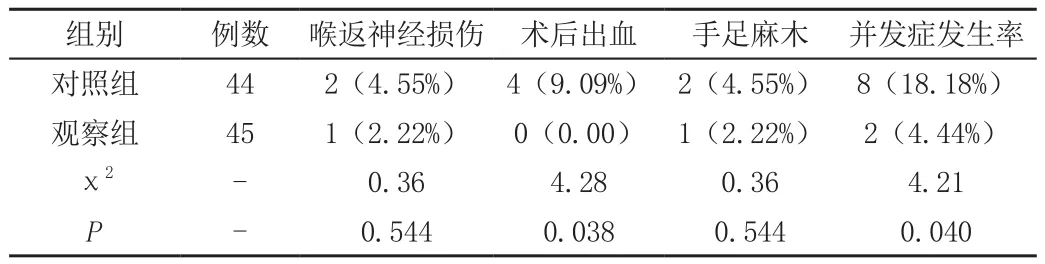
表2 两组术后并发症情况 [例(%)]
2.3 随访结果
经过2年随访调查显示,观察组术后癌灶局部复发和淋巴结转移均低于对照组,对比两组统计学数据,P<0.05,均有统计学意义。
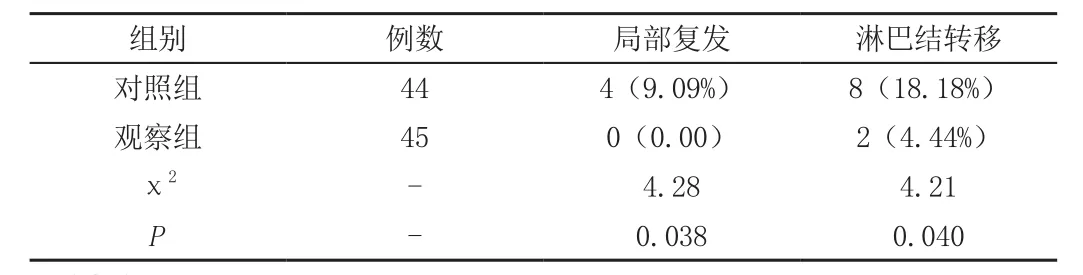
表3 两组术后随访情况[例(%)]
3.讨论
近年来随着彩超诊断技术不断提高和国人健康意识增强,甲状腺微小癌临床发病率呈逐年上升趋势。甲状腺微小癌指癌灶直径≤10mm的微小癌,多无明显的症状,查体不易发现,有的可以长期处于静止状态,有研究分析指出[2],非甲状腺癌死亡患者尸检中甲状腺癌发现率为11.5%,且多为微小癌,故其恶性程度较低。甲状腺微小癌虽然体积小,但其生物学行为属于成熟的恶性肿瘤,侵犯甲状腺被膜和局部淋巴结转移比例可达62%及64%,尽管远处脏器转移比例非常低,但近半数的微小癌可发生在双侧甲状腺或为多发病灶分布,故常需积极接受规范化外科手术治疗[3]。
甲状腺微小癌切除范围目前仍然存在较大分歧,有学者认为甲状腺全切术术后易出现旁腺功能低下和喉返神经损伤[4],也有人认为次全切除术虽然能够减少甲状旁腺和喉返神经损伤几率,但手术耗时较长出血量高和术后并发症较多,且该术式对于微小癌的清除率相对较低,残留腺体中遗漏的癌细胞容易导致术后复发,其临床应用价值有限[5]。我们的研究结果显示,甲状腺全切除术组围术期指标和术后并发症以及复发和淋巴结转移等均低于对照组(P<0.05),因此我们认为甲状腺全切除术治疗TMC具有以下优点,(1)甲状腺全切除术手术时间短术中出血少,术后出血并发症少以及无癌细胞残留,一次手术解决了微小癌的双叶发病和多灶发病问题,能够显著降低复发率及淋巴结转移率。(2)甲状腺全部切除及淋巴结清扫后为部分患者行放射性131I辅助治疗创造良好治疗条件,能有效的提高转移癌灶清除效果,也利于患者复查,通过对甲状腺球蛋白的化验,监测肿瘤复发与转移,(3)甲状腺全切除术本身可对原发癌灶和潜在病灶进行最大限度的完全清除,术中细致操作,注意保存甲状旁腺及其血供和适当显露并保护喉返神经,即能够有效减少术后并发症的发生,同时避免了肿瘤复发再次手术时解剖困难及可能对喉返神经和甲状旁腺的损伤。(4)避免长期观察对部分患者心理影响,治愈癌症避免复发,生活质量得到提高。
总之,甲状腺微小癌发病率较高,但其恶性程度相对于其他肿瘤较低,患者可以长期伴癌存活。手术治疗上存在很多争议,这就要求我们在治愈肿瘤的同时避免过度治疗和减少并发症发生,提高患者生活质量和延长患者远期生存率。相比于次全切除术治疗TMC甲状腺全切除术能很好满足上述要求,可作为首选手术方式。
[1]Davies L,Welch HG.Current thyroid cancer trends in the United States[J].JAMA Otolary Head Neck Surg,2014,140(4):317-322.
[2]Lee YS,Lim H,Chang HS,etal.Papillary thyroid microcarcinomas are different from latent papillary thyroid carcinomas at autopsy[J].J Korean Med Sci,2014,29(5):676-679.
[3]王深明,叶润仪.甲状腺微小癌诊断与外科治疗规范化[J].中华普外科手术学杂志(电子版),2013,7(04):246-249.
[4]任船,李情怀.分化型甲状腺癌不同术式术后主要并发症的分析[J].中国肿瘤外科杂志,2013,5(04):221-222.
[5]王猛,郑鲁明,于芳,等.达芬奇机器人手术治疗甲状腺微小癌150例临床分析[J].中国实用外科杂志,2016,36(5):540-542.

